Лекарства могут представлять собой и очень простые, и очень сложные по составу вещества. Нет абсолютно безопасных лекарств. Большинство из них обладают побочными эффектами, все без исключения должны использоваться в точной дозировке и по рекомендации врача. Но существует еще одно явление, требующее внимания всех, кто принимает лекарственные препараты. Это лекарственная несовместимость. Какая она бывает?
Фармацевтическая несовместимость
Даже если в школе вы терпеть не могли уроки химии и физики, некоторые из опытов наверняка вам запомнились. Например, выпадение осадка при смешивании двух растворов, или бурные реакции с выделением газа, образованием кислоты или щелочи. Подобные процессы могут происходить и при смешивании лекарственных средств. В результате лекарства, как минимум, могут потерять свои лечебные свойства, как максимум — стать вредоносными веществами. В таких случаях речь идет о фармацевтической несовместимости.
Физическая фармацевтическая несовместимость выражается в изменении агрегатного состояния лекарства или других его физических свойств, но химической реакции при этом не происходит. Например:
- выпадение осадка;
- нерастворимость;
- впитывание одним веществом другого;
- отсыревание;
- свертывание;
- загустевание.
Нередко физическая несовместимость проявляется при смешивании веществ в виде порошка. Получившаяся смесь может стать влажной, комковатой или вообще превратиться в жидкость. Это связано с изменением температуры плавления смеси, которая может оказаться ниже, чем температура воздуха в помещении. Или смесь порошков разных веществ становится более гигроскопичной и активно начинает впитывать влагу из воздуха. Увлажнение может наблюдаться и при кристаллизации, если образующиеся двойные соли содержат в кристаллической структуре меньше молекул воды, чем исходные вещества.
Пример: смесь камфары с тимолом или ментолом, с салолом и ацетилсалициловой кислотой.
При соединении жидкостей физическая несовместимость проявляется в несмешиваемости. Например, соединение электролитов и коллоидных растворов вызывает свертывание, или коагуляцию. Процесс похож на свертывание молока при приготовлении творога.
Химическая несовместимость
При химической несовместимости компоненты смеси вступают в химическую реакцию, в результате которой происходит изменение состава вещества. Однако химическая реакция не всегда может считаться признаком несовместимости. Иногда происходящее взаимодействие не только не является вредным явлением, но даже необходимо и желательно.
Например, лечение чесотки или разноцветного лишая по Демьяновичу предусматривает последовательную обработку кожи сначала гипосульфитом натрия, а затем, после высыхания первого раствора, соляной кислотой. В результате реакции образуется сера и сернистый газ, которые и оказывают лечебное воздействие.
О химической несовместимости лекарств можно говорить в тех случаях, когда в результате реакции происходит:
- окислительно-восстановительная реакция;
- реакция нейтрализации компонентов смеси;
- гидролиз веществ, входящих в препарат.
Химическая несовместимость может привести к утрате лечебного эффекта, образованию вредных или даже ядовитых веществ, к проявлению или усилению побочных эффектов.
Фармакологическая несовместимость
Это явление возникает, если при последовательном или одновременном введении разных лекарственных препаратов их действие изменяется: ослабевает, усиливается, вызывает побочные эффекты. Фармакологическая несовместимость может проявляться в изменении фармакокинетики или фармакодинамики лекарства.
Фармакокинетическая несовместимость проявляется:
- в изменении процесса всасывания препарата;
- в скорости расщепления и вывода лекарства из организма.
Фармакодинамическая несовместимость развивается при применении препаратов с противоположным действием. Например, антикоагулянтов и веществ, повышающих свертываемость крови. Негативные фармакодинамические явления могут проявляться и на уровне рецепторов, которые одни вещества возбуждают, а другие блокируют.
Почему это опасно
Потому что запасного здоровья при рождении никому не дают. Для того, чтобы разбираться в лекарствах, их дозировке и их воздействии на организм, нужно быть врачом или фармацевтом. Занимаясь самолечением, можно не только не улучшить свое состояние и потерять время, но и нанести своему единственному и незаменимому организму серьезный, или даже фатальный вред.
Даже прочитав инструкцию к лекарству, без специальных знаний можно и не разобраться в механизме его действия и вероятных побочных эффектах. Особенно — при бесконтрольном приеме разных лекарств.
Минимальный вред может выражаться в отсутствии ожидаемого эффекта. Но лекарственная несовместимость может вызвать аллергию, интоксикацию, нарушения деятельности внутренних органов — почек, печени, сосудов, сердца и т. д.
Категорически недопустимо без назначения врача давать лекарства детям.
Примеры лекарственной несовместимости
- Адреноблокаторы при одновременном введении с инсулином могут вызвать гипогликемический эффект. А в соединении с некоторыми средствами для наркоза спровоцировать резкое падение артериального давления и остановку сердца.
- Адреналин в соединении с противотуберкулезным препаратом изониазидом вызывает повышение давления, возможен смертельный исход.
- Морфин в сочетании со снотворными и нейролептиками способен вызвать сильное угнетение дыхательной функции, замедление сердечного ритма и кому.
- Анальгетики в соединении с препаратами глюкокортикоидной группы, с салицилатами и индометацином увеличивают вероятность повреждения слизистой желудка и образование на ней эрозий и язв.
- Антибиотики из группы аминогликозидов (стрептомицин, гентамицин), принимаемые одновременно с цефалоспоринами, негативно действуют на почки. В сочетании с мочегонным фуросемидом — вызывают ототоксический эффект.
- Пенициллиновые антибиотики, тетрациклины и цефалоспорины взаимно ослабляют действие.
- Витамин В1 в соединении с витамином В12 могут вызывать сильную аллергию.
И это только малая часть вероятных проявлений лекарственной несовместимости.
Вам все еще хочется рисковать и принимать лекарства без назначения врача?
 Комментарий эксперта
Комментарий эксперта
Акимова Елена Николаевна, врач-терапевт, дежурный врач сети медицинских центров ЛЕЧУ
При назначении лечения врач учитывает особенности каждого препарата и подбирает режим и дозировку, соответствующую физиологическим особенностям (возраст, пол, вес) и стадии заболевания. Ведь в случае несовместимости лекарственных средств происходит либо ослабление/потеря лечебного эффекта лекарственных средств, либо усиление их побочного и токсического эффекта.
Если Вы считаете необходимым дополнить Ваше лечение чем-то еще или Вы попутно принимаете еще какие-либо препараты, пожалуйста, проконсультируйтесь с Вашим лечащим врачом на предмет совместимости данных групп препаратов. Например, если Вам назначен любой антикоагулянт, нельзя принимать ацетилсалициловую кислоту (аспирин). Такая комбинация может возникнуть, если вы, принимая препарат для разжижения крови, выпили «шипучую таблетку» от простуды. Таблетки и порошки от простуды, как правило, всегда имеют в своём составе аспирин. Будьте внимательны и ознакомьтесь с инструкцией к лекарству.
 Комментарий эксперта
Комментарий эксперта
Любовь Кирилловна Славолюбова, врач-терапевт клиники Медси в Благовещенском переулке
К сожалению, нет такой таблетки, которая мгновенно, по мановению волшебной палочки, сделает вас здоровыми. А вот осложнения от ее приема действительно могут возникнуть, не говоря уже о дозах и сочетаниях.
Сочетание жаропонижающих и противовоспалительных препаратов с другими лекарствами может ослабить, изменить или усилить их основное или побочное действие, а также изменить действия других лекарств, принятых одномоментно.
Например, при болях, дискомфорте в животе не следует глотать вместе Но-шпу, Альмагель, Фосфалюгель и прочие антациды с Аллохолом, Фесталом, Креоном, обильно заедая их большим количеством разнообразной и многокомпонентной пищи и запивая всё это алкоголем, каким бы хорошим и качественным он ни был. Ни один химик, даже сведущий в вопросах фармакокинетики и фармакодинамики лекарственных средств, не сможет подробно рассказать, что и как происходит с действующими веществами лекарств в организме при столь многокомпонентном «обеде», но действие их точно будет не тем, которое было бы желательно.
Сразу скажу и о том, что лекарства необходимо запивать водой. Другие напитки содержат компоненты, изменяющие всасывание и действие лекарственных веществ, в худшем случае оказывая токсическое воздействие.
Нельзя одновременно принимать препараты, подавляющие кашель, с препаратами-муколитиками (усиливающими отделение мокроты).
Антибактериальные препараты нецелесообразно принимать с Линексом, адсорбентами, антацидами, снижающими антибактериальную ценность антибиотика.
Фармакология — сложная наука, требующая уважительного отношения, базисных знаний и академического подхода. Обращайтесь к специалистам и будьте здоровы!
Клиническая фармакология / Под ред. Кукеса В.Г. – 2006
Пропедевтика внутренних болезней / Мухин Н.А., Моисеев В.С. – 2008
Врачебные ошибки как причина осложнений лекарственной терапии
Статьи
Опубликовано в журнале:
Качественная клиническая практика »» 1 / 2002 В.К. Лепахин*, А.В. Астахова, Е.А. Овчинникова, Л.К. Овчинникова
*Всемирная Организация Здравоохранения (ВОЗ)
Кафедра общей и клинической фармакологии Российского университета дружбы народов, Москва
Проблема осложнений лекарственной терапии становится все более актуальной во всем мире. Это связано прежде всего с внедрением в медицинскую практику большого числа фармакологических препаратов, обладающих высокой биологической активностью, сенсибилизацией населения к биологическим и химическим веществам, нерациональным использованием лекарств, медицинскими ошибками и применением не качественных и фальсифицированных препаратов.
Результаты проведенных за последние годы фармакоэпидемиологических исследований позволяют говорить о том, что недооценка и запоздалое решение этой проблемы чреваты развитием самых серьезных последствий [1, 2].
Масштаб проблемы
В специально проведенных исследованиях было показано, что тяжелые, подчас необратимые осложнения в результате лекарственной терапии развиваются у миллионов людей. Количество летальных исходов, связанных с применением лекарств, исчисляется сотнями тысяч. Только в США ежегодно госпитализируется от 3,5 до 8,8 млн. больных и погибает 100-200 тыс. пациентов вследствие развития неблагоприятных побочных реакций, связанных с применением лекарств [3]. Как вы думаете, в России эта цифра меньше?
Результаты мета-анализа 39 перспективных исследований, проведенных в США в период с 1966 по 1996 гг., показали, что серьезные неблагоприятные побочные реакции возникали в среднем в 6,7% случаев, а летальные осложнения имели место у 0,32% всех госпитализированных больных. Осложнения лекарственной терапии заняли 4-6-е место среди причин смертности после сердечно-сосудистых, онкологических, бронхо-легочных заболеваний и травм [2].
Подобное положение отмечается и в других развитых странах. Так, во Франции в 1997 г. около 10% всех госпитализированных составляли больные с побочными реакциями. Осложнения лекарственной терапии возникли у 1317650 пациентов, из них в 33% случаев — серьезные и в 1,4% — летальные [4]. Неблагоприятные побочные реакции явились причиной госпитализации 5,8% больных в Германии [5].
Согласно данным Pirmohamed и et аl. [6], 5% госпитализаций связаны с лекарственными осложнениями, неблагоприятные побочные реакции возникают у 10-20% госпитализированных больных, осложнения лекарственного генеза стали причиной летальных исходов в 0,1% случаев (для сравнения: летальные исходы в результате хирургических вмешательств наблюдаются в 0,01% случаев).
Неблагоприятные побочные реакции — это не только серьезная медицинская, социальная, но и экономическая проблема.
Экономические затраты, связанные с лекарственными осложнениями, составляют в США около 76,6 млрд. долл. в год [3]. Общие годовые затраты только на лечение предотвратимых осложнений фармакотерапии в США колеблются от 17 до 29 млн. долл.
В Великобритании ежегодно расходуется около 4 млрд. долл. в связи с увеличением продолжительности пребывания в стационарах больных из-за возникших неблагоприятных побочных эффектов лекарств [7].
По данным исследования Moore et аl. (1998), затраты, связанные с побочными реакциями, составляют в разных странах от 5,5 до 17% общего бюджета больниц 181.
Зарубежный опыт изучения проблемы побочного действия лекарств свидетельствует о том, что многие лекарственные осложнения являются следствием медицинских ошибок.
Современное состояние проблемы медицинских ошибок
Неблагоприятные побочные реакции лекарственных препаратов вследствие нерационального применения и врачебных ошибок — это только один из наиболее часто встречающихся видов медицинских ошибок. К медицинским ошибкам относят также:
- неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения
- неиспользование предписанного диагностического обследования;
- неверную интерпретацию результатов обследования;
- непринятие мер после получения результатов, отклоняющихся от нормы;
- использование неисправного медицинского оборудования;
- осложнения при переливании крови;
- невыполнение других медицинских предписаний.
Проблема медицинских ошибок не нова, однако в прошлом на нее не обращали должного внимания. Первые работы, посвященные описанию и изучению проблемы медицинских ошибок, стали появляться в 90-е гг. [9]. Одно из первых значимых исследований этого вопроса было организовано в США Агентством по исследованиям и качеству в здравоохранении и проведено Институтом медицины [10].
По завершении данного исследования в ноябре 1999 г. был составлен отчет, озаглавленный: «Человеку свойственно ошибаться: повышение безопасности в здравоохранении» [11]. В отчете отмечалось, что в результате медицинских ошибок в больницах США ежегодно умирает от 44 000 до 98 000 человек. Это больше, чем смертность в результате автомобильных аварий (43 458), рака молочной железы (42297) или СПИДа (16516).
Согласно полученным данным, только от ошибок, связанных с неправильным применением лекарств, ежегодно погибает 7000 человек; это на 16% больше, чем смертность в результате производственного травматизма [11].
С медицинскими ошибками связаны огромные финансовые издержки. В отчете Института медицины отмечается, что медицинские ошибки обходятся США примерно в 37,7 млрд. долл. в год, причем из них около 17 млрд. долл. связаны с расходами, которые можно было предотвратить. Приблизительно половины этих средств расходуется на лечение последствий предотвратимых медицинских ошибок [11].
Реакция на полученные Институтом медицины данные последовала со стороны руководства страны на самом высоком уровне уже в декабре 1999 г. Президент США Билл Клинтон Исполнительным распоряжением создал Межведомственную рабочую группу по координации качества в здравоохранении и потребовал от нее представить ему в течение 60 дней рекомендации, направленные на повышение степени безопасности больных. Разработанные Президентской комиссией рекомендации были выпущены Белым Домом 22 февраля 2000 г. [12].
Вслед за этим многие страны, включая Канаду, Нидерланды, Новую Зеландию, Швецию и другие, начали специальные национальные программы по исследованию качества оказания медицинской помощи и безопасности пациентов.
Департамент здравоохранения Великобритании в докладе за 2000 г. отметил, что неблагоприятные последствия медицинских вмешательств составили 850 тыс. случаев и явились причиной 10% всех госпитализаций [7].
Исследование качества медицинской помощи в Австралии в 1995 г. показало, что неблагоприятные побочные эффекты имели место у 16,6% госпитализированных больных [13].
Учитывая глобальный характер проблемы медицинских ошибок. Исполнительный комитет Всемирной Организации Здравоохранения (ВОЗ) в январе 2002 г. рассмотрел специальную резолюцию «Качество здравоохранения и безопасность больных» и утвердил Стратегию по повышению безопасности больных, в которой наметил основные меры по улучшению качества оказания медицинской помощи населению [14].
В резолюции Исполнительного комитета ВОЗ отмечается, что, «несмотря на возрастающий интерес к проблеме безопасности больных, в мире еще нет осознания чрезвычайной важности проблемы неблагоприятных побочных реакций». В основном это связано с недостаточностью специальных исследований и фактических данных поданному вопросу.
ВОЗ призывает страны к более активному международному сотрудничеству в этой области.
Ошибки врачей при фармакотерапии
Проблема медицинских ошибок вообще и врачебных ошибок при лекарственной терапии в частности до настоящего времени в России практически не изучалась. Медицинские работники и руководители лечебно-профилактических учреждений стараются избегать обсуждения данной темы; она редко находит отражение на страницах медицинской печати. Между тем, врядли будет преувеличением сказать, что эта проблема актуальна и для нашей страны.
К числу врачебных ошибок, как составляющей медицинских ошибок относят все случаи, связанные с использованием лекарственных препаратов с нарушениями инструкции по медицинскому применению [15].
По данным Classen et аl. [1], полученным при активном мониторинге использования лекарств в стационаре, среди типов врачебных ошибок в медицинской практике лидирующими являются ошибки выбора врачом лекарственного препарата и его дозы. Такого типа ошибки составили 56%. Второе место заняли врачебные ошибки, связанные с некорректным изменением дозы и длительностью применения лекарственных средств — 34%. Наделю неблагоприятных побочных эффектов из-за ошибок, допущенных средним медицинским персоналом и фармацевтическими работниками больничной аптеки, приходилось 10% неблагоприятных побочных эффектов.
Неблагоприятные побочные реакции, возникающие в результате врачебных ошибок, являются потенциально предотвратимыми, поскольку их можно избежать при рациональном использовании лекарственных средств.
Основу профилактики неблагоприятных побочных эффектов лекарственных препаратов, в том числе связанных с врачебными ошибками, составляет их выявление, последующий анализ и разработка предложений по решению проблемы. Решения указанных задач возложено на организованные в большинстве стран мира специальные службы контроля безопасности лекарств (фармаконадзора).
Службы контроля безопасности лекарств.
После «талидомидовой трагедии» в 60-е гг. в разных странах стали создаваться специальные службы фармаконадзора с целью выявления и профилактики осложнений лекарственной терапии. Основу этих служб составляли национальные центры по изучению побочного действия лекарств. В 1969 г. в Советском Союзе был организован Всесоюзный центр по изучению побочного действия лекарств Минздрава СССР, выполняющий весьма важные функции по выявлению, анализу и систематизации сообщений о побочных реакциях, подготовке предложений для Минздрава СССР об ограничении или запрещении применения отдельных препаратов, а также по предоставлению медицинским и фармацевтическим работникам информации по вопросам безопасности лекарственных средств и профилактики возникновения лекарственных осложнений.
После распада СССР в течение 6 лет в России не было национального центра по контролю безопасности лекарств. Часть функций центра в течение указанного времени выполнял Фонд по изучению эффективности и безопасности лекарств, организованный на базе кафедры общей и клинической фармакологии Российского Университета дружбы народов, основным научным направлением которой является изучение вопросов безопасности лекарств и их рационального применения.
В 1997 г., благодаря усилиям сотрудников кафедры общей и клинической фармакологии РУДН, Минздрав России создал на ее базе Федеральный центр по изучению побочных действий лекарств. Центр организовал и возглавил работу по созданию в России службы фармаконадзора, основными задачами которой являются выявление неблагоприятных побочных реакций, разработка предложений по их профилактике и обеспечение медицинской общественности соответствующей информацией [16].
За короткий срок на территории Российской Федерации было создано несколько региональных центров по изучению побочных действий лекарств. Эти центры являются первичным звеном в процессе сбора и оценки сообщений о побочных реакциях лекарств, а также распространения информации о возможных осложнениях лекарственной терапии. В настоящее время в различных регионах России действует 29 таких центров.
Работа Федерального центра получила высокую оценку Всемирной Организации Здравоохранения (ВОЗ) и в конце 1997 г. Россия была принята в качестве полноправного члена в Программу ВОЗ по международному мониторингу лекарств.
В результате последующей реорганизации с 1999 г. функции Федерального центра выполняет отдел токсикологии и изучения побочных действий лекарств Института доклинической и клинической экспертизы лекарств Научного центра экспертизы и государственного контроля лекарственных средств Минздрава РФ.
Юридические основы контроля безопасности лекарств в нашей стране были заложены в «Законе о лекарственных средствах», принятом в 1998 г. В ст. 41 Закона указывается, что «субъекты обращения лекарственных средств обязаны сообщать федеральному органу исполнительной власти в сфере здравоохранения, органам исполнительной власти субъектов Российской Федерации в сфере здравоохранения, федеральному органу контроля качества лекарственных средств и территориальным органам контроля качества лекарственных средств обо всех случаях побочных действий и об особенностях взаимодействия лекарств с другими лекарственными препаратами, которые не соответствуют сведениям о лекарственных средствах, содержащимся в инструкциях по их применению».
Сообщения, поступающие в виде заполненных индивидуальных карт учета НПР, подвергаются всестороннему анализу и заносятся в специальную базу данных [17].
Результаты анализа сообщений о НПР в России
С целью выяснения роли врачебных ошибок в возникновении неблагоприятных побочных реакций был проведен анализ спонтанных сообщений, поступивших в Центр за 1997-2000 гг.
В результате анализа 565 сообщений было установлено, что на долю сведений о лекарственных осложнениях вследствие врачебных ошибок приходилось 27,4%.
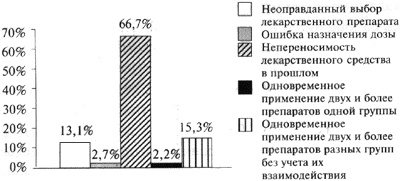
Выявлены следующие типы врачебных ошибок (рис. 1):
- непереносимость лекарственного препарата в прошлом;
- неоправданный выбор лекарственного средства, в том числе в результате их назначения при наличии противопоказаний к применению;
- ошибки дозирования препарата, включающие передозировку в случае назначения одного и того же препарата под разными названиями, либо превышения суточной дозы в условиях монотерапии;
- одновременное применение двух и более препаратов одной группы;
- одновременное применение двух и более препаратов разных групп без учета их взаимодействия.
Рисунок 1. Распределение сообщений по группам в зависимости от типа врачебных ошибок
Неоправданный выбор лекарственных средств, связанный с игнорированием противопоказаний к применению, — второй по частоте тип врачебных ошибок.
Меньшая часть ошибок-связана с передозировкоП при назначении одного и того же препарата под разными фирменными наименованиями.
Максимальное число ошибок (73,6%) былодопуще но врачами при комбинированной терапии. Это подтверждают данные литературы, согласно которым риск лекарственных осложнений возрастает пропорционально увеличению числа одновременно назначаемых препаратов. Например, при одновременном применении 2-4 лекарств риск развития побочных реакций увеличивается до 4%, 15-20 лекарственных препаратов — до 54% [18].
Анализ сообщений в данном исследовании показал, что 20% из них содержали сведения о том, что больные получали 12 лекарственных препаратов одномоментно, 40,9% — 8 лекарственных средств.
В условиях монотерапии чаще всего причиной возникновения неблагоприятных побочных эффектов в результате ошибок врачей были противомикробные (в основном антибиотики разных групп), нестероидные противовоспалительные, сердечно-сосудистые и местно-анестезирующие лекарственные средства.
Наиболее частыми нерациональными комбинациями лекарственных средств являлись:
- применение двух и более нестероидных противовоспалительных средств на фоне гастрита и язвенной болезни, что приводило к обострению хронической патологии и/или развитию желудочно-кишечных кровотечений;
- комбинации антибиотиков группы аминогликозидов и других нефротоксических средств (например, цефалоспоринов) с развитием острой почечной недостаточности;
- назначение комбинации ЛС, обладающих раздражающим действием на слизистую желудочно-кишечного тракта (например, аспирина, агапурина и эскузана);
- использование комбинации препаратов, способных вызывать агранулоцитоз (например, левомицетин и фенилбутазон).
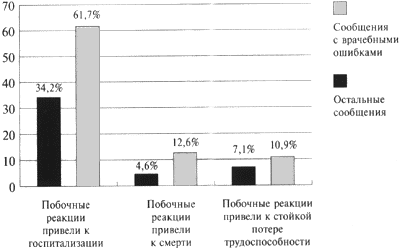
Из числа спонтанных сообщений с информацией о развитии неблагоприятных побочных реакций вследствие ошибок врачей 78,7% составили сообщения о серьезных лекарственных осложнениях, из которых 4,2% закончились летально.
Сравнительный анализ числа серьезных побочных реакций, возникших в связи с врачебными ошибками, и в остальных случаях (в которых ошибок врачей не было) выявил большую встречаемость их в прецедентах несоблюдения рекомендаций инструкций по медицинскому использованию лекарств (рис. 2).
Рисунок 2. Распределение сообщений о серьезных побочных реакциях лекарств, возникших в результате врачебных ошибок и в других случаях
К категории серьезных неблагоприятных реакций, согласно принятой ВОЗ терминологии, относятся реакции, которые приводят к летальным исходам, представляют угрозу для жизни, приводят к госпитализации больных или удлиняют ее сроки, тератогенные и канцерогенные эффекты лекарственных средств.
Выявленные серьезные лекарственные осложнения вследствие ошибок врачей клинически проявлялись:
- аллергическими реакциями (22,4% числа врачебных ошибок), включавшими анафилактические шоки, синдромы Стивенса-Джонсона и Лайелла, отеки Квинке, бронхоспазмы и различные виды сыпи;
- сердечно-сосудистыми реакциями (12,0% от чиcла сообщений с врачебными ошибками) в виде коллапса, преходящей ишемии и инфаркта миокарда, аритмий, асистолий, изменений артериального давления, тромбофлебитов, и острого отека мозга;
- нарушениями деятельности ЦНС (2,7% числа сообщений с ошибками врачей) — судороги, галлюцинации, острый психоз, дискоординация движений;
- поражениями желудочно-кишечного тракта (7,7% числа сообщений с врачебными ошибками) в виде обострения хронического гастрита, желудочно-кишечных кровотечений, обострений язвенной болезни желудка, и профузной диареи;
- нарушениями системы кроветворения и гемостаза (7,1% числа сообщений с ошибками врачей): геморрагический синдром, гипохромная анемия и внутренние кровотечения, панцитопения и агранулоцитоз, гипохромная анемия;
- поражениями почек (2,2% числа сообщений с врачебными ошибками) в виде острой почечной недостаточности;
- снижением слуха и остроты зрения (1,1 и 0,6% случаев количества сообщений с ошибками врачей соответственно);
- поражениями печени (4,4% числа сообщений с врачебными ошибками), проявлявшимися гепатотоксическими реакциями и гепатитами;
- прочими осложнениями (18,6% случаев количества сообщений с ошибками врачей), например маточными кровотечениями, некрозом слизистой ротовой полости, синдромом Рея, иммуноденрессантными реакциями, которые явились причиной развития сепсиса, рецидивирующего фурункулеза и абсцесса корня языка и др.
Среди лекарств, вызвавших анафилактический шок. были препараты разных групп, однако на долю местно-анестезирующих средств приходилось большее число сообщений, затем следовали антибактериальные, НПВС и комбинированные препараты.
Обращает на себя внимание нерациональное использование антибиотиков и прежде всего аминогликозидной группы (гентамицина, канамицина, амикацина), которые применялись у больных с наличием противопоказаний, без учета неблагоприятных последствий взаимодействия. В результате у больных развивались острая почечная недостаточность и нефриты.
Приведем некоторые клинические примеры врачебных ошибок.
Случай 1. Больная Ш., 71 года, находясь в стационаре с диагнозом «пневмония», получала комбинированную лекарственную терапию, включающую гентамицин в разовой дозе 80 мг 3 раза в сутки по поводу пневмонии, эуфиллин по 200 мг трижды в сутки, фуросемид по 40 мг в день для коррекции артериального давления (страдает гипертонической болезнью). Через 10 дней после начала терапии развилась острая почечная недостаточность с летальным исходом. В анамнезе — хронический пиелонефрит, гипертоническая болезнь.
В данном случае имеет место врачебная ошибка, так как не был принят во внимание факт повышения нефротоксичности гентамицина при одновременном применении этого препарата с фуросемидом у больной с факторами риска — старческий возраст и хронический пиелонефрит в анамнезе. Информация о взаимодействии препаратов содержится в соответствующих разделах инструкции по их применению.
Случай 2. Больному С., 57 лет, в плановом порядке была проведена эндоскопическая холецистэктомия. В послеоперационном периоде назначена комбинированная лекарственная терапия, включающая: гепарин по 5000 ЕД 4 раза в сутки, фраксипарин (надропарин кальций) по 300 ЕД один раз в сутки подкожно, ципрофлоксацин по 200 мг дважды в сутки, цефантрал (цефотаксим) по 1 г 2 раза в сутки, рибоксин (инозин) по 10 мг 3 раза в день внутривенно. Спустя двое суток состояние больного осложнилось кровотечением из ложа желчного пузыря (тромбоциты — 68 х 109/л, время свертывания цельной крови — 44 мин). Проведена релапаротомия. После операции больной находился в коме в течение недели с признаками прогрессирующей пневмонии и отека мозга. Смерть наступила спустя 15 сут после проведенной плановой операции. Из анамнеза известно, что 6 лет назад пациенту была произведена операция по поводу сложного порока сердца и в течение последних 6 лет он постоянно получал терапию антикоагулянтом непрямого действия — фенилином (фениндоин) по 0,03 2 раза в сутки.
В данном случае возникшее у больного кровотечение с последующим летальным исходом могло быть результатом того, что не было принято во внимание несколько факторов риска развития кровотечения:
- не учтен прием пациентом в течение длительного времени антикоагулянтного препарата длительного действия, способного вызывать кровотечение; на фоне терапии фенилином больному в послеоперационном периоде назначена терапия прямыми антикоагулянтами гепарином и фраксипарином;
- не учтено, что все цефалоспорины могут вызывать гипопрoтромбинемию за счет влияния на протромбиновое время и торможения синтеза витамина К, что может приводить к кровотечениям и кровоизлияниям. Именно с этим связаны рекомендации проводить определение протромбинового времени у больных, получающих препараты данной группы, и назначать витамин К для коррекции гипопротромбинемии. Пожилые и ослабленные пациенты, а также больные с дефицитом витамина К составляют особую группу риска;
- не учтено взаимодействие цефотаксима с гепарином. В результате одновременное применение нескольких препаратов, влияющих на свертывающую систему крови, привело к фатальному исходу.
Случай 3. Ребенку 2-месячного возраста назначен фуразолидон (по 1/4 таблетки — доза не указана — 3 раза в день) для лечения дисбактериоза, который, как отмечал педиатр, проявлялся жидким стулом (без патологических примесей). Через 5 дней от начала лечения препаратом у ребенка выявлены желтушность кожных покровов, повышение уровня ферментов печени.
Ребенок поступил в стационар для исключения врожденного гепатита. При УЗИ обнаружено увеличение печени (в динамике +1 см; +1,5 см; +2 см). Эхоструктура однородна. Показатели функции печени: в 2 раза повышение содержания АЛТ, диспротеинемия, билирубин — 25,1 мкмоль/л (за счет непрямого билирубина).
Из анамнеза известно, что в течение 1 мес после рождения у ребенка отмечалась желтушность кожных покровов, ему были назначены активированный уголь и сульфат магния перорально. Затем в связи с появлением жидкого стула участковый врач назначил фуразолидон для коррекции кишечных нарушений.
В результате отмены препарата и проведенного лечения липоевой кислотой, витамином Е, сорбитом, димедролом состояние ребенка нормализовалось, и показатели функции печени пришли к норме. Диагноз врожденного гепатита был отвергнут.
Анализ данного случая позволяет предположить, что поражение печени было вызвано фуразолидоном. В пользу лекарственного происхождения осложнения свидетельствовали улучшение состояния и регресс симптомов после отмены препарата. Известно, что фуразолидон является высокотоксичным препаратом, способным поражать многие органы, в том числе и печень. Обращает на себя внимание то, что препарат назначен для лечения дисбактериоза — заболевания, которого нег в перечне показаний к назначению фуразолидона.
У ребенка появился жидкий стул без патологических примесей. Нельзя исключить, что причиной его возникновения был сульфат магния, который обладает слабительными свойствами. Остается неясным, на каком основании поставлен диагноз «дисбактериоз» и почему для его коррекции выбран фуразолидон.
В данном случае не было учтено и то, что фуразолидон не рекомендуется применять у детей до 1 месяца из-за риска развития гемолитической анемии вследствие недостаточного развития ферментных систем у таких детей.
И хотя препарат был назначен ребенку двух месяцев, нельзя исключить наличия у него ферментной недостаточности, так как у больного отмечались признаки отягощенного анамнеза, что могло способствовать развитию данного осложнения.
Таким образом, результаты проведенного исследования свидетельствуютотом, что проблема НПР в результате ошибок врачей весьма актуальна для практического здравоохранения России. Примерно треть всех лекарственных осложнений можно считать ятрогенными, причем большинство из них является серьезными, требующими госпитализации или ее продления, приводящими к стойкой потере или снижению трудоспособности (инвалидности), представляющие угрозу для жизни и даже приведшие к смерти больных.
Если учесть тот факт, что сообщаемость о случаях возникновения НПРв нашей стране чрезвычайно мала и значительно уступает таковой в странах с развитой системой контроля безопасности лекарств (число сообщений на численность населения), то правомерно предположить, что мы имеем гораздо большее количество лекарственных осложнений, в том числе и связанных с ошибками врачей.
Основные направления в решении проблемы профилактики осложнений лекарственной терапии, связанных с врачебными ошибками
Анализ специальных исследований, посвященных вопросу изучения медицинских ошибок вообще и ошибок врачей в назначении лекарственных средств в частности, свидетельствует о том, что в их основе лежат недостатки системы подготовки и усовершенствования медицинских кадров в области фармакотерапии, несвоевременное и недостаточное предоставление медицинским и фармацевтическим работникам необходимой информации о возможных неблагоприятных побочных эффектах медикаментов, а также недостатки в организации и функционировании систем контроля безопасности лекарств [14, 15, 19].
Результаты проведенной нами работы позволяют предположить, что в основном те же причины определяют осложнения фармакотерапии и в нашей стране.
Для решения проблемы осложнений фармакотерапии вследствие врачебных ошибок нам представляется целесообразным предложить следующие три основные направления:
1. Совершенствование преподавания фармакологии и клинической фармакологии в медицинских институтах (академиях, университетах) и институтах (академиях) усовершенствования врачей. При этом необходимо не только совершенствование соответствующих программ, но и методических приемов обучения. Студент и врач должны не только получить определенные знания. но и научиться ориентироваться в огромном числе поступающих на фармацевтический рыноклекарственных препаратов с тем, чтобы уметь рационально выбрать и грамотно назначать лекарство конкре гному больному.
2. Предоставление медицинским и фармацевтическим работникам здравоохранения объективной независимой информации о возможных неблагоприятных реакциях на лекарственные средства, включая сведения о взаимодействии лекарств друг с другом и с биологически активными веществами.
3. Совершенствование системы контроля безопасности лекарств как на федеральном и региональном уровнях, так и непосредственно влечебно-профилактических учреждениях. При этом весьма важным является наряду с использованием метода спонтанных сообщений внедрение в практику таких современных методов выявления неблагоприятных побочных эффектов лекарственных средств, как активный мониторинг, анализ реестров и баз данных, содержащих сведения о заболеваемости и смертности, анализ зависимости осложнений фармакотерапии от потребления лекарств.
В заключение необходимо отметить, что в изучении ятрогенных осложнений лекарственной терапии и их профилактике ведущую роль должны играть медицинские и фармацевтические работники практического здравоохранения. Ни в коем случае нельзя «загонять» проблему ошибок при фармакотерапии вглубь и прятать ее.
Практика и отдельные исследования показали, что именно боязнь обвинения в некомпетентности и возможного наказания больше всего препятствуют активному участию в этой работе большинства специалистов [20]. В связи с этим на всех уровнях системы здравоохранения должна быть создана деловая доброжелательная атмосфера экспертизы сообщений об осложнениях лекарственной терапии с целью выявления наиболее типичных ошибок, причин их возникновения и разработки мер их предотвращения, а не с целью наказания за прошлые ошибки.
Участие врачей, медицинских сестер, провизоров и фармацевтов в этой работе является их гражданским и профессиональным долгом и в конечном итоге может спасти жизнь и сохранить здоровье тысячам людей. Не случайно в «Этическом кодексе врача», одобренном на II Пироговском съезде, сказано, что сообщение о побочных действиях лекарств является профессиональным долгом медицинского работника.
Abstract
The problem of adverse drug events is very actual problem I at present. Its prevalence causes deep concernment in practitioners and patients. The popularization of spontaneous messages method is the first attempt in this course. Besides that it is impossible to solve the problem of medical mistakes without medical society involvement. That is why this problem requires a big attention and the specialist’s employment. One of the main factors is the practitioner’s activity in the accounts of adverse drug effects and medical mistakes. Only such information might be the base of recommendations for medical workers and can prevent ialrogenic drug complications.
Литература:
1. Quality of Health Care in America Committee. The Institute of Medicine Report on Medical Errors: Misunderstanding Can Do Harm. Med. Gen. Med., September 19, 2000.
2. Seeger J.D., Kong S.X., Schumock G. T. Characteristics associated with ability to prevent adverse-drug reactions in hospitalized patients. Pharmacotherapy, 1998, Nov-Dec, 18(6), 1284-1289.
3. Johnson J.A., Bootman J.L. Drug-related morbidity and mortality. A cost-of-illness model // J. Arch. Intern. Med., 1995, Oct. 9; 155 (18), 1949-1956.
4. Imbs J.L., Pouyanne P., Haramburu F. et al. Jatrogenic medication: estimation of its prevalence in French public hospitals. Regional Centers ol Pharmacuvigiaincc. Therapie 1999; 54 (1), 21-27.
5. Muehlberger N., Schneeweis S., Hasford J. ADRs Monitoringt Pharmacoepidemiology and drug safety, 1997, 6, Suppl.3, 71-77.
6. Pirmohamed U., Breskenridge A.M., Kiteringham N.R. et al. Adverse drug reactions. BMJ, 1998, 316, 1295-1298.
7. UK Department of Health. An organization with a memory. 2000, December.
8. Moore N.D., Lecaintre D., Noblet C. et al. Frequency and cost of serious adverse drug reactions in a department of general medicine. Br. J. Clin. Pharmacol. 1998, 45 (3), 301-308.
9. Leape L., Brennan Т., Laird N. etal. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. New Engl. // J. Med., 1991, 324, 377-384.
10. Billings С. Incident reporting systems in medicine and experience with the aviation safety reporting systems. A Tale of Two Stories: (contrasting Views of Patient Safety. National Patient Safety Foundation, American Medical Association, Chicago Illinois, 1998.
11. Olsen P.M., Lorentzen H., Thomsen K., Fogtmann A. Medication errors in a pediatric department. Ugeskr. Laeger. 1997, Apr 14, 159 (16), 2392-2395.
12. Adverse Drug Events. Substantial problem but magnitude uncertain. US General Accounting Office. 2000, February, 1-12.
13. Wllson R., Runciman W., Gibberd R. et al. The quality in Australian health care study. Med. J. Aust., 1995, 163, 458-471.
14. Quality of Care Patient Safety. WHO, 2002, Resolution EB, 109, 16.
15. Thomas P., Lombardi D. Closing the Loop — Implementing Quality Improvement Processes and Advances in Technology to Decrease Medication Errors. FASHP.
16. Астахова A.B., Лепахин В.К. Проблемы безопасности лекарственных средств в России // Фармацевтический мир, 1997, №2, 10-12.
17. V Российский национальный конгресс «Человек и лекарство» // Безопасность лекарств. 1998, № 2, с. 14-15.
18. Истратов С.Ю., Брайцева Е.В., Вартанян И.Р. Взаимодействие лекарственных средств // Новая аптека, 2000, № 9, с. 34-38.
19. Vincent С., Knox E. Clinical risk modification, quality, and patient safety: interrelationships, problems, and future potential. Best. Pract. Benchmarking. Healthc. 1997, Nov-Dec, 2(6), 221-226.
20. Williams D., Kelly A., Feely J. Drug interactions avoided a useful indicator of good prescribing practice. Br. J. Clin. Pharmacol. 2000, Apr. 49(4), 369-372.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Чем запивать лекарства, как алкоголь влияет на действие таблеток, к чему приводит передозировка витаминов и какие сочетания препаратов смертельно опасны? Вместе с доктором Ириной Кондратенко разбираем ошибки, из-за которых назначенное лечение не работает.
Ирина Кондратенко
функциональный диагност, заведующая КПО реабилитационного центра «Элеос»
Ошибка №1. Самовольно прекращать назначенный курс
— У каждой болезни есть своя продолжительность лечения. Одни препараты принимаются всего несколько раз, другие — более продолжительный промежуток времени, третьи — пожизненно. Игнорировать рекомендации врача по этому вопросу нельзя.
Самое рискованное — это «игры» с антибиотиками. Они назначаются определенным курсом, как правило, от 5 дней до месяца, — все зависит от тяжести болезни и особенностей организма.
Прерывание курса способствует резистентности бактерий, то есть они становятся нечувствительными к конкретному препарату. За временным улучшением состояния следует ухудшение. И в данной ситуации часто приходится назначать более сильный антибиотик, не знакомый бактериальной инфекции. Таким образом, после обычного трахеита рецидив (возврат болезни) приводит порой к синуситу, воспалению легких и другим осложнениям.
Крайне внимательно нужно подходить также к гормонотерапии. Здесь очень важно соблюсти дозы и интервалы приема, назначенные врачом. Иначе снова нависает угроза сложнейшего рецидива болезни.
Если легкомысленно отнестись к бета-блокаторам (которые часто назначают при лечении нарушения сердечного ритма и артериальной гипертензии), может начаться тахикардия, экстрасистолия и другие осложнения. Да и вообще, сроки употребления любых лекарств должны быть соблюдены и изменяться только по назначению врача.
Ошибка №2. Принимать лекарства в неправильное время
— При разработке препарата фармкомпании в обязательном порядке проводят соответствующие испытания (лабораторные и клинические). При этом исследуется биодоступность — в широком смысле количество лекарственного вещества, доходящее до места его действия в организме, определяются оптимальная доза и время употребления.
Одно лекарство лучше всего усваивается утром, другое — перед едой, третье — после и так далее. Строгие требования к этому вопросу указываются в инструкции, если жестких условий нет, вариант применения определяет доктор в зависимости от особенностей организма конкретного пациента. Так, пищеварительные ферменты рекомендовано принимать во время еды, некоторые гормональные препараты часто назначаются утром за 30 минут до еды (именно в это время надпочечники особенно активны).
Малейшее отступление от правил времени употребления лекарств может привести к:
- снижению эффективности препарата;
- повышению вероятности побочных эффектов.
Ошибка №3. Запивать таблетки не водой
— Все же лучше не отступать от классики. Причем вода должна быть комнатной температуры. Слишком горячая температура может уменьшить в лекарстве действующие вещества, слишком холодная приведет к спазму сосудов и замедлению процессов всасывания.
Молоко многие препараты нейтрализует. То есть смысл в их приеме просто теряется.
В кофе и чае много активных веществ (таких, как танины, кофеин). Нередко они также приводят к сосудосуживающему эффекту и необходимые вещества хуже усваиваются.
Цитрусовый сок (особенно грейпфрутовый) тормозит влияние лекарств на рецепторы и опять-таки ухудшает всасывание и даже может спровоцировать проявление побочных действий.
Важно:
— Запивать лекарства необходимо большим количеством воды, особенно, если нужно выпить несколько таблеток одну за одной.
Наш пищевод имеет интересную анатомическую особенность — в области желудка располагается расширение (как карман). Часто таблетки задерживаются именно в данной зоне, потому что жидкости просто не хватает, чтобы протолкнуть их дальше. Из-за этого появляется дискомфорт (например, изжога), и препарат действует медленно. Два-три глотка — это мало. Чтобы перестраховаться, выпивайте хотя бы полстакана или стакан воды.
Ошибка №4. Сочетать алкоголь с приемом лекарств
— При сочетании алкоголя и препарата мы получаем усиление или ослабление эффекта либо провоцируем интоксикацию организма.
Знаю случай, когда пациент принял антибиотик и в тот же день выпил много алкоголя. Мужчина получил сильнейший токсический гепатит, который быстро спрогрессировал до цирроза печени. Была свидетелем и такой ситуации, когда нестероидное противовоспалительное средство вместе с алкоголем вызвало крапивницу и отек Квинке.
Ни в коем случае нельзя совмещать алкоголь и психотропные препараты. Их действие в таком случае становится непредсказуемым. Вплоть до смертельного исхода.
Как правило, больше всего страдают:
- печень;
- поджелудочная железа;
- почки.
Ошибка №5. Забывать о том, что некоторые лекарства не сочетаются
— Первое правило грамотного пациента — рассказать каждому из врачей, к которому он приходит по разным проблемам, о том, какие лекарства он принимает. Хотя, конечно, хороший специалист должен поинтересоваться этим самостоятельно.
К счастью, фатально не совместимых препаратов крайне мало. И все же, если сочетать, например, некоторые препараты, обладающие сорбирующим действием, с гипотензивными препаратами, всасывание последних будет сводиться к нулю. А вот эуфиллин и сердечные гликозиды — крайне опасная пара, которая может привести к остановке сердца! Обязательно советуйтесь с врачом.
Ошибка №6. Увеличивать или уменьшать дозировку без назначения доктора
— Как врач я стараюсь объяснять пациентам, когда они почувствуют действие препарата (сразу, через день или через неделю), чтобы человек понимал, что с ним происходит.
Например, люди с проблемами повышенного давления стремятся быстро понизить его при очередном скачке практически до идеального, глотая одну таблетку за другой. Хотя для организма это сильный стресс. Давление нужно сбивать постепенно.
При назначении дозировки врач учитывает уровень проблемы, пульс, давление, возраст, вес и другие особенности организма пациента. Своевольное увеличение дозы без учета данных параметров нередко приводит к ухудшению состояния и различным осложнениям.
Особенно опасно шутить с:
- антибиотиками;
- гипотензивными препаратами;
- гормонами;
- обезболивающими препаратами (так, передозировка анальгина приводит к ухудшению состояния крови).
Ошибка №7. Самолечение
— Чаще всего люди любят сами себе назначать витамины. Многие из них продаются без рецепта, значит, абсолютно безопасны? Это вовсе не так.
«Плохо себя чувствую — куплю поливитамины», — думает человек. Однако сегодня все чаще говорят о том, что неправильное их применение ведет к провоцированию онкозаболеваний. Почему? Если организм ослаблен, он совершенно не подготовлен ко встрече с теми самыми витаминами.
При паразитарной причине плохого самочувствия или при начальных стадиях онкологии поливитамины лишь ускорят процесс «цветения» проблемы. В общем, они становятся дополнительным источником питания для враждебных клеток или микроорганизмов.
Витамины группы В нередко вызывают аллергию. Опять-таки — почему? В желудке содержатся грибы, паразиты, из-за которых и проявляется такая реакция. Восстанавливаем микрофлору — исчезает и отрицательная реакция на данные витамины, которые организму очень нужны.
Всеми любимый витамин С тоже не так безобиден. Если у вас склонность к тромбозам, густая кровь, витамин С способен усугубить ситуацию, так как способствует сгущению крови.
Осторожным стоит быть также с железом. Если у вас анемия, совсем необязательно, что вызывает ее именно недостаток этого элемента. А вот переизбыток откладывается в печени, почках, легких и других органах и, как ржавчина, оседает на стенках сосудов.
Мы часто слышим и о дефиците витамина D в нашем организме из-за недостатка солнечного света. Да, это так. Но нужно точно знать, каков его уровень, и правильно выбрать подходящую форму применения. Избыток данного витамина ведет к появлению камней в почках и к другим проблемам.
Если вспомнить о микроэлементе К (калий), его переизбыток провоцирует сбои в работе сердца. В общем, говорить на эту тему можно бесконечно.
Вторая народная забава — травы. Они кажутся безобидными лишь на первый взгляд. Лечение всевозможными сборами — это целая наука. По незнанию ими можно очень серьезно себе навредить.
Первое: ни в коем случае не покупайте травы у поставщиков и обычных людей, у которых нет соответствующей лицензии! Почти любой сбор можно найти в аптеках, где отслеживаются необходимые нормы изготовления и хранения.
Второе: прежде чем начинать прием того или иного отвара, посоветуйтесь с врачом, внимательно прочитайте инструкцию.
Приведу пример. Хорошо знакомый многим зверобой действительно улучшает вкус чая и обладает полезными свойствами, но: ухудшает перистальтику кишечника, может вызвать атонию кишечника, влияет на всасываемость многих препаратов, возбуждает нервную систему. И такие скрытые минусы имеются практически у всех трав.
Учитесь на чужих ошибках, будьте внимательны к своему организму, и он вас отблагодарит.
Фото: Ирина Забирашко
Ошибаются все: как и почему нужно рассказывать пациентам о медицинских ошибках
16.10.2018
Как сообщать о медицинских ошибках: план коммуникации для врачей
(перевод с английского: Petronio S, Torke A, Bosslet G, Isenberg S, Wocial L, Helft PR. Disclosing Medical Mistakes: A Communication Management Plan for Physicians.Perm J. 2013 Spring;17(2):73-9. doi: 10.7812/TPP/12-106. PMID: 23704848 PMCID: PMC3662285 DOI: 10.7812/TPP/12-106)
Резюме
Введение
Раскрытие медицинских ошибок этически и юридически обосновано. Понимание этого растет сейчас все больше. Однако осведомление пациента о медицинских ошибках осложняется стереотипами: например, это приведет к судебным разбирательствам, либо осложнится собственными эмоциональными реакциями врачей. Осведомление о медицинских ошибках может быть концептуализировано как дилемма о конфиденциальности информации: у медиков могут быть причины и для сокрытия, и для раскрытия информации пациенту и членам его семьи. Эта дилемма может создавать барьеры для эффективного раскрытия информации об ошибках и их последствиях. Несмотря на то, что существует ряд мер, направленных на решение проблем конфиденциальности, с которыми сталкиваются врачи, имеющиеся данные свидетельствуют о том, что доктора не стремятся применять в своей практике стратегию раскрытия медицинских ошибок.
Методы
В этой статье предлагается теоретически обоснованный, удобный к применению двухступенчатый план, который врачи могут использовать в качестве первичного руководства при общении с пациентом на тему медицинских ошибок. В основе плана лежит коммуникационная теория управления конфиденциальностью.
Результаты
Шаги:
1) подготовка врача (обсуждение эмоций врача и поиск информации об ошибках)
2) использование стратегии раскрытия медицинской ошибки, которая защищает отношения доктора и пациента. В стратегию входят осведомление в оптимальные сроки, контекст сообщения ошибки, содержание сообщения об ошибке, последовательность и извинение.
Вывод
План осведомления о медицинских ошибках может помочь врачам подготовиться к разговору с пациентом на ранних этапах. Следующий шаг — проверка выполнения предложенных подходов.
Введение
«Миссис Г., женщина 54 лет, госпитализирована в больницу из-за тромбоза бедренного шунта. Семейный врач — доктор А — получил телефонный звонок о госпитализации миссис Г. Он просмотрел электронную медицинскую карту, поскольку обсуждал миссис Г. с врачом госпиталя. Он заметил лабораторное значение МНО — 1.3 неделю назад, и в ответ на это значение дозировку варфарина не скорректировали. Доктор А предположил, что корректировка дозы варфарина могла бы предотвратить госпитализацию миссис Г.»
В последние годы большое внимание уделялось сообщению медицинских ошибок [1]. Сейчас есть консенсус в отношении этой проблемы. Это выгодно пациентам, врачам и организатором здравоохранения. Дело в том, что этот подход снижает количество судебных исков и повышает степень удовлетворенности пациента [2]. Несмотря на то, что для облегчения раскрытия медицинских ошибок было исследовано немало способов, доказано, что врачи медленно внедряют эти меры в свою клиническую практику [3,4].
Таким образом, одной из проблем стала необходимость в альтернативной теоретически обоснованной модели, которая предоставит инструмент для первичного диалога с пациентом о медицинской ошибке. Эта модель может сопровождаться дополнительными деталями. Более направленный набор стратегий может стать стимулом для врачей раскрывать информацию о медицинских ошибках как можно раньше, и делать это эффективно. Цель этой статьи — раскрыть рациональный двухэтапный шаблон для врачей на основе коммуникационного управления конфиденциальностью, которым следует пользоваться при раскрытии медицинских ошибок пациентам и членам их семей[5].
Раскрытие медицинских ошибок — это сложная задача. Дело, во-первых, в длительной истории сдержанного отношения к раскрытию такой информации. Во-вторых, ситуацию осложняет сильная эмоциональная реакция доктора на медицинские ошибки. Эти два обстоятельства находятся в противоречии с неприкосновенным этическим обязательством быть честными с пациентами [6]. С одной стороны, противоречие часто существует среди медиков. Оно приводит к подавлению раскрытия информации. С другой стороны, с этической точки зрения общество ожидает, что о медицинских ошибках будут сообщать пациентам и членам их семей [7]. Эти противоречивые ожидания могут привести к дилемме конфиденциальности для врачей, которые должны решить, как и когда раскрывать медицинские ошибки [8,9].
Тревога о раскрытии ошибок может быть усилена разными страхами:
— что информацию предадут огласке;
— что пациент может в ответ на это запросить возмещение ущерба;
— что это приведет к юридическим последствиям [10-12].
Этические сложности подчеркивают необходимость для врачей изучить продуктивные и этически обоснованные способы раскрытия медицинских ошибок [13]. В настоящее время данные свидетельствуют о том, что врачи не обладают достаточной способностью эффективно раскрывать такую информацию. У них есть и некоторая степень защитной реакции. Она, в свою очередь, мешает компетентному раскрытию информации о медицинских ошибках [9-16].
Концептуализация медицинских ошибок как дилеммы конфиденциальности — структурная основа для различных моделей осведомления о медицинских ошибках. Она помогает врачам раскрывать эти данные пациентам и членам их семей [8,9]. Мы понимаем, что многие другие члены медицинской команды, вероятно, вовлечены в ситуации с медицинскими ошибками. Это происходит, в частности, из-за того, что медицинские ошибки появляются, как правило, после серии действий [13]. Мы также осознаем, что предложенный нами план обязательно должен применяться с учетом контекста, медицинского аспекта и тяжести медицинской ошибки.
Мы разработали нашу модель для раскрытия медицинских ошибок на основе предшествующей литературы и многократного применения научно-обоснованной теории коммуникативного управления конфиденциальностью [5,9,17,18]. Применение этой теории оказалось полезным по нескольким причинам:
— для понимания раскрытия медицинских ошибок;
— для выбора защиты при обстоятельствах, окружающих медицинские ошибки;
— во время разговора с пациентом о тревожных новостях [9,17,19].
Исследования с использованием коммуникативного управления конфиденциальностью говорят нам о нескольких фактах. Так, обе стороны считают, что они владеют конфиденциальной информацией и контролируют доступ к ней, а также имеют право на информацию о том, что происходит с ней после получения доступа [9,20].
Управление конфиденциальной информацией осуществляется через критерии принятия решения по следующим вопросам:
— как (раскрытие сообщения),
— когда,
— кому необходимо предоставлять доступ к частной информации (и нужно ли это делать).
Коммуникационный менеджмент конфиденциальной информации показывает, что люди предоставляют совместное владение частной информацией, если доверяют другим и имеют определенные ожидания от обращения с этими данными [5]. Размышления об условиях совместного владения конфиденциальной информацией, в соответствии с теорией коммуникационного менеджмента, помогают определить, почему пациенты и медики могут испытывать конкурирующее чувство собственности над данными о медицинской ошибке. Это, в свою очередь, в дальнейшем приводит к внутреннему конфликту доктора: раскрывать ли данные пациенту, или скрыть их (Таблица 1) [20-21].
Участие врачей в медицинских ошибках очень личное. Оно часто наполнено чувством вины и самообвинения [9,14,16]. Эти чувства приводят не только к чувству ответственности, но и желанию защитить информацию о медицинской ошибке через контроль доступа к ней [22]. Соответственно раскрытие ошибки означает, что медику нужно снять контроль над информацией и определить подходящий и эффективный способ раскрытия информации о медицинской ошибке.
Пациенты, однако, также заявляют право на информацию о медицинской ошибке. Ведь ошибка — потенциальная или фактическая —оказывает им вред. Дело в том, что это связано с их собственным опытом взаимодействия с системой здравоохранения [22,23]. Исследования предполагают, что план управления раскрытием информации поможет, если существует напряженность в отношении собственности и контроля над информацией [17,18].
Таблица 1. Принципы коммуникативного управления конфиденциальностью (теоретические перспективы) — раскрытие информации о медицинских ошибках
|
Принцип |
Описание |
Применение к раскрытию информации о медицинских ошибках |
| Частное владение |
Люди верят, что они владеют своей частной информацией |
Пациенты верят, что любая информация о их здоровье — их частная собственность |
| Предоставление доступа к частной информации создает совладельцев |
Врачи получают доступ к частной медицинской информации пациента и становятся ее совладельцами. Так как они на основании этого принимаются решения, то они владеют большим объемом информации, чем хотят пациенты. |
|
| Частное управление | Люди верят, что право на владение означает право на контроль доступа |
Пациенты всегда считают, что им следует продолжать контролировать информацию, даже если врачи являются ее совладельцами |
|
Люди используют правила конфиденциальности для контроля своей личной информации |
Пациенты используют набор правил конфиденциальности для контроля доступа к медицинской информации |
|
|
Предоставление прав доступа уполномоченным совладельцам предполагает, что совладельцы используют те же правила конфиденциальности при распространении, что и собственник. |
Пациенты считают, что врачи знают как они хотят, чтобы относились к их информации. |
|
| Нарушения конфиденциальности |
Люди считают, что их правила конфиденциальности будут надлежащим образом соблюдаться совладельцами информации; в действительности совладельцы информации могут допускать ошибки при управлении ей |
Врачи часто получают конфиденциальную информацию о своих пациентах (результаты диагностических тестов) до пациента, и могут управлять ей как своей собственной. Когда вовлечены медицинские ошибки, необходимость контроля информационного потока становится вызовом для врачей. |
Petronio S. Boundaries of privacy: dialectics of disclosure. New York, NY: SUNY Press; 2002 Oct 1
В большинстве случаев именно врач сталкивается с ответственностью за раскрытие информации пациентам и членам их семьи [9]. Обсуждение выше предлагает модернизированный алгоритм, который может помочь доктору рассказать пациентам о медицинских ошибках. Он предполагает разговор об этом в доступной и сострадательной форме. Это, возможно, облегчит врачам процесс осведомления пациентов о медицинской ошибке и сделает диалог эффективнее. В свою очередь, теория, на которой базируется алгоритм, фокусируется на критических проблемах раскрытия медицинских ошибок, таких как:
— преодоление эмоций,
— поиск информации,
— сроки сообщения,
— эффективность,
— совместное владение конфиденциальной информацией,
— контекст,
— последовательность сообщения информации о медицинских ошибках
Таким образом, коммуникационная теория управления конфиденциальностью общения — ступень успешного диалога о медицинских ошибках. Цель этой статьи — предложить врачам гнеобходимый план.
Двухэтапный план раскрытия медицинских ошибок
План управления раскрытием медицинских ошибок нужен, чтобы удовлетворить первоначальные потребности врачей, столкнувшихся с раскрытием медицинских ошибок перед пациентами. Он состоит из двух этапов (Таблица 2) — подготовки доктора и стратегии диалога о медицинских ошибках.
На первом этапе особое значение уделяется частым вопросам, которые врачи могут услышать непосредственно перед разговором с пациентом. Надо уделить им внимание так, чтобы потребности медика и пациента были удовлетворены. Этот шаг помогает врачам интеллектуально и эмоционально справиться с тем, что ошибка произошла «под их наблюдением» [10]. Во втором этапе формулируется и соблюдается метод сообщения информации о медицинских ошибках. Это нужно, чтобы сохранить доверие между обеими сторонами.
Зачем нужны два этапа
Правом на владение информацией о медицинской ошибке обладают в равной степени и врач, и пациент. Без адекватной подготовки врача на первом этапе могут возникнуть сложности с раскрытием информации на втором этапе.
Если доктор сам не принял ситуацию и осведомил пациента о случившемся без подготовки, это может причинить больше вреда, чем пользы. Скорее всего, это приведет к тому, что врач будет просить прощения у пациента, вместо того чтобы помочь ему разобраться, почему ошибка произошла [20].
Более того, медики, пытаясь избавиться от бремени информации о медицинской ошибке, склонны говорить быстро и уходить до того как пациент начнет задавать вопросы [19]. Если врачи в достаточной степени готовятся к разговору, то они с большей вероятностью сместят акцент в сторону потребностей пациента, а не своих. Это обеспечит более эффективное и сострадательное сообщение о медицинских ошибках.
Шаг 1: подготовка врача к раскрытию информации о медицинской ошибке
На первом этапе существуют две задачи, которые помогут более эффективно поговорить с пациентом о случившемся: 1) врач обсуждает и принимает собственные эмоции 2) ищет необходимую информацию.
Признание и обсуждение эмоций
Для этой задачи нужно рассмотреть два вопроса. Во-первых, полезно признать, что существуют потенциальные эмоциональные барьеры, которые доктора должны принять во внимание. Это нужно, чтобы подготовиться к разговору с пациентом о случившемся. Во-вторых, чтобы преодолеть эти эмоциональные барьеры, их необходимо обсудить.
Часто врачам сложно рассмотреть и удовлетворить личные потребности при подготовке к диалогу с больным о медицинских ошибках. Кроме того, нередко бывает противоречие между неприкосновенным обязательством врача сообщать правду и собственной потребностью контролировать раскрытие информации о медицинской ошибке [16]. Эмоции часто окружают медицинские ошибки, и они могут стать препятствием для эффективного разговора.
Потенциальные эмоциональные барьеры
Cristensen et al. [11] обнаружил, что опасения, сопровождающие медицинские ошибки, связаны с заботой врачей о благополучии пациентов, возможностью судебных разбирательств, а также признанием коллегами их некомпетентности. В основном, врачи могут столкнуться с четырьмя основными эмоциональными и когнитивными барьерами, препятствующим эффективному раскрытию медицинских ошибок:
1) стыд
2) неопределенность
3) тревога
4) угроза юридической ответственности.
Каждый из этих барьеров может быть ожидаемым, воспринимаемым и реальным. Тем не менее контроль над ними может облегчить потенциальное негативное влияние на как на эмоциональную реакцию врача, так и процесс раскрытия информации.
Какова главная причина, по которой врачи не готовы говорить о медицинских ошибках с пациентами? В первую очередь, такой опыт отрицательно влияет на их самооценку. Кроме того, доктора боятся смущения [9]. Чувство стыда может помешать формулировать фразы, которые раскрывают информацию о медицинских ошибках. Формулировки, в свою очередь, помогают пациентам понять обстоятельства, связанные с медицинской ошибкой [11,16].
Неопределенность насчет причины ошибки, которую чувствует врач, а также тревога за последствия также приводят к трудностям в общении с пациентом [24]. Медицина , основанный на доказательствах сложная система, а это значит, что любая ошибка важна для всех участников системы [1,13,25]. Трудности к уже достаточно непростой ситуации добавляют два фактора:
1) неоднозначность, окружающая понятие ошибки;
2) неопределенность насчет того, когда стоит раскрывать информацию пациентам и членам их семей.
Когда возникает ошибка, над врачом после раскрытия медицинской информации пациенту нависает угроза юридической ответственности [12]. Страх злоупотребить служебным положением часто оказывает давление на медиков, чтобы скрывать информацию о медицинской ошибке. Однако почти все данные свидетельствуют о том, что эффективное раскрытие информации о медицинской ошибке пациентам обеспечивает наиболее надежную юридическую защиту [2,25]. Несмотря на это, согласно некоторым исследованиям, врачи, работающие в сфере здравоохранения, продолжают бояться, что их извинения могут привести к юридической ответственности и последующему ущербу их репутации [23]. Возможности для изучения эффективных методов раскрытия информации о медицинских ошибках пациентам способны привести к большему доверию к врачам [22,26].
Таблица 2. Компоненты плана управления раскрытия ошибки
|
Шаг |
Первичный бенефициар |
Компоненты |
Обсуждаемые вопросы |
| 1. Подготовка врача для раскрытия ошибки | Врачи | Задача 1: Признание и обсуждение эмоций | Преодоление стыда; преодоление неопределенности; борьба с тревогой; борьба с угрозой ответственности |
| Задача 2: Первичный поиск информации | Понимание предварительного масштаба проблемы | ||
| 2. Формулирование и диалог об ошибке | Пациенты/ члены семьи, врачи | Задача 1: Контекст раскрытия информации | Время раскрытия; присутствие других людей |
| Задача 2: Содержание сообщений раскрытия информации о медицинской ошибке и последовательность |
Укрепление доверия Последовательность сообщений Прогнозирование |
Обсуждение для преодоления эмоциональных барьеров
Pennebaker [27] утверждает, что «перевод переживаний в слова заставляет некоторую их часть изжить себя». Разговор об эмоциях имеет терапевтический эффект и может облегчить чувство вины, стыда или внутреннего смятения [27]. Например, врач замечает, что «он должен смириться и жить с чувством вины, и было приятно слышать, когда другие врачи чувствовали то же самое, что и я не одинок» [28].
Следовательно, медику важно преодолеть негативное отношение к разговорам с коллегами о личных чувствах, сопровождающих медицинские ошибки, поскольку уже определено, что эти стрессовые ситуации могут создать эмоциональные барьеры. Диалог с другими медиками может помочь как в работе с этими эмоциями, так и с пониманием смысла происшедшего инцидента, который привел к ошибке. Это нужно сделать перед раскрытием информации пациенту. Этот тип разговора преодолевает препятствия, возникающие в результате неопределенности относительно причины возникновения медицинской ошибки. Разговор также преодолевает любую начальную тенденцию сокрытия и информации и желание ее контролировать, когда событие происходит «на глазах» у врача [29]. Трудно достижимая, но стимулирующая атмосфера открытости среди всех медицинских работников, делает проще для всех совместное владение проблемами, приводящим к медицинским ошибкам, тем самым сдерживая тенденцию отступления от проблемы. Атмосфера открытости также создает условия для обсуждения эмоций врачеймедиков.
В решении проблемы поиска лабораторных результатов доктор А смог рассмотреть этот клинический случай со своими партнерами на совещании. Он выразил свое разочарование и чувство вины за болезнь, которая возникла у миссис Г. Это возможность дала доктору А необходимую поддержку коллег, которые приняли его чувства.
Поиск информации
Медицинские ошибки как правило не являются изолированными инцидентами. Чаще они оказываются кульминацией «цепи событий и большого разнообразия сопутствующих факторов, ведущих к событию» [30]. На ранних этапах после ошибки доктора не способны сделать глубокий анализ основных причин. Однако, несмотря на это, необходимо осмыслить основные причины, которые привели к ошибке. Лучше это сделать как можно быстрее, чтобы об ошибке можно было сообщить пациенту. Сбор информации об ошибке способствует снижению неопределенности и помогает выбрать правильное направление [10,31,32].
Доктор А. внимательно изучил карту пациента, и для проверки поговорил с медицинскими сестрами о том, как в нее вносились пометки. Он обнаружил, что результаты миссис Г. были переданы по факсу из местной лаборатории и без надлежащей пометки добавлены в медицинскую карту. Доктор А. и его партнеры работали в электронной истории болезни, чтобы убедиться, что все сканированные лабораторные результаты были просмотрены и проверены врачом. Они также приняли новый порядок по отслеживанию уровня показателей коагулограммы. Благодаря этому нововведению теперь один врач ведет журнал всех пациентов, получающих варфарин. Кроме того, у пациентов, получающих варфарин, отображаются результаты последних значений МНО, а также целевые значения МНО в электронной карте. Разработав механизмы, предотвращающие развитие таких ошибок в будущем, Доктор А почувствовал себя более подготовленным для разговора с миссис Г. Он также почувствовал себя более уверенным для обсуждения медицинской ошибки с миссис Г. и смог продемонстрировать ей, что он взял на себя ответственность за решение проблемы, которая вызвала проблему у миссис Г.
Уточнение событий, приводящих к ошибке, часто имеет решающее значение для рассказа пациентам о событиях, ее вызвавших. Оно помогает убедить пациентов в том, что будут предприняты конкретные меры для предотвращения этих ошибок в будущем [22].
Шаг 2: стратегии раскрытия ошибок
Стратегии раскрытия ошибок призваны помочь врачам управлять общением с пациентами и членами их семей. Они также нужны, чтобы сосредоточиться на сообщении, раскрывающем информацию о медицинской ошибке пациенту.
Стратегии могут решить две задачи: 1) контекст, в котором сообщается информация об ошибке 2) содержание сообщения об ошибке, последовательность сообщения и извинения [5,33-35].
Контекст раскрытия информации
Для решения этой задачи необходимо учитывать два фактора: 1) сроки раскрытия информации об ошибке 2) наличие и отсутствия других людей.
Сроки раскрытия информации об ошибке
Согласно рекомендациям, раскрыть информацию об ошибке нужно как можно скорее после ее возникновения [36]. Обычно пациенты не ожидают того, что может случиться ошибка. Следовательно, срок раскрытия информации важен. Он необходим так же, как и общие предосторожности и рекомендации насчет того, как сообщать плохие новости [37-39]. Нужно помнить, что у таких откровений обычно неожиданный характер. Врач должен принимать во внимание тот факт, что эта информация является не только сюрпризом для пациента, но и, вероятно, приведет к нестабильности эмоций. Эти новости могут быть угрозой для жизни и кардинально менять жизнь людей [34,37]. Исследования показывают, что сроки раскрытия влияют на понимание раскрываемой информации, особенно в неожиданных ситуациях [35,36]. Следовательно, необходимо тщательно выбирать время, когда пациенты не заняты и могут уделить внимание раскрываемой информации.
Присутствие других людей
Поскольку раскрытие информации о медицинской ошибке является неожиданным и личным событием для пациентов, они могут желать или не желать присутствия других людей во время разговора с врачом. Лучше всего, если врачи скажут, что у них есть важная информация о состоянии пациента, которую они хотят сообщить. Также стоит спросить пациента о том, комфортно ли для него присутствие членов семьи или друзей. Этот вопрос связывает открытость медика и уважение к пациенту, членам семьи и прочим вовлеченным в процесс людям. В случае, когда пациент не способен анализировать информацию или недееспособен по различным причинам, те же вопросы нужно задать членам семьи или опекунам.
Содержание сообщений об ошибках их последовательность раскрытия
Для решения этой задачи необходимо решение двух проблем: 1) стратегии сообщения информации, влияющие на доверительные отношения между врачом и пациентом 2) логическая последовательность разговора для эффективной беседы об ошибке.
Укрепление или подрыв доверия
Построение сообщений для раскрытия ошибок должно учитывать как их содержание, так и взаимоотношения между врачом и пациентом. Отношение пациентов к медикам влияет на их интерпретацию информации о медицинской ошибке [2,25]. Следовательно, есть стратегии сообщения информации о медицинских ошибках, которых следует избегать(Таблица 3). Уход от них может помочь преодолеть препятствия и с большей вероятностью сохранить доверительные отношения между доктором и пациентом.
Таблица 3. Стратегии диалога о раскрытии ошибки, которые следует избегать
|
Стратегия сообщения |
Пример |
|
Блокирование вопросов |
«Давайте не будем беспокоиться об этом сейчас» |
|
Перенаправление разговора на менее значимые аспекты ошибки |
«Я хочу сосредоточиться на том что сейчас лучше, а не на том, что вызвало проблему» |
|
Пренебрежение ответами на вопросы |
«Не беспокойтесь об этом. Завтра мы начнем лечение» |
|
Возложение вины на пациента/членов семьи |
«К сожалению, если бы ваш вес и диабет находились под контролем, маловероятно что это несчастье произошло» |
|
Перегрузка пациента/членов семьи информацией |
«Во время операции желчный проток, который переносит желчь из печени до желчного пузыря был ранен, поэтому воспаление длилось так долго; кроме того из-за сахарного диабета раны долго не заживали, и желчный проток начал течь» |
| Обвинение системы |
«Из-за того, что больница обслуживает большое количество пациентов, у нас недостаточно персонала для отслеживания всех проблем. Если бы у нас было больше сотрудников, то данная ошибка никогда бы не произошла» |
Последовательность сообщения информации о ошибках
Чтобы правильно сообщить о медицинской ошибке пациенту, необходимо соблюдать логическую последовательность. Это согласуется с лучшими доказательными практиками. Логическая последовательность касается и способности достигнуть удовлетворительного соответствия между раскрытием информации и делом [5,21]. Предполагаемая последовательность информирования об ошибке:
1) прогнозирование;
2) пошаговое раскрытие информации;
3) принесение извинений.
Важно спрогнозировать первоначальное заявление о том, что что-то пошло не так. Это позволит ментально и эмоционально подготовить пациента к получению информации о медицинской ошибке. Например, при подготовке к встрече Доктор А. может позвонить и сказать: «Миссис Г., есть важная информация о вашей болезни, нам с Вами необходимо поговорить об этом».
Этапность — следующий шаг в логической последовательности информирования. Другими словами, врач должен разработать последовательность сообщений, которая содержит детали о причине медицинской ошибки, используя простой язык [40]. Последовательность предполагает, что врач должен сообщать дополнительную информацию, когда понимает, что пациент понял предыдущую информацию.
Это даст пациентам время, чтобы понять дополнительные детали, которые могут быть упущены в предыдущих сообщениях. Стресс от услышанной информации о медицинской ошибке требует «времени принятия». Сообщая информацию поэтапно, вы с большей вероятностью преодолеете возможные недопонимания [5]. Исследования говорят о том, что люди судят об общении на основании того, является ли информация негативной или позитивной, а также о степени ее актуальности [41]. Сообщение о медицинских ошибках является негативной и неожиданной информацией. Она имеет прямое отношение к пациенту, и потому требует от пациентов когнитивных усилий. Поэтому пациентам необходимо предоставить возможность обдумать информацию без ощущения того, что врач должен перейти к обсуждению других вещей.
Если говорить о содержании информации об ошибке, исследования показывают, что пациенты хотят услышать от врачей данные целиком. Они как правило знают, что хотят услышать [22].
В соответствии с коммуникативной теорией управления конфиденциальностью, любое раскрытие информации об ошибке должно быть полностью признавать права пациента на полную информацию, связанную с инцидентом. Необходимо также подробно говорить о вреде, связанном с медицинской ошибкой. Диалог с пациентом о медицинской ошибке должен быть максимально правдивым [42].
Полное извинение завершает алгоритм диалога о медицинской ошибке. Две главные цели извинения перед пациентами включают в себя:
1) сообщение о том, что врачи хотят оказать эмоциональную поддержку;
2) признание факта, что врач/больница вынесли для себя из этой ошибки [26].
Первая цель иллюстрирует аспекты отношения врача к ситуации, а вторая цель ориентирована на результат. Следовательно, в извинение входят заявления, признающие любое несоответствующее поведение или неподходящее действие. Кроме того, в извинении должно быть также обещание в будущем действовать более адекватно ситуации или исправить те обстоятельства, которые привели к ненадлежащем действиям или результату [43]. Подлинные извинения такого рода не являются оправданием за ошибки, в которых врачи заявляют, что это не их вина. Кроме того, извинения не включают утверждения, в которых отрицается тот факт, что произошла медицинская ошибка. Вместо этого медики берут ответственность и вину на себя, обещают изменить ситуацию и объясняют те обстоятельства, которые привели к ошибке. Один из наиболее важных аспектов выстраивания извинений — противостояние соблазну заменить извинение на просьбу о прощении. В противном случае извинения могут быть скомпрометированы. Просьба о прощении прежде всего сфокусирована на нуждах врача. Правильные и эффективные извинения должны быть направлены только на потребности пациента.
Доктор А позвонил миссис Г в больницу и назначил время для ее посещения. По телефону он ей сообщил, что у него есть важная информация о ее болезни, которую необходимо обсудить и предложил, если есть члены семьи, которые должны присутствовать на разговоре, то они должны быть предупреждены. Доктор А с тревогой вошел в палату миссис Г., зная, что разговор будет трудным для него, миссис Г. и членов ее семьи. Он присел и сказал, что у него есть информация для нее, что могло повлиять на возникновения проблем с обходным сосудистым шунтом. Он объяснил ее о лабораторных значениях прошлой недели, и что они были переданы без пометки для просмотра. Он сказал, что увеличение дозы варфарина помогло бы избежать ее нынешней ситуации. Он также был честен заявив, что ошибка произошла в его офисе, и что он виновен в этом. Миссис Г. задала несколько вопросов, относительно шагов, которые привели к ошибке и спросила, как могла произойти такая ошибка. Доктор А сделал все возможное, чтобы честно ответить на все вопросы. Муж миссис Г. был расстроен ситуацией и спросил, могут ли случиться такие ситуации в будущем. Доктор А рассказал о новом рабочем порядке в отношении всех пациентов, получающих варфарин и отметил, что его практика работает над автоматическим мониторингом МНО с помощью медицинской информационной системы, которая поможет предупредить врачей о субтерапевтических значениях МНО. Он также информирован мистера Г. о новом портале для пациентов, позволяющим получить быстрый доступ к результатам лабораторных значений, чтобы они также могли следить за результатами своих лабораторных показателей.
У миссис Г. была достигнута реваскуляризация бедренного шунта на следующий день.
Заключение
Раскрытие медицинских ошибок требует предварительного анализа. Оно необходимо для эффективного и сострадательного диалога с пациентом. Этическое требование в виде раскрытия информации об ошибке и личное желание врачей умолчать о ней создают дилемму конфиденциальности. Эта дилемма сопровождает диалог об ошибке. Коммуникационный план предлагает возможный способ борьбы с дилеммой конфиденциальности. Это возможно, если разрабатывать и затем управлять стратегией преодоления неадекватных способов донесения до пациентов информации об ошибках [5,9,21].
В данном обсуждении подчеркивается, что перед диалогом с пациентом врачу нужно уменьшить свое эмоциональное напряжение, если оно есть. Обсуждая чувство вины или стыда с коллегами, медики с большей вероятностью лично смирятся с ошибкой. Кроме того, если использовать конкретные типы стратегий для помощи в диалоге с пациентом, можно сохранить доверительные отношения с ним.
Следование плану раскрытия информации о медицинских ошибках обеспечивает этический процесс раскрытия информации. Он основан на доказательствах. Таким образом, во время диалога с пациентом о событиях, сопровождающих медицинские ошибки, в фокусе оказываются честность врача и сохранение доверия между ним и пациентом. Предложенный план создается из наблюдений, основывается на теории и проверяется в исследованиях, а следующим шагом должна стать проверка предложенного в данной статье плана. Наличие более упорядоченного подхода поможет врачам раскрывать информацию о медицинской ошибке быстро и эффективно.
Список литературы:
1. Kaldjian LC, Jones EW, Rosenthal GE. Facilitating and impeding factors for physicians’ error disclosure: a structured literature review. Jt Comm J Qual Patient Saf 2006 Apr;32(4):188-98.
2. Mazor KM, Simon SR, Gurwitz JH. Communicating with patients about medical errors: a review of the literature. Arch Intern Med 2004 Aug 9-23;164(15):1690-7. DOI: http://dx.doi.org/10.1001/archinte.164.15.1690
3. Helmchen LA, Richards MR, McDonald TB. How does routine disclosure of medical error affect patients’ propensity to sue and their assessment of provider quality? Evidence from survey data. Med Care 2010 Nov;48(11);955-61. DOI: http://dx.doi.org/10.1097/MLR.0b013e3181eaf84d
4. Woodward HI, Mytton OT, Lemer C, et al. What have we learned about interventions to reduce medical errors? Ann Rev Public Health 2010; 31:479-97. DOI: http://dx.doi.org/10.1146/annurev.publhealth.012809.103544
5. Petronio S. Boundaries of privacy: dialectics of disclosure. New York, NY: SUNY Press; 2002 Oct 1.
6. Hébert PC. Disclosure of adverse events and errors in healthcare: an ethical perspective. Drug Saf 2001;24(15):1095-104.
7. Berlinger N, Wu AW. Subtracting insult from injury: addressing cultural expectations in the disclosure of medical error. J Med Ethics 2005 Feb;31(2);106-8. DOI: http://dx.doi.org/10.1136/jme.2003.005538
8. Petronio S, Jones S, Morr MC. Family privacy dilemmas: managing communication boundaries within family groups. In: Frey LR, editor. Group communication in context: studying bona fide groups. Mahwah, NJ: Lawrence Erlbaum Associates, Inc, Publishers; 2003. p 23-56.
9. Allman J. Bearing the burden or baring the soul: physicians’ self-disclosure and boundary management regarding medical mistakes. Health Commun 1998;10(2):175-97. DOI: http://dx.doi.org/10.1207/s15327027hc1002_4
10. Kaldjian LC, Jones EW, Wu BJ, Forman-Hoffman VL, Levi BH, Rosenthal GE. Disclosing medical errors to patients: attitudes and practices of physicians and trainees. J Gen Intern Med 2007 Jul;22(7):988-96. DOI: http://dx.doi.org/10.1007/s11606-007-0227-z
11. Christensen JF, Levinson W, Dunn PM. The heart of darkness: the impact of perceived mistakes on physicians. J Gen Intern Med 1992 Jul-Aug;7(4):424-31. DOI: http://dx.doi.org/10.1007/BF02599161
12. Brennan TA, Sox CM, Burstin HR. Relation between negligent adverse events and the outcomes of medical-malpractice litigation. N Engl J Med 1996 Dec 26;335(26):1963-7. DOI: http://dx.doi.org/10.1056/NEJM199612263352606
13. Woolf SH, Kuzel AJ, Dovey SM, Phillips RL Jr. A string of mistakes: the importance of cascade analysis in describing, counting, and preventing medical errors. Ann Fam Med 2004 Jul-Aug;2(4):317-26. DOI: http://dx.doi. org/10.1370/afm.126
14. Penson RT, Svendsen SS, Chabner BA, Lynch TJ Jr, Levinson W. Medical mistakes: a workshop on personal perspectives. Oncologist 2001;6(1):92-9. DOI: http://dx.doi.org/10.1634/theoncologist.6-1-92
15. Hannawa AF. Negotiating medical virtues: toward the development of a physician mistake disclosure model. Health Commun 2009 Jul;24(5):391-9. DOI: http://dx.doi.org/10.1080/10410230903023279
16. Delbanco T, Bell SK. Guilty, afraid, and alone—struggling with medical error. N Engl J Med 2007 Oct 25;357(17):1682-3. DOI: http://dx.doi.org/10.1056/ NEJMp078104
17. Petronio S. Impact of medical mistakes: navigating work-family boundaries for physicians and their families. Commun Monogr 2006;73(4):463-7. DOI: http://dx.doi.org/10.1080/03637750601061174
18. Bylund CL, Peterson EB, Cameron KA. A practitioner’s guide to interpersonal communication theory: an overview and exploration of selected theories. Patient Educ Couns 2012 Jun;87(3):261-7. DOI: http://dx.doi.org/10.1016/j. pec.2011.10.006
19. Helft PR, Petronio S. Communication pitfalls with cancer patients: “hit-andrun” deliveries of bad news. J Am Coll Surg 2007 Dec;205(6):807-11. DOI: http://dx.doi.org/10.1016/j.jamcollsurg.2007.07.022
20. Petronio S, Dicorcia MJ, Duggan A. Navigating ethics of physician-patient confidentiality: a communication privacy management analysis. Perm J 2012 Fall;16(4):41-5. DOI: http://dx.doi.org/10.7812/TPP/12-042
21. Petronio S, Sweeney-Lewis S. Medical disclosure in oncology among families, patients, and providers: a communication privacy management perspective. In: Miller-Day M, editor. Family communication, connections, and health transitions. New York, NY: Peter Lang Publishing, Inc; 2010 Nov 11. p 269-96.
22. Gallagher TH, Waterman AD, Ebers AG, Fraser VJ, Levinson W. Patients’ and physicians’ attitudes regarding the disclosure of medical errors. JAMA 2003 Feb 26;289(8):1001-7. DOI: http://dx.doi.org/10.1001/jama.289.8.1001
23. Kaldjian LC, Jones EW, Wu BJ, Forman-Hoffman VL, Levi BH, Rosenthal GE. Reporting medical errors to improve patient safety: a survey of physicians in teaching hospitals. Arch Intern Med 2008 Jan 14;168(1):40-6. DOI: http://dx.doi.org/10.1001/archinternmed.2007.12
24. Gabbard GO. The role of compulsiveness in the normal physician. JAMA 1985 Nov 22-29;254(20):2926-9. DOI:http://dx.doi.org/10.1001/jama.1985.03360200078031
25. Beckman HB, Markakis KM, Suchman AL, Frankel RM. The doctor-patient
relationship and malpractice. Lessons from plaintiff depositions. Arch Intern Med 1994 Jun 27;154(12):1365-70. DOI: http://dx.doi.org/10.1001/archinte.1994.00420120093010
26. Wilson J, McCaffrey R. Disclosure of medical errors to patients. Medsurg Nurs 2005 Oct;14(5):319-23.
27. Pennebaker JW. Emotion, disclosure, and health: an overview. In: Pennebaker JW, editor. Emotion, disclosure, & health. Washington, DC: American Psychological Association; 1995 Aug. p 3-10. DOI: http://dx.doi. org/10.1037/10182-015
28. Allman JL. Bearing the burden or baring the soul: physicians’ self-disclosure and boundary management regarding medical mistakes [dissertation]. Norman, Oklahoma: University of Oklahoma; 1995.
29. Lane JD, Wegner DM. The cognitive consequences of secrecy. J Pers Soc Psychol 1995;69(2):237-53. DOI: http://dx.doi.org/10.1037/0022-3514.69.2.237
30. Vincent C. Understanding and responding to adverse events. N Engl J Med 2003 Mar 13;348(11):1051-6. DOI: http://dx.doi.org/10.1056/NEJMhpr020760
31. Case DO, Andrews JE, Johnson JD, Allard SL. Avoiding versus seeking: the relationship of information seeking to avoidance, blunting, coping, dissonance, and related concepts. J Med Libr Assoc 2005 Jul;93(3):353-62.
32. Afifi WA, Weiner JL. Introduction. Information-seeking across contexts. Hum Commun Res 2002 Apr;28(2):207-12. DOI: http://dx.doi.org/10.1111/j.1468 2958.2002.tb00803.x
33. Kuzel AJ, Woolf SH, Gilchrist VJ, et al. Patient reports of preventable problems and harms in primary health care. Ann Fam Med 2004 Jul-Aug;2(4):333-40. DOI: http://dx.doi.org/10.1370/afm.220
34. Eggly S, Penner L, Albrecht TL, et al. Discussing bad news in the outpatient oncology clinic: rethinking current communication guidelines. J Clin Oncol 2006 Feb 1;24(4):716-9. DOI: http://dx.doi.org/10.1200/JCO.2005.03.0577
35. Derlega VJ, Metts S, Petronio S, Margulis ST. Self-disclosure. Newbury Park, CA: SAGE Publications, Inc; 1993.
36. Koh TH, Alcock G. Open disclosure: appropriate timing is crucial. Int J Qual Health Care 2007 Oct;19(5):326. DOI: http://dx.doi.org/10.1093/intqhc/ mzm036
37. Baile WF, Buckman R, Lenzi R, Glober G, Beale EA, Kudelka AP. SPIKES—asix-step protocol for delivering bad news: application to the patient with cancer. Oncologist 2000;5(4):302-11. DOI: http://dx.doi.org/10.1634/theoncologist. 5-4-302
38. Ptacek JT, Eberhardt TL. Breaking bad news. A review of the literature. JAMA 1996 Aug 14;276(6):496-502. DOI: http://dx.doi.org/10.1001/ jama.1996.03540060072041
39. Back AL, Arnold RM, Baile WF, Tulsky JA, Fryer-Edwards K. Approaching difficult communication tasks in oncology. CA Cancer J Clin 2005 May- Jun;55(3):164-77. DOI: http://dx.doi.org/10.3322/canjclin.55.3.164
40. Petronio S, Reeder HM, Hecht ML, Mon’t Ros-Mendoza T. Disclosure of sexual abuse by children and adolescents. J Appl Commun Res 1996;24(3):181-99. DOI: http://dx.doi.org/10.1080/00909889609365450
41. Bradbury TN, Fincham FD. Affect and cognition in close relationships: towards an integrative model. Cogn Emot 1987;1(1):59-87. DOI: http://dx.doi.org/10.1080/02699938708408364
42. Lamb R. Open disclosure: the only approach to medical error. Qual Saf Health Care 2004 Feb;13(1):3-5. DOI: http://dx.doi.org/10.1136/qshc.2003.008631
43. Schonbach P. A category system for account phases. Eur J Soc Psychol 1980 Apr/Jun;10(2):195-200. DOI: http://dx.doi.org/10.1002/ejsp.2420100206
Известно, что уровень АД утром при пробуждении по данным суточного мониторирования — более значимый фактор риска серьезных сердечно-сосудистых осложнений, чем уровень АД в любое другое время суток или средние значения АД за сутки. При этом никогда не проводилось качественно спланированных исследований, которые напрямую бы сравнивали эффект гипотензивной терапии в зависимости от времени ее назначения.
Кроме того, назначение гипотензивных препаратов перед сном имеет определенное патофизиологическое обоснование: например, известно, что активность РААС максимальна именно в ночное время.
В European Heart Journal были опубликованы результаты открытого проспективного исследования Hygia Chronotherapy, проведенного в клиниках первичного звена Испании.
В исследование было включено 19 084 пациентов с артериальной гипертонией, течение которой допускало однократный прием гипотензивных препаратов (как монотерапии, так и комбинаций). Пациенты были распределены в 2 группы: стандартного приема препаратов в утреннее время или приема таких же препаратов перед сном. Допускался прием небольших доз мочегонных (гипотиазид не более 25 мг). Предполагалось, что такая доза мочегонных не нарушит ночной сон пациентов. На каждом визите (не реже 1 раза в год) проводилось двухсуточное мониторирование АД, фиксировались неблагоприятные события. Средняя продолжительность наблюдения составила 6 лет.
Оказалось, что в группе приема гипотензивных препаратов перед сном было несколько ниже АД в дневное время, пациенты реже классифицировались как нон-дипперы. Кроме того, оказалось, что подобный режим приема гипотензивных препаратов ассоциировался со снижением частоты развития комбинированной конечной точки сердечно-сосудистая смерть/ИМ/коронарная реваскуляризация/ХСН/инсульт. После поправки на основные факторы риска ОШ составило 0.55 (95% ДИ 0.50–0.61), P<0.001. -=»» 0=»» 44=»» 34=»» 56=»» p=»»>Такие впечатляющие результаты трудно объяснить только снижением уровня АД, поскольку различия по степени снижения АД с группой стандартной терапии были достаточно скромными. Возможно, имели место какие-то плейотропные эффекты, нормализующие циркадные ритмы в функционировании сердечно-сосудистой системы.
Безусловно, требуется проведение рандомизированных плацебо-контролируемых исследований, которые подтвердили бы полученные результаты.
По материалам:
Ramón C Hermida, et al. Bedtime hypertension treatment improves cardiovascular risk reduction: the Hygia Chronotherapy Trial, European Heart Journal, ehz754, https://doi.org/
Текст: к.м.н. Шахматова О.О.
Проблема рациональной антибактериальной терапии инфекций дыхательных путей не теряет актуальности и в настоящее время. Наличие большого арсенала антибактериальных препаратов, с одной стороны, расширяет возможности лечения различных инфекций, а с другой — требует от врача-клинициста осведомленности о многочисленных антибиотиках и их свойствах (спектр действия, фармакокинетика, побочные эффекты и т. д.), умения ориентироваться в вопросах микробиологии, клинической фармакологии и других смежных дисциплинах.
Согласно И. В. Давыдовскому, «врачебные ошибки — род добросовестных заблуждений врача в его суждениях и действиях при исполнении им тех или иных специальных врачебных обязанностей». Ошибки в антибактериальной терапии инфекций дыхательных путей имеют наибольший удельный вес в структуре всех лечебно-тактических ошибок, совершаемых в пульмонологической практике, и оказывают существенное влияние на исход заболевания. Кроме того, неправильное назначение антибактериальной терапии может иметь не только медицинские, но и различные социальные, деонтологические, экономические и другие последствия.
При выборе способа антибактериальной терапии в амбулаторной практике необходимо учитывать и решать как тактические, так и стратегические задачи. К тактическим задачам антибиотикотерапии относится рациональный выбор антибактериального препарата, обладающего наибольшим терапевтическим и наименьшим токсическим воздействием.
Стратегическая задача антибиотикотерапии в амбулаторной практике может быть сформулирована как уменьшение селекции и распространения резистентных штаммов микроорганизмов в популяции.
В соответствии с этими положениями следует выделять тактические и стратегические ошибки при проведении антибактериальной терапии инфекций дыхательных путей в амбулаторной практике (см. таблицу 1).
| Таблица 1. Ошибки антибактериальной терапии в амбулаторной практике. | |
| Тактические ошибки | Стратегические ошибки |
|
Планирование антибактериальной терапии без учета региональных тенденций резистентности возбудителей |
Тактические ошибки антибактериальной терапии
I. Необоснованное назначение антибактериальных средств
Особую категорию ошибок представляет неоправданное применение антибактериальных препаратов (АП) в тех ситуациях, когда их назначение не показано.
Показанием для назначения антибактериального препарата является диагностированная или предполагаемая бактериальная инфекция.
Наиболее распространенная ошибка в амбулаторной практике — назначение антибактериальных препаратов при острых респираторных вирусных инфекциях (ОРВИ), имеющее место как в терапевтической, так и в педиатрической практике. При этом ошибки могут быть обусловлены как неправильной трактовкой симптоматики (врач принимает ОРВИ за бактериальную бронхолегочную инфекцию в виде пневмонии или бронхита), так и стремлением предотвратить бактериальные осложнения ОРВИ.
При всех трудностях принятия решения в подобных ситуациях необходимо отдавать себе отчет в том, что антибактериальные препараты не оказывают влияния на течение вирусной инфекции и, следовательно, их назначение при ОРВИ не оправдано (см. таблицу 2). В то же время предполагаемая возможность предотвращения бактериальных осложнений вирусных инфекций с помощью назначения антибактериальных препаратов не находит себе подтверждения в клинической практике. Кроме того, очевидно, что широкое неоправданное применение антибактериальных препаратов при ОРВИ чревато формированием лекарственной устойчивости и повышением риска возникновения нежелательных реакций у пациента.
| Таблица 2. Инфекционные заболевания дыхательных путей преимущественно вирусной этиологии и не требующие антибактериальной терапии. | |
| Инфекции верхних дыхательных путей | Инфекции нижних дыхательных путей |
|
Острый бронхит |
Одной из распространенных ошибок при проведении антибактериальной терапии является назначение одновременно с антибиотиком противогрибковых средств с целью профилактики грибковых осложнений и дисбактериоза. Следует подчеркнуть, что при применении современных антибактериальных средств у иммунокомпетентных пациентов риск развития грибковой суперинфекции минимален, поэтому одновременное назначение антимикотиков в этом случае не оправдано. Комбинация антибиотика с противогрибковым средством целесообразна только у больных, получающих цитостатическую или противоопухолевую терапию или у ВИЧ-инфицированных пациентов. В этих случаях оправдано профилактическое назначение антимикотиков системного действия (кетоконазол, миконазол, флуконазол), но не нистатина. Последний практически не всасывается в желудочно-кишечном тракте и не способен предотвратить грибковую суперинфекцию иной локализации — полости рта, дыхательных или мочевыводящих путей, половых органов. Часто практикующееся назначение нистатина с целью профилактики дисбактериоза кишечника вообще не находит логического объяснения.
Часто врач назначает нистатин или другой антимикотик в случае обнаружения в полости рта или в моче грибов рода Сandida. При этом он ориентируется лишь на данные микробиологического исследования и не учитывает наличие или отсутствие симптомов кандидоза, а также факторов риска развития грибковой инфекции (тяжелый иммунодефицит и др.).
Выделение грибов рода Сandida из полости рта или мочевых путей пациентов в большинстве случаев служит свидетельством бессимптомной колонизации, не требующей коррегирующей противогрибковой терапии.
II. Ошибки в выборе антибактериального препарата
Пожалуй, наибольшее число ошибок, возникающих в амбулаторной практике, связано с выбором антибактериального средства. Выбор антибиотика должен производиться с учетом следующих основных критериев:
- спектр антимикробной активности препарата in vitro;
- региональный уровень резистентности возбудителей к антибиотику;
- доказанная в ходе контролируемых клинических исследований эффективность;
- безопасность препарата.
Определяющим фактором выбора препарата должен быть спектр природной активности антибиотика: необходимо, чтобы он охватывал основных возбудителей внебольничных инфекций дыхательных путей (см. таблицу 3).
Кроме того, при выборе препарата следует учитывать уровень приобретенной резистентности возбудителей в популяции. Основные тенденции, касающиеся резистентности возбудителей, отмеченной в последние годы, отражены в таблице 4. Наиболее значимые проблемы, связанные с применением основных антибактериальных средств при инфекциях дыхательных путей, могут быть сформулированы следующим образом.
β-лактамы:
- высокая активность in vitro против основных возбудителей, за исключением атипичных;
- невысокий уровень резистентности в Центральной России (настораживает однако тенденция к его увеличению);
- надежная клиническая и бактериологическая эффективность.
Макролиды:
- рост резистентности S. pneumoniae и S. pyogenes; устойчивость может сопровождаться снижением клинической эффективности;
- низкая активность против H. influenzae — высокая частота бактериологического неуспеха терапии (персистирование возбудителей).
Ранние фторхинолоны:
- низкая природная активность против S. pneumoniae и S. pyogenes;
- рост резистентности S. pneumoniae.
Новые фторхинолоны:
- высокая активность против S. pneumoniae, в том числе штаммов, устойчивых к пенициллину и макролидам; устойчивость минимальна.
Ко-тримоксазол:
- высокий уровень резистентности S. pneumoniae и H. influenzae.
Тетрациклины:
- высокий уровень устойчивости S. pneumoniae.
С учетом вышесказанного, оптимальными средствами для лечения внебольничных инфекций дыхательных путей в настоящее время могут быть признаны β-лактамные антибиотики и новые фторхинолоны (см. таблицу 5). Использование макролидов должно быть ограничено — препараты можно назначать при нетяжелой пневмонии у детей или пациентов молодого возраста, особенно при наличии признаков атипичного течения (микоплазменная, хламидийная).
 |
| Таблица 5. Значение антибактериальных средств при инфекциях нижних дыхательных путей в амбулаторной практике. |
Следует подчеркнуть, что назначение некоторых антибактериальных препаратов, применяемое в амбулаторной практике при респираторных инфекциях, нельзя признать рациональным. К таким препаратам прежде всего относятся:
- гентамицин — отсутствие активности в отношении наиболее частого возбудителя S. pneumoniae и потенциально высокая токсичность;
- ко-тримоксазол — высокий уровень резистентности S. pneumoniae и H. Influenzae;
- ранние фторхинолоны (ципрофлоксацин, офлоксацин, пефлоксацин, ломефлоксацин) — низкая активность против S. pneumoniae;
- пероральные цефалоспорины III поколения (цефтибутен) — низкая активность против S. pneumoniae;
- ампиокс — нерациональная комбинация, дозы ампициллина и оксациллина (по 0,125 мг) значительно ниже терапевтических.
В таблице 6 приведены современные рекомендации по антибактериальной терапии внебольничных респираторных инфекций, с учетом всех требуемых критериев и доказанной эффективности в контролируемых клинических исследованиях.
Представленные рекомендации имеют наиболее общий характер. В то же время с практических позиций выбор оптимального антибактериального препарата также должен осуществляться с учетом особенностей пациента и заболевания. Так, например, у больных пневмонией молодого и среднего возраста без отягощающих факторов терапевтический эффект оказывают амоксициллин, макролиды, защищенные пенициллины и новые фторхинолоны. Однако у больных пожилого возраста в этиологии заболевания большее значение приобретают S. aureus и грамотрицательные бактерии, что объясняет снижение эффективности амоксициллина и макролидов у этой категории больных.
Также распространенной во врачебной практике ошибкой является отказ от назначения антибактериальной терапии при пневмонии беременным женщинам из-за опасения негативного влияния препаратов на плод. Следует отметить, что перечень антибактериальных препаратов, прием которых нежелателен во время беременности из-за риска эмбриотоксического действия, ограничен — тетрациклины, хлорамфеникол, сульфаниламиды, ко-тримоксазол, фторхинолоны, аминогликозиды. Другие антибиотики, в частности β-лактамы, макролиды, могут применяться у беременных женщин.
Другие возможные факторы, влияющие на выбор антибактериального препарата, представлены в таблице 7.
 |
| Таблица 7. Особые клинические ситуации при внебольничных инфекциях нижних дыхательных путей. |
Нередки ошибки при выборе антибактериального препарата в случае неэффективности первоначального. Здесь необходимо также остановиться на ошибках антибактериальной терапии, которые касаются несвоевременной оценки неэффективности первоначального антибиотика. Общепринятым критическим сроком оценки эффективности (или неэффективности) антибактериальной терапии считаются 48—72 ч с момента его назначения. К сожалению, приходится нередко сталкиваться с такими случаями, когда больной продолжает получать назначенный антибиотик в течение недели и более, несмотря на отсутствие очевидного клинического эффекта. Обычно критерием эффективности антибактериальной терапии является снижение или нормализация температуры тела больного, уменьшение признаков интоксикации. В тех случаях (не столь частых), когда лихорадка с самого начала заболевания отсутствует, приходится ориентироваться на другие признаки интоксикации (головная боль, анорексия, общемозговая симптоматика и т. д.), а также на отсутствие прогрессирования заболевания за период проводимого лечения.
Продолжение антибактериальной терапии, невзирая на ее неэффективность, имеет немало негативных последствий. При этом затягивается назначение другого, более адекватного антибиотика, что ведет к прогрессированию воспаления (особенно важно при тяжелых пневмониях, у больных с сопутствующей патологией) и развитию осложнений, а также удлиняет сроки лечения. Кроме того, повышается риск возникновения побочных (токсических) эффектов препаратов, а также развития и усиления антибиотикорезистентности. Продолжение лечения, несмотря на неэффективность проводимой терапии, подрывает доверие больного и его родственников к лечащему врачу. Очевидна и неэкономичность такой ошибочной тактики антибактериальной терапии (напрасный расход неэффективного АП, дополнительные затраты на лечение токсических эффектов и др.).
Кроме того, ошибки встречаются при замене неэффективного антибиотика на другой, т. е. при смене препарата. При этом врач забывает, что принцип выбора антибактериального препарата остается прежним, т. е. ориентироваться следует на клиническую ситуацию с учетом, однако, неэффективности первоначального препарата и ряда других дополнительных признаков. Отсутствие эффекта от первоначально назначенного антибиотика в известной степени должно служить дополнительным ориентиром, позволяющим обосновать выбор второго препарата. Так, например, отсутствие эффекта от применения β-лактамных антибиотиков (пенициллины, цефалоспорины) у больного с внебольничной пневмонией позволяет предполагать атипичную этиологию пневмонии (микоплазменной, хламидийной или легионеллезной) с учетом, разумеется, других клинических признаков.
Клинические признаки атипичной пневмонии, вызванной Mycoplasma pneumoniae или Chlamydia pneumoniae:
- постепенное начало (в течение трех—семи дней);
- часто субфебрильная температура;
- непродуктивный кашель;
- отсутствие гнойной мокроты;
- внелегочная симптоматика (фарингит, миалгии, головная боль, диарея);
- интерстициальные инфильтраты;
- двустороннее поражение.
Наличие клинических признаков атипичной пневмонии делает обоснованным назначение антибактериальных препаратов из группы макролидов, доксициклина или фторхинолонов (левофлоксацин, моксифлоксацин, офлоксацин).
III. Ошибки в выборе режима дозирования антибактериального препарата
Ошибки в выборе оптимальной дозы антибактериального средства могут заключаться в назначении как недостаточной, так и избыточной дозы препарата. И те и другие ошибки чреваты негативными последствиями.
Если доза антибиотика недостаточна и не создает в крови и тканях дыхательных путей концентрацию, превышающую минимальную дозу для подавления основных возбудителей инфекции, что является условием эрадикации соответствующего возбудителя, то это не только может служить одной из причин неэффективности терапии, но и создает реальные предпосылки для формирования резистентности микроорганизмов. Ошибки в выборе оптимальной дозы могут быть связаны как с назначением недостаточной разовой дозы, так и с неправильным режимом дозирования (недостаточная кратность введения).
В качестве примера неадекватного режима дозирования антибиотиков при внебольничной пневмонии можно привести амоксициллин, который ранее рекомендовался в суточной дозе до 1 г. Однако современные рекомендации предполагают назначение амоксициллина в суточной дозе 1,5 и даже 3 г для преодоления возможной резистентности S. pneumoniae. Примеры неадекватных режимов дозирования антибиотиков в амбулаторной практике при респираторных инфекциях приводятся в таблице 8.
 |
| Таблица 8. Неадекватные режимы дозирования пероральных антибактериальных препаратов в амбулаторной практике при респираторных инфекциях у взрослых. |
Неправильный выбор интервалов между введениями антибактериальных препаратов обычно обусловлен не столько сложностями парентерального введения препаратов в амбулаторных условиях или негативным настроем больных, сколько неосведомленностью практикующих врачей о некоторых фармакодинамических и фармакокинетических особенностях препаратов, которые должны определять режим их дозирования. Типичной ошибкой является назначение в амбулаторной педиатрической практике при пневмонии бензилпенициллина с кратностью введения два раза в сутки, так как более частое его введение неудобно для пациента. Следует отметить, что при нетяжелом течении пневмонии вряд ли оправдано стремление некоторых врачей к обязательному назначению парентеральных антибиотиков. Современные антибактериальные препараты характеризуются хорошей биодоступностью при приеме внутрь, а также одинаковой клинической эффективностью с парентеральными препаратами, поэтому в подавляющем большинстве случаев оправдано лечение пероральными препаратами. Если назначение парентеральных антибиотиков действительно необходимо, следует выбрать препарат с длительным периодом полувыведения (например, цефтриаксон), что позволяет назначать его один раз в сутки.
IV. Ошибки при комбинированном назначении антибиотиков
Одной из ошибок антибактериальной терапии внебольничных респираторных инфекций является необоснованное назначение комбинации антибиотиков. Врачи старших поколений помнят то время (50—70-е гг. прошлого столетия), когда при лечении пневмонии обязательным считалось назначение пенициллина и стрептомицина, о чем свидетельствовали многие учебные пособия и руководства. Это был своеобразный стандарт лечения пневмоний для того времени. Несколько позднее одновременно с антибиотиками рекомендовалось назначение сульфаниламидов, с учетом полученных в свое время З. В. Ермольевой данных о химиотерапевтическом синергизме сульфаниламидов и пенициллина.
В современной ситуации, при наличии большого арсенала высокоэффективных антибактериальных препаратов широкого спектра, показания к комбинированной антибактериальной терапии значительно сужены, и приоритет в лечении респираторных инфекций остается за монотерапией. В многочисленных контролируемых исследованиях показана высокая клиническая и бактериологическая эффективность адекватных антибактериальных средств при лечении респираторных инфекций в режиме монотерапии (амоксициллин, амоксициллин/клавуланат, цефалоспорины II-III поколений, новые фторхинолоны). Комбинированная антибактериальная терапия не имеет реальных преимуществ ни в выраженности эффекта, ни в предотвращении развития резистентных штаммов.
Основными показаниями к комбинированной антибактериальной терапии являются тяжелое течение пневмонии — в этом случае общепринятым стандартом лечения становится комбинированное назначение парентерального цефалоспорина III поколения (цефотаксим или цефтриаксон) и парентерального макролидного антибиотика (эритромицин, или кларитромицин, или спирамицин); последние включаются в комбинацию для воздействия на вероятных атипичных микроорганизмов (легионелла или микоплазма). Следует отметить, что в настоящее время в клинической практике появились новые антибактериальные препараты (левофлоксацин, моксифлоксацин) с высокой активностью в отношении как типичных, так и атипичных возбудителей, что позволяет назначать их в режиме монотерапии даже при тяжелой пневмонии.
Другой клинической ситуацией, оправдывающей комбинированное назначение антибиотиков, является пневмония у иммунокомпрометированных пациентов (лечение цитостатиками, СПИД), при которой имеется высокая вероятность ассоциации возбудителей (см. таблицу 7).
К сожалению, часто в амбулаторной практике приходится сталкиваться с ситуациями, при которых больным с нетяжелым течением пневмонии, при отсутствии осложнений, тяжелой фоновой патологии назначается два антибиотика. Логичного обоснования этой тактики лечения нет, при этом следует учитывать возможный антагонизм препаратов, более высокий риск нежелательных реакций и увеличение стоимости лечения.
Следует отметить, что нерациональные комбинации антибактериальных препаратов имеют и официальные лекарственные формы, которые выпускаются отечественной фармацевтической промышленностью, например ампиокс, олететрин. Разумеется, применение таких препаратов недопустимо.
V. Ошибки, связанные с длительностью антибактериальной терапии и критериями клинической эффективности
В некоторых случаях проводится необоснованно длительная антибактериальная терапия. Такая ошибочная тактика обусловлена, прежде всего, недостаточным пониманием цели самой антибактериальной терапии, которая сводится прежде всего к эрадикации возбудителя или подавлению его дальнейшего роста, т. е. направлена на подавление микробной агрессии.
Собственно воспалительная реакция легочной ткани, которая проявляется различными клинико-рентгенологическими признаками (аускультативная картина, сохраняющаяся рентгенологическая инфильтрация, ускорение СОЭ) регрессирует медленнее и не требует продолжения антибактериальной терапии (см. таблицу 9). В связи с этим следует считать ошибочной тактику, согласно которой у больногос сохраняющимися рентгенологическими признаками легочной инфильтрации, крепитирующими хрипами (crepitacio redux), увеличением СОЭ при нормализации температуры тела и исчезновении (или уменьшении) признаков интоксикации продолжают проводить антибактериальную терапию.
 |
| Таблица 9. Сроки исчезновения симптомов при эффективной антибактериальной терапии внебольничной пневмонии. |
Еще более ошибочна тактика замены одного антибиотика на другой в подобных ситуациях, расцениваемых врачом как неэффективность назначенной антибактериальной терапии. У некоторых больных после исчезновения признаков интоксикации и даже регрессии воспалительных изменений в легких в течение длительного времени может сохраняться слабость, потливость, субфебрильная температура. Последняя расценивается врачом как проявление не полностью купированной бронхолегочной инфекции, что «подтверждается» рентгенологическими данными в виде изменения легочного рисунка или «остаточными явлениями пневмонии» и обычно влечет за собой назначение антибактериального препарата, несмотря на отсутствие изменений со стороны крови. Между тем подобная клиническая ситуация часто обусловлена вегетативной дисфункцией после легочной инфекции (постинфекционная астения) и не требует антибактериальной терапии, хотя, разумеется, в каждом конкретном случае необходимы тщательное обследование больного и расшифровка всей имеющейся симптоматики.
Рекомендованная длительность применения антибактериальных препаратов при бронхолегочных инфекциях приведена в таблице 10.
 |
| Таблица 10. Длительность антибактериальной терапии бактериальных респираторных инфекций в амбулаторной практике. |
Л. И. Дворецкий, доктор медицинских наук, профессор
С. В. Яковлев, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
«Ответственность пациента и врача за процесс лечения»
- Печать
С 2007 года по решению Европарламента 18 апреля ежегодно проходит день защиты прав пациента. Данный день возник из-за необходимости повысить степень осведомленности и информированности пациентов об их правах в процессе получения медицинской помощи. Знание пациентами своих прав увеличивает активность их участия в процессе лечения, делая их партнерами врача, что значительно увеличивает качество и бережность оказания медицинской помощи.
В действительности за процесс лечения пациент несет такую же ответственность (а иногда больше) как и врач. Именно он осознает потребность в получении медицинской помощи, он выбирает, обратиться ли к врачу или заняться самолечением, пациент делает выбор – соблюдать ли назначенное лечение или нет. Во многом ответственность за сохранение здоровья лежит на человеке, обратившимся за медицинской помощью, поэтому от степени его информированности в собственных правах, от его активности и заинтересованности в процессе лечения зависит и его результат.
Но всегда ли пациент и врач имеют равную активность? Рассмотрим две основные существующие модели отношений врача и пациента в зависимости от степени распределения ответственности между ними.
Первая модель взаимоотношений врача и пациента – «Директивный врач» и «Подчиняющийся пациент». В этой модели главным участником, обладающим достаточными научными знаниями для оказания качественной медицинской помощи, определенно, является врач. Такая модель популярна, потому что врачу испокон веков приписывается главенствующая позиция. В древности она достигала степени поклонения высшей силе. Такая позиция очень удобна и, действительно, может повышать эффективность работы врача и пациента в том случае, когда компетентный врач точно уверен в назначенном плане лечения. Она сокращает время на получение медицинской услуги за счет безоговорочного выполнения всех предписаний. Минусы данного типа взаимодействия в том, что у пациента формируется пассивная позиция.
При таком распределении ролей вся ответственность за результат лежит на специалисте. Пациент в этом случае – пассивный объект получения медицинской помощи, не включающийся в процесс, а лишь получающий услугу. Опасность для пациента здесь заключается в том, что степень ориентированности в проблеме у него низкая, что не дает ему возможность анализировать информацию о лечении, принимать собственное решение и делать выбор исходя из анализа своего состояния и собственных потребностей. Таким образом пациент с пассивной позицией в лечении не осознает необходимости личных действий по повышению качества жизни и здоровья, всецело полагаясь на врача. Это может приводить к снижению эффективности лечения, так как врач не получает обратную связь от пациента, на которую должен ориентироваться.
Вторая модель взаимодействия врача и пациента – «Равноправные партнеры». При такой модели ответственность за процесс лечения распределяется между врачом и пациентом поровну. Оба находятся в активной позиции и несут ответственность за собственные решения и выбор. Врач ориентирует пациента в ситуации: информирует о состоянии и его причинах, оповещает о возможных исходах и способах лечения, предлагает набор существующих альтернатив. Пациент несет ответственность за выбор одного из предложенных врачом варианта лечения, за проявление активного интереса о состоянии своего здоровья и особенностях заболевания, за соблюдение правил выбранного лечения.
В данной модели пациент такой же активный участник процесса, он знает, на что он имеет право при получении медицинских услуг, знает зону своей ответственности за результат лечения. В данном типе взаимоотношений трудностью является то, что врачу потребуется уделить больше времени на процесс общения с пациентом о его состоянии, особенностях и механизмах протекания болезни, существующих методах лечения и т.п. Плюсы данной модели заключаются в гуманном и уважительном отношении к пациенту как к свободной, активной и ответственной личности, имеющей право на получение и выбор медицинской услуги и влияющей на ее результат.
Ведь именно от пациента зависит, будет ли он в конечном итоге соблюдать все предписания, назначенные врачом.
В современном мире, полном различной многоуровневой и противоречивой информации, очень сложно оставаться пассивным наблюдателем. Активный подход к собственной жизни и здоровью означает принятие ответственности за себя и свою жизнь в противовес поиску причин происходящих с нами событий в окружающих людях и обстоятельствах.
Активный выбор повышает степень удовлетворенности жизнью, так как он исходит из ценностей личности, ее потребностей и интересов. Здоровье каждого – это его заслуга, а активная позиция пациента по отношению к своему заболеванию – это залог успешного лечения.
Материал подготовлен медицинским психологом Анастасией Леденцовой
17.12.2021
Лихорадка – это защитная реакция организма. Пока температура тела ребенка повышена, он вырабатывает вещества, помогающие бороться с инфекцией. Большинство родителей очень боятся этого состояния, хотя оно не всегда опасно. Иногда в своем стремлении как можно быстрее побороть лихорадку вы совершаете ошибки.
Температура здорового человека составляет 36,6 градусов. У детей температура тела всегда немного ниже, хотя это, конечно, не является правилом. Большинство из них реагируют более бурно, чем взрослые, даже на малейшее повышение температуры тела. Однако это не повод для паники.
Неправильное измерение температуры
Чтобы правильно измерить температуру, нужен не только хороший термометр, но и хорошие условия. Результат может быть искажен, если вы измеряете температуру:
- После того, как ребенок выпил теплый чай или съел теплый суп
- Пролил море слез
- Через некоторое время после купания
- В слишком теплом помещении
Слишком быстрая реакция
Как мама, вы хотите помочь своему малышу как можно скорее, поэтому при малейшем скачке показателей на термометре вы даете ему жаропонижающие средства. Этим вы можете навредить своему малышу и ослабить естественные процессы самозащиты организма. Давая жаропонижающее средство, вы лишь облегчаете симптомы, а не устраняете источник инфекции. Прежде чем дать ребенку лекарство, оцените, требует ли этого ситуация и действительно ли состояние ребенка вызывает у вас желание его дать. Такое «рутинное» лечение может только продлить болезнь.
Потогонное действие
Сиропы и чаи от жажды хорошо работают, если температура не превышает 38 градусов. Однако из-за своего воспалительного и согревающего действия они могут ухудшить состояние, если температура уже высокая.
Охлаждение
Если температура высокая, ребенка можно осторожно охладить. Но слово «нежно» является ключевым моментом. Слишком резкое изменение температуры может привести организм в состояние шока и вызвать фебрильные судороги. Некоторые родители во время лихорадки кладут ребенка в прохладную воду. Это абсолютно нежелательно! Вы можете поместить ребенка в воду той же температуры, что и тело, и вода будет медленно охлаждать ребенка.
Выход в свет
Даже в теплые дни не следует выходить на улицу с ребенком, у которого есть высокая температура. Повышение температуры всегда сопровождается общей слабостью организма. Когда это происходит, малыш становится более восприимчивым к микробам, чем обычно. После снижения температуры с помощью лекарств гулять тоже не рекомендуется, потому что ребенок потеет, и его организм все еще борется.
Перегрев
Из-за того, что у малыша высокая температура, вы закрываете все окна и выключаете радиаторы. Кроме того, вы плотно укутываете его одеялом и добавляете еще одно одеяло, потому что больному ребенку необходимо лежать в тепле. Такие меры, как горячее чаепитие, могут привести к повышению и без того высокой температуры. Ребенка с высокой температурой следует слегка одеть и укрыть, как обычно, стандартным одеялом. Кроме того, не повышайте температуру в доме, а проветривание комнат (где ребенок в данный момент не находится) очень важно во время инфекции.
Неправильные действия
Если лихорадка требует приема лекарств, вы должны знать, как действовать. Это довольно обширная тема, поэтому будут приведены только самые важные факты. Младенцам до 3 месяцев дают только парацетамол. Детям после 3 месяцев можно также давать ибупрофен. Детям до 12 лет нельзя давать другие жаропонижающие средства без консультации с врачом. Вы всегда должны подбирать дозу лекарства в соответствии с его весом, а не принимая во внимание только возраст. Старайтесь использовать одно жаропонижающее средство, с рекомендуемыми интервалами между приемами. Только когда один препарат не эффективен, можно попеременно назначать парацетамол и ибупрофен с временным интервалом. Помните, что во время лихорадки, как и в период диареи, очень важно обеспечить ребенку гидратацию.
Температура тела до 38 градусов – это еще субфебрильное состояние, а не лихорадка, и хотя некоторые дети уже в начале заболевания чувствуют себя очень плохо, это лишь состояние, требующее тщательного наблюдения. Температура выше 38 градусов – это уже умеренная лихорадка, требующая приема жаропонижающих средств. Только 38,5 градусов у ребенка является высокой температурой. Та, что приближается к 40 градусам, уже опасна для жизни малыша.
Когда обращаться к врачу?
Все зависит от того, сколько ребенку лет, как он себя чувствует и какие дополнительные симптомы сопровождают лихорадку. При лихорадке у грудных детей всегда следует проконсультироваться с врачом. У детей старшего возраста лихорадка до 38,5 градусов, длящаяся до 3 дней, которая не сопровождается тревожными симптомами, не требует консультации. Если, несмотря на прием лекарств, температура не опускается ниже 38 градусов, в течение как минимум двух дней, можно обратиться к врачу.
Симптомы, которые всегда должны беспокоить вас во время лихорадки, включают:
- удушье
- рвота, острая диарея
- возбуждение
- сильная головная боль
- потеря сознания
Опубликовано в Педиатрия Премиум Клиник
Лекарства играют важную роль в нашей жизни — они помогают излечить заболевание, облегчить симптомы болезни или предупредить развитие недуга. Нет ни одного лекарства, прием которого не был бы связан с риском. Все лекарства имеют побочные эффекты, некоторое из них могут быть очень опасными и даже смертельными. Многие побочные эффекты на лекарства уже известны и описаны в инструкциях по применению препаратов, однако они не обязательно могут развиться у каждого больного. Специалисты Всемирной организации здравоохранения утверждают, что около 60% нежелательных побочных реакций можно было предотвратить. Основными причинами развития нежелательных побочных реакций специалисты считают: применение лекарств ненадлежащего качества, в неправильных дозах, не по показаниям, самолечение, нарушения режимов приема препаратов, взаимодействие с другими лекарствами, пищевыми продуктами и средствами народной медицины.
Все лекарства, прежде чем попасть в аптеку, проходят контроль качества, производители изучают их эффективность и безопасность в клинических исследованиях. Однако в реальной жизни принимают лекарства тысячи пациентов. Поэтому очень важно контролировать их эффективность и безопасность во время обращения на фармацевтическом рынке.
Во многих странах мира, в том числе и в нашей, есть специалисты, которые занимаются проблемами безопасности лекарств и даже создана специальная система – фармаконадзор, которая изучает побочные реакции на лекарства и помогает предупредить их развитие. Медицинские работники и потребители могут сообщить о нежелательной реакции в регуляторные органы, заполнив специальные карты. Специалисты по безопасности собирают эти сведения, анализируют их, выявляют причины развития побочных реакций, вносят новую информацию в листы-вкладыши препаратов и сообщают об этом сотрудникам системы здравоохранения и потребителям лекарств. Специалисты по фармаконадзору разрабатывают мероприятия, которые помогают уменьшить риск здоровью людей при приеме лекарств.
В этом разделе вы найдете полезные советы по безопасному использованию лекарств, которые подготовили для вас сотрудники кафедры клинической фармакологии и фармакотерапии Первого Московского государственного медицинского университета им. И.М. Сеченова. В работе над ними использовались материалы Всемирной организации здравоохранения и Управления по контролю качества пищевых продуктов и лекарственных средств CША (FDA – Food and Drug Administration).
1. Принимайте лекарства только тогда, когда это действительно необходимо. Вы должны знать, какое лекарство и от какого заболевания вы принимаете. Есть лекарства, которые необходимо принимать постоянно в течение всей жизни, а другие только кратковременно. Очень часто пациенты принимают лекарства без назначения врача, по совету родных или знакомых.
Помните, что лекарства имеют строгие показания для применения и, помогая при одном заболевании, могут быть бесполезными при другом или даже опасными. Не советуйте своим родным или знакомым лекарства, которые принимаете именно вы, они могут быть им противопоказаны или опасны для их здоровья.
2. Составьте список лекарств, которые вы принимаете для лечения или профилактики. Включите в список все лекарства, которые вам выписал врач по рецепту, которые вы купили в аптеке без рецепта, внесите в него витамины, биологически активные добавки и травы. Отметьте, какие лекарства пьете постоянно, а какие время от времени. Носите этот список всегда с собой (в сумочке, кошельке, бумажнике), особенно когда идете к врачу или в аптеку. Этот список поможет вашему врачу или фармацевту правильно назначить вам лечение. Копия такого списка должна быть у вас дома, скажите вашим близким, где лежит этот список. В чрезвычайной ситуации, или если у вас разовьется побочный эффект, список поможет выяснить, какие препараты вы принимаете и что могло быть причиной, а также предотвратить это в будущем. Вы можете сложить все принимаемые вами лекарства в пакет и принести врачу, чтобы он проверил, правильно ли вы их принимаете, и все ли они вам нужны. Это необходимо делать хотя бы один раз в год, но будет лучше, если вы будете делать это чаще.
3. Спросите у врача название лекарства, которое он вам рекомендует. Если в аптеке вам предложат другое лекарство, вы сможете узнать у фармацевта, соответствует ли оно назначенному врачом. Покупая лекарства в аптеке, внимательно смотрите на упаковку и внешний вид лекарств, убедитесь, что оно выглядит также, как то, которое вы принимали раньше. Если упаковка выглядит иначе – уточните это у аптечного работника.
4. Не бойтесь задавать вопросы вашему врачу или фармацевту. Важно выяснить, как правильно принимать препарат: в какой дозе; сколько раз в сутки; какие промежутки времени должны быть перед приемом лекарства; можно ли делить таблетки; когда его необходимо принять — до еды, во время или после еды; можно ли запивать это лекарство молоком, соком или при этом нет ограничений; что делать, если вы забыли принять таблетку вовремя; какие побочные эффекты могут у вас возникнуть при приеме лекарства; когда необходимо сообщить врачу или фармацевту, если появятся симптомы побочного эффекта; есть ли другие таблетки, продукты питания, спиртные напитки, с которыми нельзя сочетать применение этого лекарства; можно ли водить автомобиль во время приема лекарства или заниматься трудом, который требует внимания и координации; не повлияет ли прием лекарства на сексуальную жизнь; как правильно хранить назначенный вам препарат – в холодильнике или при комнатной температуре. Не стесняейтесь спросить врача о том, что вы забыли, делайте себе пометки или попросите врача написать вам, как правильно принимать препарат.
5. Внимательно читайте информацию на упаковках лекарств и в инструкциях на листах-вкладышах. Прежде, чем начать принимать лекарства, внимательно прочтите информацию листа-вкладыша, если у вас появились вопросы – задайте их врачу или фармацевту. Будьте очень внимательны, если необходимо принимать лекарство ночью. Вы случайно можете перепутать — принять не ту таблетку или, например, закапать капли для ушей в глаза, или дать лекарство вашего старшего ребенка младшему. Если у вас лекарство в виде сиропа или раствора для приема внутрь, чтобы принять правильную дозу необходимо пользоваться ложками-дозаторами или мерными стаканчиками, которые обычно идут вместе с такими лекарствами. Никогда не принимайте сами и не давайте детям жидкие лекарства прямо из флакона. Если в упаковке вашего жидкого лекарства не было дозатора, обратитесь в аптеку, чтобы узнать, как правильно его дозировать. Никогда не выбрасывайте упаковку препарата! На упаковке указаны номера партии и серии лекарства, срок его годности, производитель. Если лекарство вызвало у вас нежелательную реакцию, оказалось некачественным или поддельным – эти сведения помогут установить причину и предотвратить прием этого лекарства другими людьми. Никогда не выбрасывайте инструкцию по использованию препарата до того момента, пока вы его принимаете!
6. Храните ваши лекарства в недоступном для детей или домашних животных месте. Лекарства нужно хранить в специальном ящике, который можно закрывать на ключ. Многие лекарства имеют яркую окраску и приятный запах, дети могут принять их за конфеты. Приняв лекарство, сразу уберите упаковку (блистер или флакон с таблетками, капли, сиропы и т.п.), чтобы дети или животные не смогли ими воспользоваться, пока ваше внимание будет занято другим. Будьте очень осторожны, принимая лекарства, которые содержат железо, они являются самой частой причиной отравлений и смертности у детей младшего возраста. Часто больные, особенно пожилого возраста, складывают разные таблетки поштучно в отдельную баночку, ломают их на половинки и четвертинки, со временем забывая, какая таблетка как называется, и как должна приниматься. Во время острого состояния по ошибке они могут принять совсем другой препарат. Храните свои лекарства только в оригинальных упаковках!
7. Всегда проверяйте срок годности лекарств вашей домашней аптечки. Помните, что принимать лекарства с истекшим сроком годности нельзя! Это очень опасно, так как лекарство может изменить свои свойства, вызвать побочные реакции или угрожать вашей жизни. Большинство лекарств можно выбросить с бытовыми отходами или в унитаз. Однако, для некоторых лекарств (обезболивающие, психотропные препараты и др.) необходимо соблюдать особые меры предосторожности. На упаковках таких лекарств зачеркните названия и все другие сведения черными чернилами или фломастером, чтобы никто не смог их прочитать. Достаньте лекарства из оригинальной упаковки (блистер, флакон), поместите в герметичный пакет и смешайте их с нежелательными веществами (например, кофейная гуща или использованные камни из туалета для животных), такие лекарства будут менее привлекательны для детей, домашних животных и людей, которые могут посещать места с бытовыми отходами. Никогда не выбрасывайте лекарства в упаковках с истекшим сроком годности в места общего сбора мусора!
8. Если вы даете лекарство ребенку, важно знать его вес. Дозы лекарств для детей подбирают по весу. Если в инструкции на препарат указаны дозы только для взрослых, обратитесь к врачу или фармацевту. Никогда не давайте ребенку дозу «наугад», это может быть очень опасно и даже смертельно!
9. Если вы не чувствуете себя лучше после приема лекарства или вам стало хуже, как можно раньше сообщите об этом врачу, медсестре или фармацевту. Прочтите инструкцию на лекарство, которое принимаете и подозреваете в неэффективности или развитии побочного эффекта. Если побочная реакция не серьезная, доктор может порекомендовать вам продолжить принимать препарат или изменит дозу. Если реакция будет иметь серьезные последствия для вашего здоровья, может потребоваться отмена препарата и назначено другое лечение.
10. Сообщите о нежелательном явлении, развитии побочной реакции или неэффективности принимаемого препарата. Во многих странах мира, в том числе и в России можно сообщить об этих случаях в регуляторные органы, заполнив специальную карту «Извещение о побочном действии, нежелательной реакции или отсутствии ожидаемого терапевтического эффекта лекарственного средства». Вы можете сделать это сами или попросить людей, которым доверяете (своих близких, родственников или опекунов, своего лечащего врача, медсестру или фармацевта). Вы можете сами распечатать бланк Карты-извещения на сайте Федеральной службы по надзору в сфере здравоохранения и социального развития www.roszdravnadzor.ru; заполнить его и отправить в Отдел мониторинга эффективности и безопасности лекарственных средств Росздравнадзора одним из возможных способов:
почтой: 109074, г. Москва, Славянская площадь, д. 4, строение 1
e-mail: pharm@roszdravnadzor.ru
по факсу: 8 (495) 689 –25 –73.
Прочитав эту информацию, поделитесь новыми знаниями со своими близкими, родственниками, друзьями, знакомыми. Помогите пожилым людям, особенно одиноким, которые живут с вами рядом правильно принимать лекарства.
Зная эти правила, вы сможете сохранить свое здоровье, предотвратить развитие серьезных нежелательных реакций
на лекарства у себя и других людей!
-
Главная
-
Статьи
-
Простым языком
-
Популярные ошибки при постановке внутривенных уколов
лучшие специалисты в различных областях медицины
с опытом работы в городских клиниках и реанимациях
100% соблюдение мер предосторожности в период пандемии COVID’19
Мы соблюдаем все меры предосторожности во время работы:
- Весь наш персонал (медработники, врачи, консультанты) сдают анализы на наличие коронавируса;
- Персонал передвигается на служебных автомобилях;
- В не рабочее время все сотрудники соблюдают все меры предосторожности (использование масок, перчаток);
- Снятие болевого синдрома;
- Размягчение серных масс;
- Снятие отечности и воспаления;
- Удаление бактериальной инфекции;
- Восстановление слуха, устранение шумов.
Специфика введения лекарств в наружное отверстие уха
Показания: воспалительные заболевания уха.
Оснащение: назначенные врачом ушные капли во флаконе с капельницей, ёмкость с теплой водой (38 °С), вата, антисептик (3 %-ный раствор перекиси Н2О2), асептический пинцет, стерильный лоток, лоток для отработанного материала, нестерильные перчатки.

- Идентификация пациента.
- Проведение подготовки перечня нужного оснащения.
- Установление благосклонных отношений с больным.
- Разъяснение пациенту необходимости проведения манипуляции.
- Объяснение сути и особенностей грядущей процедуры.
- Получение устного согласия на проведение манипуляции.
Последовательность выполнения:
При необходимости проведения терапевтического лечения ушей подача капель в слуховой проход осуществляется в следующей последовательности:
1. Проведение гигиенической антисептики рук, надевание нестерильных перчаток.
2. Проверка соответствия названия ушных капель назначению врача.
3. Подогревание капель в ухо в теплой воде до температуры тела.
4. Проведение предварительного туалета наружного отверстия уха ватной турундой, смоченной в 3 %-ном растворе перекиси.
5. Помощь пациенту в размещении (при необходимости закапывания лекарства в наружный слуховой проход правого уха больному следует разместиться в положении лёжа на левом боку либо сидя с незначительно наклонённой влево головой, при закапывании в наружный слуховой проход левого уха – наоборот).
6. Снятие крышки с флакона препарата непосредственно перед использованием. Переворачивание флакона с капельницей вверх дном. Поочерёдное закапывание ушей посредством нажатия на стенки флакона с лекарством.
7. Лекарственный препарат аккуратно подаётся в ухо с помощью пипетки / дозатора флакона (достаточно 1-2 капель в каждое отверстие). С целью максимального выпрямления слухового прохода у детей слегка оттягивается ушная раковина немного назад и вниз, у взрослых – назад и вверх.
8. 
9. Обращение к пациенту с просьбой удерживать лекарство в ухе 3-5 минут.
10. Поворачивание головы пациента в другую сторону, чтобы капли вытекли. Осушение уха ватным шариком.
11. Помощь пациенту в принятии удобного положения, уточнение его самочувствия.
12. Помещение использованных ватных шариков в лоток, предназначенный для отработанного материала, а затем в контейнер с маркировкой: «Дезинфекция перевязочного материала, СИЗ».
13. Дезинфекция отработанного материала вирулицидными средствами.
14.Снятие перчаток, помещение их в контейнер с надписью: «Дезинфекция перевязочного материала, СИЗ».
15. Мытьё рук с жидким мылом, осушение их индивидуальным полотенцем.
16. Произведение записи о выполнении процедуры в медицинской документации (журнал учета процедур – форма 029/у).
ПРИМЕЧАНИЕ! Из-за высокого риска передачи инфекции один флакон лекарственного препарата должен использоваться только одним лицом.
Особенности гигиены наружного ушного отверстия перед введением лекарственных средств
В большинстве случаев накануне осмотра специалистом барабанной перепонки необходимо очистить от корки, серных пробок, гноя наружное отверстие слухового прохода. Гигиенические процедуры состоят из очищения уха и закапывания в него специальных медикаментозных препаратов согласно врачебному назначению.

Накануне закапывания ушей пациентам рекомендуется предварительно промывать ушную раковину тёплой водой с мылом. Для удаления серы в наружное отверстие слухового прохода необходимо закапывать 5-10 капель 3 %-ного раствора пероксида водорода (H2O2), после чего просушивать ушную раковину тёплым ватным тампоном: при закапывании перекиси в левое ухо голову необходимо поворачивать в правую сторону, при закапывании перекиси в правое ухо – в левую сторону.
Категорически запрещается при удалении серы вводить в наружное ушное отверстие острые приспособления, поскольку ими можно легко нарушить целостность барабанной перепонки или травмировать стенки наружного отверстия слухового прохода.
Что необходимо учитывать накануне введения лекарств в наружное ушное отверстие?
Перед тем как приступить к закапыванию ушей капли следует слегка подогреть до температуры, равной 36,6 °С. Холодный препарат способствует раздражению внутреннего уха и может провоцировать головокружение.
В случае обнаружения в слуховом проходе гнойных выделений рекомендуется вначале почистить его, используя ватный тампон. Закончив процедуру очищения наружного ушного прохода, пациенту следует удобно разместиться на спине, повернув голову в противоположную закапыванию сторону больным ухом к верху. В случае, когда в барабанной перепонке при воспалении образовалось отверстие (после того, как капли введены в ухо), следует слегка нажать пальцем на козелок. Данная манипуляция поспособствует быстрому всасыванию лекарственного средства внутрь среднего уха.
После введение в ухо лекарства больному нужно спокойно полежать около 5-10 мин. Ни в коем случае нельзя закрывать вход в ухо ватой и поднимать голову. По окончанию процедуры наружное отверстие слухового прохода достаточно высушить стерильным бинтом или ватой.
Врачебные ошибки как причина осложнений лекарственной терапии
Статьи
Опубликовано в журнале:
Качественная клиническая практика »» 1 / 2002 В.К. Лепахин*, А.В. Астахова, Е.А. Овчинникова, Л.К. Овчинникова
*Всемирная Организация Здравоохранения (ВОЗ)
Кафедра общей и клинической фармакологии Российского университета дружбы народов, Москва
Проблема осложнений лекарственной терапии становится все более актуальной во всем мире. Это связано прежде всего с внедрением в медицинскую практику большого числа фармакологических препаратов, обладающих высокой биологической активностью, сенсибилизацией населения к биологическим и химическим веществам, нерациональным использованием лекарств, медицинскими ошибками и применением не качественных и фальсифицированных препаратов.
Результаты проведенных за последние годы фармакоэпидемиологических исследований позволяют говорить о том, что недооценка и запоздалое решение этой проблемы чреваты развитием самых серьезных последствий [1, 2].
Масштаб проблемы
В специально проведенных исследованиях было показано, что тяжелые, подчас необратимые осложнения в результате лекарственной терапии развиваются у миллионов людей. Количество летальных исходов, связанных с применением лекарств, исчисляется сотнями тысяч. Только в США ежегодно госпитализируется от 3,5 до 8,8 млн. больных и погибает 100-200 тыс. пациентов вследствие развития неблагоприятных побочных реакций, связанных с применением лекарств [3]. Как вы думаете, в России эта цифра меньше?
Результаты мета-анализа 39 перспективных исследований, проведенных в США в период с 1966 по 1996 гг., показали, что серьезные неблагоприятные побочные реакции возникали в среднем в 6,7% случаев, а летальные осложнения имели место у 0,32% всех госпитализированных больных. Осложнения лекарственной терапии заняли 4-6-е место среди причин смертности после сердечно-сосудистых, онкологических, бронхо-легочных заболеваний и травм [2].
Подобное положение отмечается и в других развитых странах. Так, во Франции в 1997 г. около 10% всех госпитализированных составляли больные с побочными реакциями. Осложнения лекарственной терапии возникли у 1317650 пациентов, из них в 33% случаев — серьезные и в 1,4% — летальные [4]. Неблагоприятные побочные реакции явились причиной госпитализации 5,8% больных в Германии [5].
Согласно данным Pirmohamed и et аl. [6], 5% госпитализаций связаны с лекарственными осложнениями, неблагоприятные побочные реакции возникают у 10-20% госпитализированных больных, осложнения лекарственного генеза стали причиной летальных исходов в 0,1% случаев (для сравнения: летальные исходы в результате хирургических вмешательств наблюдаются в 0,01% случаев).
Неблагоприятные побочные реакции — это не только серьезная медицинская, социальная, но и экономическая проблема.
Экономические затраты, связанные с лекарственными осложнениями, составляют в США около 76,6 млрд. долл. в год [3]. Общие годовые затраты только на лечение предотвратимых осложнений фармакотерапии в США колеблются от 17 до 29 млн. долл.
В Великобритании ежегодно расходуется около 4 млрд. долл. в связи с увеличением продолжительности пребывания в стационарах больных из-за возникших неблагоприятных побочных эффектов лекарств [7].
По данным исследования Moore et аl. (1998), затраты, связанные с побочными реакциями, составляют в разных странах от 5,5 до 17% общего бюджета больниц 181.
Зарубежный опыт изучения проблемы побочного действия лекарств свидетельствует о том, что многие лекарственные осложнения являются следствием медицинских ошибок.
Современное состояние проблемы медицинских ошибок
Неблагоприятные побочные реакции лекарственных препаратов вследствие нерационального применения и врачебных ошибок — это только один из наиболее часто встречающихся видов медицинских ошибок. К медицинским ошибкам относят также:
- неправильную постановку диагноза, приведшую к неверному выбору препарата для лечения
- неиспользование предписанного диагностического обследования;
- неверную интерпретацию результатов обследования;
- непринятие мер после получения результатов, отклоняющихся от нормы;
- использование неисправного медицинского оборудования;
- осложнения при переливании крови;
- невыполнение других медицинских предписаний.
Проблема медицинских ошибок не нова, однако в прошлом на нее не обращали должного внимания. Первые работы, посвященные описанию и изучению проблемы медицинских ошибок, стали появляться в 90-е гг. [9]. Одно из первых значимых исследований этого вопроса было организовано в США Агентством по исследованиям и качеству в здравоохранении и проведено Институтом медицины [10].
По завершении данного исследования в ноябре 1999 г. был составлен отчет, озаглавленный: «Человеку свойственно ошибаться: повышение безопасности в здравоохранении» [11]. В отчете отмечалось, что в результате медицинских ошибок в больницах США ежегодно умирает от 44 000 до 98 000 человек. Это больше, чем смертность в результате автомобильных аварий (43 458), рака молочной железы (42297) или СПИДа (16516).
Согласно полученным данным, только от ошибок, связанных с неправильным применением лекарств, ежегодно погибает 7000 человек; это на 16% больше, чем смертность в результате производственного травматизма [11].
С медицинскими ошибками связаны огромные финансовые издержки. В отчете Института медицины отмечается, что медицинские ошибки обходятся США примерно в 37,7 млрд. долл. в год, причем из них около 17 млрд. долл. связаны с расходами, которые можно было предотвратить. Приблизительно половины этих средств расходуется на лечение последствий предотвратимых медицинских ошибок [11].
Реакция на полученные Институтом медицины данные последовала со стороны руководства страны на самом высоком уровне уже в декабре 1999 г. Президент США Билл Клинтон Исполнительным распоряжением создал Межведомственную рабочую группу по координации качества в здравоохранении и потребовал от нее представить ему в течение 60 дней рекомендации, направленные на повышение степени безопасности больных. Разработанные Президентской комиссией рекомендации были выпущены Белым Домом 22 февраля 2000 г. [12].
Вслед за этим многие страны, включая Канаду, Нидерланды, Новую Зеландию, Швецию и другие, начали специальные национальные программы по исследованию качества оказания медицинской помощи и безопасности пациентов.
Департамент здравоохранения Великобритании в докладе за 2000 г. отметил, что неблагоприятные последствия медицинских вмешательств составили 850 тыс. случаев и явились причиной 10% всех госпитализаций [7].
Исследование качества медицинской помощи в Австралии в 1995 г. показало, что неблагоприятные побочные эффекты имели место у 16,6% госпитализированных больных [13].
Учитывая глобальный характер проблемы медицинских ошибок. Исполнительный комитет Всемирной Организации Здравоохранения (ВОЗ) в январе 2002 г. рассмотрел специальную резолюцию «Качество здравоохранения и безопасность больных» и утвердил Стратегию по повышению безопасности больных, в которой наметил основные меры по улучшению качества оказания медицинской помощи населению [14].
В резолюции Исполнительного комитета ВОЗ отмечается, что, «несмотря на возрастающий интерес к проблеме безопасности больных, в мире еще нет осознания чрезвычайной важности проблемы неблагоприятных побочных реакций». В основном это связано с недостаточностью специальных исследований и фактических данных поданному вопросу.
ВОЗ призывает страны к более активному международному сотрудничеству в этой области.
Ошибки врачей при фармакотерапии
Проблема медицинских ошибок вообще и врачебных ошибок при лекарственной терапии в частности до настоящего времени в России практически не изучалась. Медицинские работники и руководители лечебно-профилактических учреждений стараются избегать обсуждения данной темы; она редко находит отражение на страницах медицинской печати. Между тем, врядли будет преувеличением сказать, что эта проблема актуальна и для нашей страны.
К числу врачебных ошибок, как составляющей медицинских ошибок относят все случаи, связанные с использованием лекарственных препаратов с нарушениями инструкции по медицинскому применению [15].
По данным Classen et аl. [1], полученным при активном мониторинге использования лекарств в стационаре, среди типов врачебных ошибок в медицинской практике лидирующими являются ошибки выбора врачом лекарственного препарата и его дозы. Такого типа ошибки составили 56%. Второе место заняли врачебные ошибки, связанные с некорректным изменением дозы и длительностью применения лекарственных средств — 34%. Наделю неблагоприятных побочных эффектов из-за ошибок, допущенных средним медицинским персоналом и фармацевтическими работниками больничной аптеки, приходилось 10% неблагоприятных побочных эффектов.
Неблагоприятные побочные реакции, возникающие в результате врачебных ошибок, являются потенциально предотвратимыми, поскольку их можно избежать при рациональном использовании лекарственных средств.
Основу профилактики неблагоприятных побочных эффектов лекарственных препаратов, в том числе связанных с врачебными ошибками, составляет их выявление, последующий анализ и разработка предложений по решению проблемы. Решения указанных задач возложено на организованные в большинстве стран мира специальные службы контроля безопасности лекарств (фармаконадзора).
Службы контроля безопасности лекарств.
После «талидомидовой трагедии» в 60-е гг. в разных странах стали создаваться специальные службы фармаконадзора с целью выявления и профилактики осложнений лекарственной терапии. Основу этих служб составляли национальные центры по изучению побочного действия лекарств. В 1969 г. в Советском Союзе был организован Всесоюзный центр по изучению побочного действия лекарств Минздрава СССР, выполняющий весьма важные функции по выявлению, анализу и систематизации сообщений о побочных реакциях, подготовке предложений для Минздрава СССР об ограничении или запрещении применения отдельных препаратов, а также по предоставлению медицинским и фармацевтическим работникам информации по вопросам безопасности лекарственных средств и профилактики возникновения лекарственных осложнений.
После распада СССР в течение 6 лет в России не было национального центра по контролю безопасности лекарств. Часть функций центра в течение указанного времени выполнял Фонд по изучению эффективности и безопасности лекарств, организованный на базе кафедры общей и клинической фармакологии Российского Университета дружбы народов, основным научным направлением которой является изучение вопросов безопасности лекарств и их рационального применения.
В 1997 г., благодаря усилиям сотрудников кафедры общей и клинической фармакологии РУДН, Минздрав России создал на ее базе Федеральный центр по изучению побочных действий лекарств. Центр организовал и возглавил работу по созданию в России службы фармаконадзора, основными задачами которой являются выявление неблагоприятных побочных реакций, разработка предложений по их профилактике и обеспечение медицинской общественности соответствующей информацией [16].
За короткий срок на территории Российской Федерации было создано несколько региональных центров по изучению побочных действий лекарств. Эти центры являются первичным звеном в процессе сбора и оценки сообщений о побочных реакциях лекарств, а также распространения информации о возможных осложнениях лекарственной терапии. В настоящее время в различных регионах России действует 29 таких центров.
Работа Федерального центра получила высокую оценку Всемирной Организации Здравоохранения (ВОЗ) и в конце 1997 г. Россия была принята в качестве полноправного члена в Программу ВОЗ по международному мониторингу лекарств.
В результате последующей реорганизации с 1999 г. функции Федерального центра выполняет отдел токсикологии и изучения побочных действий лекарств Института доклинической и клинической экспертизы лекарств Научного центра экспертизы и государственного контроля лекарственных средств Минздрава РФ.
Юридические основы контроля безопасности лекарств в нашей стране были заложены в «Законе о лекарственных средствах», принятом в 1998 г. В ст. 41 Закона указывается, что «субъекты обращения лекарственных средств обязаны сообщать федеральному органу исполнительной власти в сфере здравоохранения, органам исполнительной власти субъектов Российской Федерации в сфере здравоохранения, федеральному органу контроля качества лекарственных средств и территориальным органам контроля качества лекарственных средств обо всех случаях побочных действий и об особенностях взаимодействия лекарств с другими лекарственными препаратами, которые не соответствуют сведениям о лекарственных средствах, содержащимся в инструкциях по их применению».
Сообщения, поступающие в виде заполненных индивидуальных карт учета НПР, подвергаются всестороннему анализу и заносятся в специальную базу данных [17].
Результаты анализа сообщений о НПР в России
С целью выяснения роли врачебных ошибок в возникновении неблагоприятных побочных реакций был проведен анализ спонтанных сообщений, поступивших в Центр за 1997-2000 гг.
В результате анализа 565 сообщений было установлено, что на долю сведений о лекарственных осложнениях вследствие врачебных ошибок приходилось 27,4%.
Выявлены следующие типы врачебных ошибок (рис. 1):
- непереносимость лекарственного препарата в прошлом;
- неоправданный выбор лекарственного средства, в том числе в результате их назначения при наличии противопоказаний к применению;
- ошибки дозирования препарата, включающие передозировку в случае назначения одного и того же препарата под разными названиями, либо превышения суточной дозы в условиях монотерапии;
- одновременное применение двух и более препаратов одной группы;
- одновременное применение двух и более препаратов разных групп без учета их взаимодействия.
Рисунок 1. Распределение сообщений по группам в зависимости от типа врачебных ошибок
Неоправданный выбор лекарственных средств, связанный с игнорированием противопоказаний к применению, — второй по частоте тип врачебных ошибок.
Меньшая часть ошибок-связана с передозировкоП при назначении одного и того же препарата под разными фирменными наименованиями.
Максимальное число ошибок (73,6%) былодопуще но врачами при комбинированной терапии. Это подтверждают данные литературы, согласно которым риск лекарственных осложнений возрастает пропорционально увеличению числа одновременно назначаемых препаратов. Например, при одновременном применении 2-4 лекарств риск развития побочных реакций увеличивается до 4%, 15-20 лекарственных препаратов — до 54% [18].
Анализ сообщений в данном исследовании показал, что 20% из них содержали сведения о том, что больные получали 12 лекарственных препаратов одномоментно, 40,9% — 8 лекарственных средств.
В условиях монотерапии чаще всего причиной возникновения неблагоприятных побочных эффектов в результате ошибок врачей были противомикробные (в основном антибиотики разных групп), нестероидные противовоспалительные, сердечно-сосудистые и местно-анестезирующие лекарственные средства.
Наиболее частыми нерациональными комбинациями лекарственных средств являлись:
- применение двух и более нестероидных противовоспалительных средств на фоне гастрита и язвенной болезни, что приводило к обострению хронической патологии и/или развитию желудочно-кишечных кровотечений;
- комбинации антибиотиков группы аминогликозидов и других нефротоксических средств (например, цефалоспоринов) с развитием острой почечной недостаточности;
- назначение комбинации ЛС, обладающих раздражающим действием на слизистую желудочно-кишечного тракта (например, аспирина, агапурина и эскузана);
- использование комбинации препаратов, способных вызывать агранулоцитоз (например, левомицетин и фенилбутазон).
Из числа спонтанных сообщений с информацией о развитии неблагоприятных побочных реакций вследствие ошибок врачей 78,7% составили сообщения о серьезных лекарственных осложнениях, из которых 4,2% закончились летально.
Сравнительный анализ числа серьезных побочных реакций, возникших в связи с врачебными ошибками, и в остальных случаях (в которых ошибок врачей не было) выявил большую встречаемость их в прецедентах несоблюдения рекомендаций инструкций по медицинскому использованию лекарств (рис. 2).
Рисунок 2. Распределение сообщений о серьезных побочных реакциях лекарств, возникших в результате врачебных ошибок и в других случаях
К категории серьезных неблагоприятных реакций, согласно принятой ВОЗ терминологии, относятся реакции, которые приводят к летальным исходам, представляют угрозу для жизни, приводят к госпитализации больных или удлиняют ее сроки, тератогенные и канцерогенные эффекты лекарственных средств.
Выявленные серьезные лекарственные осложнения вследствие ошибок врачей клинически проявлялись:
- аллергическими реакциями (22,4% числа врачебных ошибок), включавшими анафилактические шоки, синдромы Стивенса-Джонсона и Лайелла, отеки Квинке, бронхоспазмы и различные виды сыпи;
- сердечно-сосудистыми реакциями (12,0% от чиcла сообщений с врачебными ошибками) в виде коллапса, преходящей ишемии и инфаркта миокарда, аритмий, асистолий, изменений артериального давления, тромбофлебитов, и острого отека мозга;
- нарушениями деятельности ЦНС (2,7% числа сообщений с ошибками врачей) — судороги, галлюцинации, острый психоз, дискоординация движений;
- поражениями желудочно-кишечного тракта (7,7% числа сообщений с врачебными ошибками) в виде обострения хронического гастрита, желудочно-кишечных кровотечений, обострений язвенной болезни желудка, и профузной диареи;
- нарушениями системы кроветворения и гемостаза (7,1% числа сообщений с ошибками врачей): геморрагический синдром, гипохромная анемия и внутренние кровотечения, панцитопения и агранулоцитоз, гипохромная анемия;
- поражениями почек (2,2% числа сообщений с врачебными ошибками) в виде острой почечной недостаточности;
- снижением слуха и остроты зрения (1,1 и 0,6% случаев количества сообщений с ошибками врачей соответственно);
- поражениями печени (4,4% числа сообщений с врачебными ошибками), проявлявшимися гепатотоксическими реакциями и гепатитами;
- прочими осложнениями (18,6% случаев количества сообщений с ошибками врачей), например маточными кровотечениями, некрозом слизистой ротовой полости, синдромом Рея, иммуноденрессантными реакциями, которые явились причиной развития сепсиса, рецидивирующего фурункулеза и абсцесса корня языка и др.
Среди лекарств, вызвавших анафилактический шок. были препараты разных групп, однако на долю местно-анестезирующих средств приходилось большее число сообщений, затем следовали антибактериальные, НПВС и комбинированные препараты.
Обращает на себя внимание нерациональное использование антибиотиков и прежде всего аминогликозидной группы (гентамицина, канамицина, амикацина), которые применялись у больных с наличием противопоказаний, без учета неблагоприятных последствий взаимодействия. В результате у больных развивались острая почечная недостаточность и нефриты.
Приведем некоторые клинические примеры врачебных ошибок.
Случай 1. Больная Ш., 71 года, находясь в стационаре с диагнозом «пневмония», получала комбинированную лекарственную терапию, включающую гентамицин в разовой дозе 80 мг 3 раза в сутки по поводу пневмонии, эуфиллин по 200 мг трижды в сутки, фуросемид по 40 мг в день для коррекции артериального давления (страдает гипертонической болезнью). Через 10 дней после начала терапии развилась острая почечная недостаточность с летальным исходом. В анамнезе — хронический пиелонефрит, гипертоническая болезнь.
В данном случае имеет место врачебная ошибка, так как не был принят во внимание факт повышения нефротоксичности гентамицина при одновременном применении этого препарата с фуросемидом у больной с факторами риска — старческий возраст и хронический пиелонефрит в анамнезе. Информация о взаимодействии препаратов содержится в соответствующих разделах инструкции по их применению.
Случай 2. Больному С., 57 лет, в плановом порядке была проведена эндоскопическая холецистэктомия. В послеоперационном периоде назначена комбинированная лекарственная терапия, включающая: гепарин по 5000 ЕД 4 раза в сутки, фраксипарин (надропарин кальций) по 300 ЕД один раз в сутки подкожно, ципрофлоксацин по 200 мг дважды в сутки, цефантрал (цефотаксим) по 1 г 2 раза в сутки, рибоксин (инозин) по 10 мг 3 раза в день внутривенно. Спустя двое суток состояние больного осложнилось кровотечением из ложа желчного пузыря (тромбоциты — 68 х 109/л, время свертывания цельной крови — 44 мин). Проведена релапаротомия. После операции больной находился в коме в течение недели с признаками прогрессирующей пневмонии и отека мозга. Смерть наступила спустя 15 сут после проведенной плановой операции. Из анамнеза известно, что 6 лет назад пациенту была произведена операция по поводу сложного порока сердца и в течение последних 6 лет он постоянно получал терапию антикоагулянтом непрямого действия — фенилином (фениндоин) по 0,03 2 раза в сутки.
В данном случае возникшее у больного кровотечение с последующим летальным исходом могло быть результатом того, что не было принято во внимание несколько факторов риска развития кровотечения:
- не учтен прием пациентом в течение длительного времени антикоагулянтного препарата длительного действия, способного вызывать кровотечение; на фоне терапии фенилином больному в послеоперационном периоде назначена терапия прямыми антикоагулянтами гепарином и фраксипарином;
- не учтено, что все цефалоспорины могут вызывать гипопрoтромбинемию за счет влияния на протромбиновое время и торможения синтеза витамина К, что может приводить к кровотечениям и кровоизлияниям. Именно с этим связаны рекомендации проводить определение протромбинового времени у больных, получающих препараты данной группы, и назначать витамин К для коррекции гипопротромбинемии. Пожилые и ослабленные пациенты, а также больные с дефицитом витамина К составляют особую группу риска;
- не учтено взаимодействие цефотаксима с гепарином. В результате одновременное применение нескольких препаратов, влияющих на свертывающую систему крови, привело к фатальному исходу.
Случай 3. Ребенку 2-месячного возраста назначен фуразолидон (по 1/4 таблетки — доза не указана — 3 раза в день) для лечения дисбактериоза, который, как отмечал педиатр, проявлялся жидким стулом (без патологических примесей). Через 5 дней от начала лечения препаратом у ребенка выявлены желтушность кожных покровов, повышение уровня ферментов печени.
Ребенок поступил в стационар для исключения врожденного гепатита. При УЗИ обнаружено увеличение печени (в динамике +1 см; +1,5 см; +2 см). Эхоструктура однородна. Показатели функции печени: в 2 раза повышение содержания АЛТ, диспротеинемия, билирубин — 25,1 мкмоль/л (за счет непрямого билирубина).
Из анамнеза известно, что в течение 1 мес после рождения у ребенка отмечалась желтушность кожных покровов, ему были назначены активированный уголь и сульфат магния перорально. Затем в связи с появлением жидкого стула участковый врач назначил фуразолидон для коррекции кишечных нарушений.
В результате отмены препарата и проведенного лечения липоевой кислотой, витамином Е, сорбитом, димедролом состояние ребенка нормализовалось, и показатели функции печени пришли к норме. Диагноз врожденного гепатита был отвергнут.
Анализ данного случая позволяет предположить, что поражение печени было вызвано фуразолидоном. В пользу лекарственного происхождения осложнения свидетельствовали улучшение состояния и регресс симптомов после отмены препарата. Известно, что фуразолидон является высокотоксичным препаратом, способным поражать многие органы, в том числе и печень. Обращает на себя внимание то, что препарат назначен для лечения дисбактериоза — заболевания, которого нег в перечне показаний к назначению фуразолидона.
У ребенка появился жидкий стул без патологических примесей. Нельзя исключить, что причиной его возникновения был сульфат магния, который обладает слабительными свойствами. Остается неясным, на каком основании поставлен диагноз «дисбактериоз» и почему для его коррекции выбран фуразолидон.
В данном случае не было учтено и то, что фуразолидон не рекомендуется применять у детей до 1 месяца из-за риска развития гемолитической анемии вследствие недостаточного развития ферментных систем у таких детей.
И хотя препарат был назначен ребенку двух месяцев, нельзя исключить наличия у него ферментной недостаточности, так как у больного отмечались признаки отягощенного анамнеза, что могло способствовать развитию данного осложнения.
Таким образом, результаты проведенного исследования свидетельствуютотом, что проблема НПР в результате ошибок врачей весьма актуальна для практического здравоохранения России. Примерно треть всех лекарственных осложнений можно считать ятрогенными, причем большинство из них является серьезными, требующими госпитализации или ее продления, приводящими к стойкой потере или снижению трудоспособности (инвалидности), представляющие угрозу для жизни и даже приведшие к смерти больных.
Если учесть тот факт, что сообщаемость о случаях возникновения НПРв нашей стране чрезвычайно мала и значительно уступает таковой в странах с развитой системой контроля безопасности лекарств (число сообщений на численность населения), то правомерно предположить, что мы имеем гораздо большее количество лекарственных осложнений, в том числе и связанных с ошибками врачей.
Основные направления в решении проблемы профилактики осложнений лекарственной терапии, связанных с врачебными ошибками
Анализ специальных исследований, посвященных вопросу изучения медицинских ошибок вообще и ошибок врачей в назначении лекарственных средств в частности, свидетельствует о том, что в их основе лежат недостатки системы подготовки и усовершенствования медицинских кадров в области фармакотерапии, несвоевременное и недостаточное предоставление медицинским и фармацевтическим работникам необходимой информации о возможных неблагоприятных побочных эффектах медикаментов, а также недостатки в организации и функционировании систем контроля безопасности лекарств [14, 15, 19].
Результаты проведенной нами работы позволяют предположить, что в основном те же причины определяют осложнения фармакотерапии и в нашей стране.
Для решения проблемы осложнений фармакотерапии вследствие врачебных ошибок нам представляется целесообразным предложить следующие три основные направления:
1. Совершенствование преподавания фармакологии и клинической фармакологии в медицинских институтах (академиях, университетах) и институтах (академиях) усовершенствования врачей. При этом необходимо не только совершенствование соответствующих программ, но и методических приемов обучения. Студент и врач должны не только получить определенные знания. но и научиться ориентироваться в огромном числе поступающих на фармацевтический рыноклекарственных препаратов с тем, чтобы уметь рационально выбрать и грамотно назначать лекарство конкре гному больному.
2. Предоставление медицинским и фармацевтическим работникам здравоохранения объективной независимой информации о возможных неблагоприятных реакциях на лекарственные средства, включая сведения о взаимодействии лекарств друг с другом и с биологически активными веществами.
3. Совершенствование системы контроля безопасности лекарств как на федеральном и региональном уровнях, так и непосредственно влечебно-профилактических учреждениях. При этом весьма важным является наряду с использованием метода спонтанных сообщений внедрение в практику таких современных методов выявления неблагоприятных побочных эффектов лекарственных средств, как активный мониторинг, анализ реестров и баз данных, содержащих сведения о заболеваемости и смертности, анализ зависимости осложнений фармакотерапии от потребления лекарств.
В заключение необходимо отметить, что в изучении ятрогенных осложнений лекарственной терапии и их профилактике ведущую роль должны играть медицинские и фармацевтические работники практического здравоохранения. Ни в коем случае нельзя «загонять» проблему ошибок при фармакотерапии вглубь и прятать ее.
Практика и отдельные исследования показали, что именно боязнь обвинения в некомпетентности и возможного наказания больше всего препятствуют активному участию в этой работе большинства специалистов [20]. В связи с этим на всех уровнях системы здравоохранения должна быть создана деловая доброжелательная атмосфера экспертизы сообщений об осложнениях лекарственной терапии с целью выявления наиболее типичных ошибок, причин их возникновения и разработки мер их предотвращения, а не с целью наказания за прошлые ошибки.
Участие врачей, медицинских сестер, провизоров и фармацевтов в этой работе является их гражданским и профессиональным долгом и в конечном итоге может спасти жизнь и сохранить здоровье тысячам людей. Не случайно в «Этическом кодексе врача», одобренном на II Пироговском съезде, сказано, что сообщение о побочных действиях лекарств является профессиональным долгом медицинского работника.
Abstract
The problem of adverse drug events is very actual problem I at present. Its prevalence causes deep concernment in practitioners and patients. The popularization of spontaneous messages method is the first attempt in this course. Besides that it is impossible to solve the problem of medical mistakes without medical society involvement. That is why this problem requires a big attention and the specialist’s employment. One of the main factors is the practitioner’s activity in the accounts of adverse drug effects and medical mistakes. Only such information might be the base of recommendations for medical workers and can prevent ialrogenic drug complications.
Литература:
1. Quality of Health Care in America Committee. The Institute of Medicine Report on Medical Errors: Misunderstanding Can Do Harm. Med. Gen. Med., September 19, 2000.
2. Seeger J.D., Kong S.X., Schumock G. T. Characteristics associated with ability to prevent adverse-drug reactions in hospitalized patients. Pharmacotherapy, 1998, Nov-Dec, 18(6), 1284-1289.
3. Johnson J.A., Bootman J.L. Drug-related morbidity and mortality. A cost-of-illness model // J. Arch. Intern. Med., 1995, Oct. 9; 155 (18), 1949-1956.
4. Imbs J.L., Pouyanne P., Haramburu F. et al. Jatrogenic medication: estimation of its prevalence in French public hospitals. Regional Centers ol Pharmacuvigiaincc. Therapie 1999; 54 (1), 21-27.
5. Muehlberger N., Schneeweis S., Hasford J. ADRs Monitoringt Pharmacoepidemiology and drug safety, 1997, 6, Suppl.3, 71-77.
6. Pirmohamed U., Breskenridge A.M., Kiteringham N.R. et al. Adverse drug reactions. BMJ, 1998, 316, 1295-1298.
7. UK Department of Health. An organization with a memory. 2000, December.
8. Moore N.D., Lecaintre D., Noblet C. et al. Frequency and cost of serious adverse drug reactions in a department of general medicine. Br. J. Clin. Pharmacol. 1998, 45 (3), 301-308.
9. Leape L., Brennan Т., Laird N. etal. The nature of adverse events in hospitalized patients: Results of the Harvard Medical Practice Study. New Engl. // J. Med., 1991, 324, 377-384.
10. Billings С. Incident reporting systems in medicine and experience with the aviation safety reporting systems. A Tale of Two Stories: (contrasting Views of Patient Safety. National Patient Safety Foundation, American Medical Association, Chicago Illinois, 1998.
11. Olsen P.M., Lorentzen H., Thomsen K., Fogtmann A. Medication errors in a pediatric department. Ugeskr. Laeger. 1997, Apr 14, 159 (16), 2392-2395.
12. Adverse Drug Events. Substantial problem but magnitude uncertain. US General Accounting Office. 2000, February, 1-12.
13. Wllson R., Runciman W., Gibberd R. et al. The quality in Australian health care study. Med. J. Aust., 1995, 163, 458-471.
14. Quality of Care Patient Safety. WHO, 2002, Resolution EB, 109, 16.
15. Thomas P., Lombardi D. Closing the Loop — Implementing Quality Improvement Processes and Advances in Technology to Decrease Medication Errors. FASHP.
16. Астахова A.B., Лепахин В.К. Проблемы безопасности лекарственных средств в России // Фармацевтический мир, 1997, №2, 10-12.
17. V Российский национальный конгресс «Человек и лекарство» // Безопасность лекарств. 1998, № 2, с. 14-15.
18. Истратов С.Ю., Брайцева Е.В., Вартанян И.Р. Взаимодействие лекарственных средств // Новая аптека, 2000, № 9, с. 34-38.
19. Vincent С., Knox E. Clinical risk modification, quality, and patient safety: interrelationships, problems, and future potential. Best. Pract. Benchmarking. Healthc. 1997, Nov-Dec, 2(6), 221-226.
20. Williams D., Kelly A., Feely J. Drug interactions avoided a useful indicator of good prescribing practice. Br. J. Clin. Pharmacol. 2000, Apr. 49(4), 369-372.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Ошибки при назначении лекарственных средств способствуют увеличению заболеваемости и смертности. По приблизительным оценкам эти ошибки обходятся системе здравоохранения США примерно в 177 миллиардов долларов (в зависимости от определения) в год. Ошибки при назначении лекарственных средств могут включать:
-
Неправильный выбор лекарственного средства, назначение его в неадекватной дозе, неверный режим дозирования и/или длительность курса терапии
-
Ошибочное прочтение рецепта сотрудником аптеки, в результате чего отпускается неправильный препарат либо его дозировка
-
Ошибочное прочтение упаковки сотрудником аптеки, в результате чего отпускается неправильный препарат либо его дозировка
-
Неверные указания пациенту
-
Неправильное введение препарата медицинским работником или пациентом
-
Неправильное хранение препарата сотрудником аптеки или пациентом, что приводит к снижению его активности
-
Использование лекарственного средства с истекшим сроком годности, что приводит к снижению его активности
-
Неправильный прием лекарственного средства пациентом
-
Неточная передача информации, указанной в рецепте, между различными поставщиками
Ошибки в назначении лекарственных средств весьма часты, особенно у определенных категорий пациентов. Этому риску особенно подвержены лица пожилого возраста, женщины детородного возраста и дети. Лекарственные взаимодействия особенно часто встречаются у пациентов, принимающих несколько препаратов. Для снижения риска необходимо знать все принимаемые пациентом препараты (включая назначенные другими врачами и отпускаемые без рецепта) и поддерживать их список актуальным. Пациентов следует поощрять составлять и обновлять список принимаемых ими на данный момент препаратов и дозировок и брать список с собой на каждый врачебный прием или при обращении в отделение неотложной помощи. Если есть какие-либо сомнения относительно препаратов, принимаемых пациентами, им нужно разъяснить необходимость принести все свои препараты на врачебный прием для пересмотра.
Назначения должны быть написаны максимально четко. Названия некоторых препаратов похожи, что может вызвать путаницу, если они будут написаны неразборчиво. Изменение некоторых традиционных сокращений, которые легко перепутать, также может способствовать уменьшению количества ошибок. Например, «qd» (1 раз в день) можно перепутать с «qid» (4 раза в день). Написание «1 раз/день» или «один раз в день» является предпочтительным. Рецепты, переданные в электронном виде или распечатанные на принтере, могут исключить проблемы с неразборчивым почерком или несоответствующими сокращениями. Тем не менее, электронные системы назначения лекарств, в которых используются поля для галочки или прокручиваемые списки, могут увеличить риск непреднамеренно ошибочного выбора лекарства или дозы.
Ошибки при назначении лекарственных средств возможны и в лечебных учреждениях. В частности, препарат может быть выдан не тому больному, не в то время, либо ошибочно назначен не тот способ его введения. Некоторые препараты должны вводиться внутривенно медленно; некоторые – нельзя вводить параллельно. При выявлении подобных ошибок необходимо немедленно информировать врача и получить консультацию у провизора. Электронные системы отпуска препаратов снижают вероятность таких ошибок.
Фармацевт должен хранить лекарственные препараты таким образом, что обеспечить их активность. Аптеки, продающие лекарства по почте, должны следовать регламенту, чтобы обеспечить надлежащую перевозку. Зачастую пациенты хранят препараты неправильно. Шкафчик в ванной комнате не является идеальным местом для хранения лекарственных препаратов из-за повышенной температуры и влажности. Если препараты хранятся неправильно, скорее всего их активность снизится задолго до указанной даты истечения срока годности.
На упаковке должно быть четко указано, следует ли хранить препарат в холодильнике или в прохладном месте, оберегая от воздействия высоких температур или солнечных лучей, либо соблюдая специальные условия хранения. С другой стороны, ненужные меры предосторожности снижают вероятность соблюдения предписанного режима терапии и приводят к ненужному расходу времени пациента. Например, инсулин в запечатанной упаковке должен храниться в холодильнике; однако открытый флакон можно хранить длительное время вне холодильника, в месте, исключающем воздействие чрезмерно высоких температур или прямых солнечных лучей.
Использование лекарственных средств с истекшим сроком годности довольно распространено. Просроченные препараты могут быть неэффективными, а некоторые из них (например, ацетилсалициловая кислота или тетрациклин) могут представлять опасность по истечении срока годности.
Ошибки при назначении лекарственных средств часто возникают из-за отсутствия у пациентов информации о том, как правильно принимать препарат. В результате они могут ошибочно принять не тот препарат, либо неправильную дозу препарата. Инструкции по дозировке каждого препарата, в том числе причины, по которым препарат был назначен, должны быть полностью объяснены пациентам и, по возможности, представлены в письменном виде. Им следует посоветовать обратится к фармацевтическому работнику за дополнительной консультацией по поводу приема прописанного лекарства. Упаковка должна быть удобной, но безопасной. Если у детей не будет доступа к препарату, и у пациентов могут возникнуть проблемы с открыванием контейнера, лекарства не следует предоставлять в контейнерах с защитой от детей.
Другой распространенной причиной ошибок является неточная передача информации, указанной в рецепте, при переводе пациента из одного учреждения в другое или передаче от одного врача другому (например, из больницы в реабилитационный центр, из дома престарелых в больницу или от врача-специалиста – медработнику, оказывающему первичную медицинскую помощь). Связь между разными поставщиками медицинских услуг, загруженными работой, как правило, требует активного усилия, и при переводе пациента изменения в схеме назначений являются распространенным явлением. Повышенное внимание к средствам связи может помочь уменьшить риск таких ошибок. Риск был сокращен с помощью различных программ формального согласования лекарств, таких как подготовка полного списка текущих лекарств каждый раз при переводе пациента из одного учреждения в другое.

Авторское право © 2023 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.