Вопрос: «Здравствуйте. Беременность 12 недель. Первый скрининг УЗИ: КТР – 54 мм, ТВП (толщина воротникового пространства) – 1 мм. Длина носовой кости – 2,4 мм. Венозное кровообращение не изменено». (Имеется в виду кровоток в венозном протоке и то, что реверсного кровотока нет — Гузов ИИ.) «Кровь на ХГЧ – 3,59». (То есть, если смотреть в МоМ, то это в 3,5 раза выше, чем в среднем по медианному значению — Гузов И.И.)
«PAPP-A 0,75 (То есть, несколько снижено). Комбинированный риск по синдрому Дауна (то есть, трисомия по 21-ой паре) – 1:244. Это очень серьезно? Какое еще обследование необходимо? Влияет ли прием медикаментов Лютеин, Метипред, на результат?»
На ваши вопросы отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель «Центра иммунологии и репродукции».
Сразу начну с конца. Прием медикаментов иногда может влиять на результат. Но Лютеин — это препарат, назначенный, скорее всего, врачом-окулистом. Наверное, в связи с тем, что есть какие-то проблемы с сетчаткой, возможно там есть какие-то трофические изменения. А Метипред назначил, наверное, врач акушер-гинеколог. Здесь нужно понимать, почему назначена такая терапия? Напрямую так сильно это не должно влиять на результаты анализа.
Заключение: комбинированный скрининг 1 к 244. Вы не написали, сколько Вам лет. Беременность 12 недель.
Я просто хочу показать, как мы анализируем и что в таких случаях назначаем.
Итак, вот этот копчико-теменной размер (КТР) – 54 мм. При расчете рисков он является главным для определения срока беременности с точностью до одного дня. Потому что овуляция может наступить чуть раньше, чуть позже. Но есть достаточно стабильный показатель, который в сроки 11-12 недель подвержен наименьшему разбросу колебаний. Потому что здесь в основном работают общие биологические процессы, а индивидуальные особенности, различия роста плода начинают проявляться на больших сроках. И тогда копчико-теменной размер является для расчета рисков главным показателем, по которому высчитывается срок беременности.
Если есть копчико-теменной размер, то риски считаются таким образом: берется срок беременности (средний для данного размера), и уже исходя из этого срока, который посчитан по КТР, считается срок беременности.
Могут ли здесь быть какие-то ошибки?
Иногда могут, потому что копчико-теменной размер – это размер ребеночка от темени до копчика. Соответственно, он может зависеть от степени сгибания позвоночника. Ребенок может немножко сжаться – и тогда он может немножко уменьшиться. Он может немножко загнуться – и тогда он будет чуть-чуть больше.
Но в целом, он является достаточно надежным показателем, по которому считается срок беременности. При расчете рисков, а это уже программа, по копчико-теменному размеру считается срок беременности. Дальше, уже в соотношении с этим сроком беременности рассчитываются все остальные показатели.
Эти цифры – 3,59; 0,75 – это значения, выраженные в МоМ. Это английская аббревиатура от multiple of median , которая переводится как «кратное медианы».
Что имеется в виду?
Допустим, мы посчитали срок беременности. Допустим, он составлял при сдаче анализа 11 недель 3 дня, или 11 недель 4 дня, или 12 недель. Это мы получаем по копчико-теменному размеру. Внутри программы имеются рассчитанные для каждой лаборатории цифры, характеризующие среднее медианное значение показателя для данного конкретного дня, вычисленное по копчико-теменному размеру.
Дальше мы сравниваем ту цифру, биохимическую, которая получена для средней цифры для данного дня беременности, и делаем поправку на ряд показателей. Это, прежде всего, вес беременной женщины. Расовая принадлежность имеет определенное значение. Имеет значение наличие определенных факторов, например, наступила ли беременность в результате ЭКО. Идут коэффициенты поправки в зависимости от того, есть ли сахарный диабет и так далее.
Есть ряд показателей, которые оператор вводит в систему, помещает в соответствующие «окошки» программы. В результате мы получаем МоМ. Для программы значения толщины воротникового пространства считаются тоже в МоМ. Обычно это не указывается: есть толщина воротникового пространства 1 мм – это толщина воротникового пространства переводится в МоМ, и дальше МоМы идут для математического расчета программой.
Длина носовой кости 2,4 мм. Это тоже может переводиться в МоМы, но некоторые программы просто учитывают «есть» или «нет», «+» или «-», есть носовая кость или нет. Здесь может и не быть.
Когда мы анализируем все эти вещи, мы начинаем анализировать с того, что показывает ультразвуковое исследование. Ультразвуковое исследование в Вашем случае хорошее.
Толщину воротникового пространства еще иногда называют «шейная складка». Воротниковое пространство – это зона задней поверхности шеи на данном сроке у внутриутробного ребеночка. Она не должна быть слишком толстой. Если есть утолщение этого воротникового пространства, то это говорит о том, что зона задней поверхности шеи ребенка может быть отечной. Это может повышать риски, которые рассчитываются по скринингу, связанному с синдромом Дауна. В Вашем случае это хорошее значение.
Носовая кость во многих случаях, когда имеется риск повышение риска синдрома Дауна, может быть или уменьшенной, или отсутствовать. В данном случае носовая кость имеется.
Венозный кровоток. Вы пишите: «Венозное кровообращение не изменено». Имеется в виду венозный проток. Это такой сосуд, имеющийся у внутриутробного плода, который (если немного примитизировать) гонит кровь от плаценты, от пуповины в сторону сердца плода.
Этот кровоток должен идти в одну сторону, то есть идти от пуповины в сторону сердца плода. Потому что ребенок через этот венозный проток получает, на самом деле, артериальную кровь, которая дальше разносится по всему организму. Сердечко плода на этом этапе очень-очень маленькое, поэтому, если имеется реверсный кровоток, то этот реверсный кровоток означает, что кровь пришла к сердцу и пошла обратно. Это может указывать на то, что есть проблемы с формирующимся клапанным аппаратом сердца внутриутробного плода. То есть, что есть повышение риска аномалии строения сердечно-сосудистой системы, в частности нарушения клапанного аппарата.
Ребенок еще очень-очень маленький, его размер всего лишь 54 мм, это маленький «мальчик с пальчик». Мы не можем увидеть, есть ли у него какое-то нарушение клапанного аппарата или нет, но наличие реверсного кровотока, свидетельствующего, что кровь пришла к сердцу и пошла обратно — может указывать на наличие нарушений в формировании клапанного аппарата сердца у плода.
Почему реверсный кровоток и утолщение воротникового пространства влияют на риск синдрома Дауна?
Это связано с тем, что вот эта трисомия по 21-ой паре (синдром Дауна) часто сопровождается наличием целого ряда аномалий в организме ребенка, и в очень большом проценте случаев имеются нарушения формирования сердца и сердечно-сосудистой системы у ребенка, то есть пороки сердца могут быть. И как раз пороки сердца могут нарушать кровоток в организме плода, и это будет сопровождаться расширением толщины воротникового пространства и наличием реверсного кровотока.
В дальнейшем всегда, если мы видим реверсный кровоток, мы контролируем после 15 недель беременности на хорошем аппарате УЗИ клапанный аппарат. Тогда уже совершенно четко видим: есть ли какие пороки или нет. Это то, что мы смотрим в скрининге первого триместра.
Эта оценка общего анатомического строения плода показывает, что у Вас малыш сформирован вполне адекватно, и ультразвуковых признаков того, что что-то идет не так, нет.
Чего не хватает в ультразвуковом исследовании? И что по современным стандартам должно включаться в ультразвуковое исследование первого триместра?
Обязательно нужно смотреть кровоток маточных артерий, потому что мы в этом скрининге смотрим не только нарушения, связанные с хромосомными аномалиями. Мы также смотрим риски, которые связаны с нарушением плацентарной функции. Поэтому, абсолютно безопасное для плода определение кровотока в маточных артериях на сегодняшний момент является, я считаю, обязательным компонентом в ультразвуковом скрининге первого триместра беременности.
Если идет нарушение, снижение маточного кровотока внутри артерий на этом сроке, мы можем выявить повышенные риски, связанные с целым рядом осложнений второй половины беременности, уже больших сроков. Это задержка внутриутробного роста плода, риск преэклампсии, риск антенатальной смерти плода, риск недонашивания на больших сроках.
Целый ряд этих рисков можно рассчитать, если внутрь этого скрининга мы включаем дополнительный показатель. То есть в ультразвуковой скрининг включается определение кровотока маточных артерий. Это очень значимый момент. Мы об этом говорили, но сейчас говорим в привязке к данному анализу, что нам нужно сделать.
Когда мы оцениваем биохимический риск, получаем ХГЧ 3,59. То есть, в данном случае ХГЧ в 3,6 раза выше, чем среднемедианный.
РАРP-А слегка снижен, 0,75, то есть 75% от условной медианны.
Если брать направленность всех этих показателей: повышение уровня ХГЧ, некоторое снижение уровня РАРP-А, то мы имеем ножницы, которые могут быть характерны по своему паттерну для повышенного риска трисомии по 21-ой паре. Но поскольку риск трисомии по 21-ой паре – это чисто алгебраическое или арифметическое исследование, то есть закладываются несколько МоМов: ТВП, наличие носовой кости, МоМ по ХГЧ и МоМ по РАРP-А. Соответственно, всё это вместе оценивается, и мы получаем совокупный риск – 1 к 244, как бы вам говорят, что всё хорошо, и ничего делать не нужно.
Скорее всего, так оно и есть. Потому что так считает программа. Она считает тупо, но эта программа принимает во внимание то, что есть совершенно нормальное неизмененное строение плода, но при этом теоретически возможно предположить, что может быть проблема, связанная с какой-то хромосомной аномалией, но нет пороков сердца.
И тогда это ультразвуковое исследование, касающееся нормального ТВП, нормального показателя носовой кости и нормального показателя кровообращения могут снизить порог тревоги, когда мы получаем вот эти цифры.
Часто врач женской консультации просто смотрит на заключение и говорит, что у вас всё хорошо, или у вас есть что-то . Я бы, конечно, при такого рода соотношении показателей просто порекомендовал бы как-то убрать этот «червячок сомнений» по поводу каких-либо проблем.
В такой ситуации, во-первых, я бы рекомендовал консультацию генетика, и мы Вам об этом написали. Также, я бы рекомендовал все же сдать, если есть такая возможность, кровь на НИПТ. Это как раз тот случай, когда НИПТ (неинвазивный пренатальный скрининг) помогает убрать последние «червячки сомнения»: вдруг там что-то, какие-то проблемы, касающиеся хромосомных аномалий.
При таком соотношении показателей, по моей оценке, вероятность каких-либо хромосомных аномалий, в частности трисомии по 21-ой паре, имеет достаточно низкий риск. Но этот риск больше, чем в среднем по популяции. Ваш индивидуальный риск 1 к 244, а риск по популяции может быть 1 к 500, 1 к 600. То есть, если этот индивидуальный риск больше, чем риск в среднем по популяции, если подходить к этому аналитически и смотреть, что лучше сделать, я в таком случае рекомендовал бы сдать кровь на НИПТ, и если по нему никаких проблем по 21-ой паре нет, то вопрос можно закрывать. Скорее всего, всё хорошо.
В любом случае, при таком соотношении показателей я бы рекомендовал сделать ультразвуковое исследование еще и в 16 недель беременности. Просто на всякий случай, для того чтобы убедиться в том, что там все правильно формируется.
Предположим, что всё будет хорошо (я почти уверен, что всё там будет хорошо по этим хромосомным показателям), с чем еще может быть связана более высокая, чем средняя по популяции, цифра ХГЧ?
Почему в 3,5 раза может быть выше уровень ХГЧ?
Очень часто причина абсолютно физиологическая. Возможно, это связано с тем, что так работают гены, обеспечивающие плацентацию, унаследованные ребенком от отца. Мы говорили в одной из наших предыдущих бесед, что иногда более высокие цифры ХГЧ просто характерны для некоторых мужчин. Поскольку ХГЧ и цифры, связанные с плацентацией, во многом контролируются генами, унаследованными ребенком от своего папы. Очень часто бывают более высокие цифры, связанные с тем, что ребенок получил такой ген, и не связано ни с хромосомными аномалиями, ни с какими другими проблемами.
Наша задача, задача акушера-гинеколога заключается в том, чтобы не пропустить проблему. Если есть какие-то показатели, которые могут характеризовать повышение риска проблем, лучше его проверить. Мы говорим, что это может быть абсолютно нормальным вариантом. Но если это может быть не связано с генетикой отца? Какие еще варианты?
Еще может быть ситуация, когда было 2 плодных яйца. Оно плодное яйцо остановилось в развитии, потому что там была какая-то проблема, второе плодное яйцо продолжает развиваться. «Исчезнувший близнец» может продолжать какое-то время давать свою повышенную цифру ХГЧ, а это может давать повышение этого МоМа. Такое возможно.
Нужно помнить, что ХГЧ – это хорионический гормон человека. При беременности он имеет свою определенную динамику. Получается, что на ранних сроках беременности он начинает вырабатываться буквально с первых дней беременности. Но в кровь матери начинает поступать после имплантации примерно после 7-9 дней беременности. По крайней мере, после 10 дней беременности мы уже небольшие положительные значения видим. Когда имплантация произошла, произошел контакт между организмом матери и организмом ребенка, плодик полностью погрузился в слизистую оболочку матки и послал сигнал в организм матери – ХГЧ.
Этот гормон останавливает менструацию, заставляет желтое тело (то есть структуру внутри яичника, образовавшуюся после овуляции), вырабатывать прогестерон. Первую неделю беременность развивается за счет того, что очень важный для нее гормон прогестерон, вырабатываемый желтым телом внутри яичника продолжает вырабатывать прогестерон, обеспечивая подготовку слизистой оболочки матки, обеспечивая нормальное развитие плода на ранних сроках беременности.
Поэтому, по мере того как развиваются первичные ворсинки плода, когда идет процесс имплантации, мы видим резкий и достаточно высокий рост уровня ХГЧ, происходящий в первые 8-10 недель беременности. Примерно в эти сроки он достигает очень высоких значений, обеспечивая при этом развитие беременности.
Одновременно у ребенка исчезает необходимость в ХГЧ, потому что по мере формирования плаценты, сама плацента начинает вырабатывать прогестерон.
Если брать концентрацию прогестерона, то примерно 7-8 недель беременности – это тот срок, когда желтое тело начинает «сдавать свои позиции» и вырабатывает меньше прогестерона, а сама плацента вырабатывает все больше прогестерона. После 11-12 недель беременности продукция желтого тела не имеет никакого значения. Плацента вырабатывает столько прогестерона, что бывают ситуации, когда нашли, допустим, какую-то опухоль на яичниках и их удаляют, а беременность продолжает развиваться нормально.
При ЭКО, когда используется донорская яйцеклетка, когда нет своих яйцеклеток, то есть полностью выключена работа яичника у женщины в связи с менопаузой или с ранней менопаузой, или в связи с удалением яичников, поддержка прогестероном идет примерно до 12-13, может, 14 недель. А дальше эта поддержка не нужна, потому что уже сам ребенок, вырабатывая прогестерон, полностью обеспечивает свои потребности.
И поэтому в эти сроки, когда вы делаете скрининг, ХГЧ не нужен. Он начинает падать. Если он держится у вас на более высоких цифрах, то в некоторых случаях это является признаком, «сигналом тревоги», что чего-то не хватает. Вот так ведет себя ХГЧ.
Когда мы обычно оцениваем цифры такого показателя, то говорим, что хорошо, что прогестерона много. А когда ХГЧ много, это часто «не здорово», потому что ребенок может подавать сигнал тревоги в организм матери тем, что он дает в организм матери более высокие цифры ХГЧ.
Я считаю, что для того, чтобы мы были полностью уверены в том, что все идет хорошо, лучше посмотреть дополнительно кровоток в маточных артериях. И посмотреть все-таки показатель, называемый плацентарным фактором роста (PLGF). И вот тогда этот скрининг будет законченным и полноценным. И мы не пропустим ситуацию, которая характерна для повышения риска проблем на больших сроках беременности, успеем вовремя назначить профилактику нарушения плацентарной функции. Обычно в таких случаях назначается низкодозированный аспирин.
Это – стандартная международная практика, о которой я рассказал. Поэтому, я бы пошел по этому пути. И для того, чтобы все-таки не гадать, когда риск трисомии по 21-ой паре выше, чем риск в среднем по популяции. Поскольку у нас есть сейчас такое мощное, значимое и гораздо более информативное в этом отношении исследование, как НИПТ , я рекомендовал бы сдать его на всякий случай. Для того, чтобы не нужно было постоянно думать о том, что такое было в первом триместре.
Я бы рекомендовал сделать вот эти вещи: посмотреть кровоток в маточных артериях, сделать анализ на плацентарный фактор роста, сдать анализ на НИПТ. Просто для того, чтобы полностью обезопасить Вас от риска всех проблем, и одновременно спрогнозировать плацентарную функцию, не пропустить каких-то вещей.
Вот эти 0,75 МоМ по PAPP-A. PAPP-A – это полностью плацентарный показатель, который во многом характеризует, насколько хорошо прошла плацентация. Он у Вас слегка снижен, но снижен не критично. Обычно, если снижение идет до 30%, то это укладывается в разброс обычных нормальных значений. Но все-таки «стрелка» отклонена в сторону снижения. Поэтому, я по PAPP-A не слишком много говорил сегодня и не концентрировал ваше внимание. Но, в общем-то, здесь этот момент на всякий случай тоже нужно помнить. Я за плацентарной функцией также организовал бы более тщательное наблюдение.
Я показал, как нужно, в принципе, анализировать этот скрининг. Вы не должны себя запугивать, не нужно рисовать страшных картин. Нужно просто провести эти 3 теста, чтобы понять уже точно, что касается риска трисомии по 21-ой паре.
Хотя, всё это очень неприятно, конечно, ожидать. Но лучше проверить и риск преэклампсии. Конечно, в таких случаях просто консультации врача акушера-гинеколога может быть недостаточно. Поэтому, я бы рекомендовал на всякий случай еще и консультацию генетика.
С 1996 года ведение беременности является одним из основных направлений работы ЦИР. За долгие годы нашей работы, в ЦИР вели свою беременности свыше 16000 пациентов. За развитием вашего малыша на протяжении всей беременности будет следить команда врачей-профессионалов. Мы предоставляем качественный сервис и с вниманием относимся к Вашим пожеланиям.
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу:
- Накануне УЗИ легкий ужин.
- В день исследования не есть 3 часа, можно пить простую воду.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ. Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
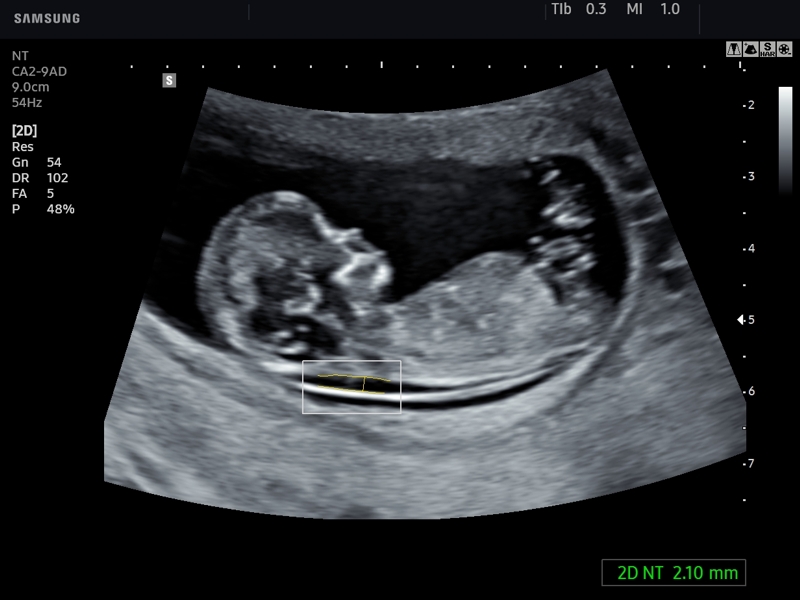
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок беременности | Толщина воротниковой зоны в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 0,8 | 1,6 | 2,4 | |
| 12 недель | 0,7 | 1,6 | 2,5 | |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
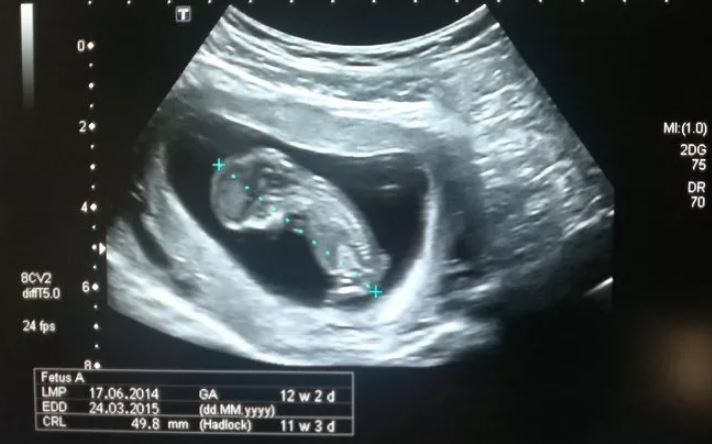
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок беременности | Копчико-теменной размер в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 34 | 42 | 50 | |
| 12 недель | 42 | 51 | 59 | |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
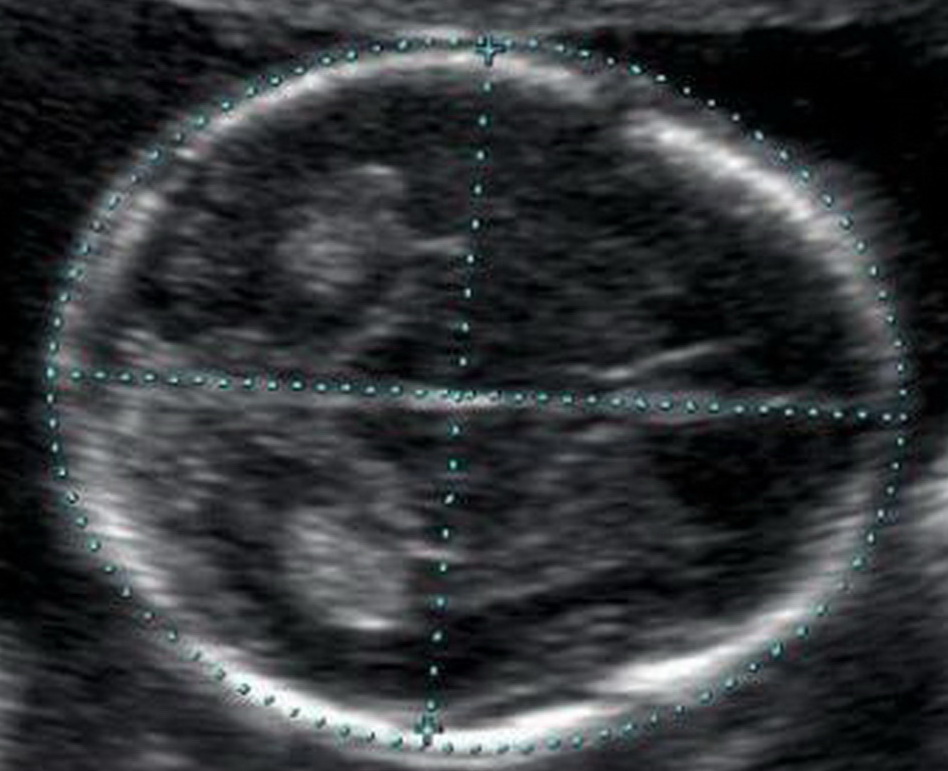
| Срок беременности | БПР, ЛЗР в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 13,19 | 17,21 | 21,23 | |
| 12 недель | 19,22 | 21,24 | 24,26 | |
| 13 недель | 20,26 | 24,29 | 28,32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок беременности | Носовая кость в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется | |
| 12 недель | 2 | 3,1 | 4,2 | |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок беременности | Частота сердечных сокращений в ударах за минуту | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 153 | 165 | 177 | |
| 12 недель | 150 | 162 | 174 | |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок беременности | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
| Отклонение | ХГЧ | PAPP-A |
| Выше нормы |
|
|
| Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Записаться на первый скрининг можно по телефону: +7 (831) 270-00-00.
В самом начале должны открыть правду — в медицине НИЧЕГО не бывает на 100%. Априори ни один метод диагностики и скрининга патологий плода не превышает точность 99.9999% Потому что медицина, генетика, биология, биоинформатика и прочие науки постоянно развиваются, всегда появляются новые теории и методы, что оставляет ученым всегда право на ошибку. В структуре хромосомной патологии человека 45% случаев относятся к анеуплоидиям половых хромосом, а 25% приходится на группу аутосомных трисомий, самыми частыми из которых являются трисомии по хромосомам 21, 18, 13 [1].
Клиническая картина хромосомных патологий:
- врожденные пороки развития,
- малые аномальные развития,
- умственная отсталость;
- неврологическая,
- психиатрическая,
- гематологическая патология,
- нарушения слуха,
- зрения.
Хромосомные аномалии одна из самых актуальных проблем здравоохранения, по данным ВОЗ:
- 0,8% всех новорождённых,
- 40% новорожденных с множественными пороками развития,
- 15% детей с умственной отсталостью,
- 7% случаев мертворождений,
- ХА причина 70% случаев инвалидности у детей,
- нет лечения социальная дезадаптация
По состоянию на 2021 год в России применяется несколько методов определения генетических патологий плода:
Ранний пренатальный скрининг
Инвазивная диагностика
Неинвазивное пренатальное тестирование
Ранний пренатальный скрининг
Или по другому комбинированный скрининг I триместра. В России широкое применение РПС по международному стандарту было инициировано Минздравсоцразвития России только в 2009 г. с поэтапным внедрением нового алгоритма диагностики хромосомных патологий плода в субъектах страны в период с 2010 по 2014 [1].
Данный вид диагностики был разработан фондом медицины плода (FMF) и подразумевает под собой проведение ультразвукового исследования и анализа сывороточных маркеров материнской крови (бетта-ХГЧ и PAPP-A). Расчет риска, с учетом индивидуальных особенностей беременной (возраст матери и срок беременности) происходит с помощью унифицированной программы “Astraia” (Астрайя).
Каждая беременная женщина, которая встает на учет знает, что данный вид скрининга предстоит ей в период с 11 до 14 недель. По результатам скрининга женщина может получить как низкий риск рождения ребенка с патологией, так и высокий (граница 1:100).
Какова же точность скрининга I триместра, который проводят каждой беременной женщине в России:
![Данные: Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019 [2]](https://msk.medicalgenomics.ru/assets/components/directresize/cache/dr_unnamed%20(2)_w400_h266.png)
Стоит отметить что 20% детей рожденных с синдромом Дауна (с трисомией 21) были рождены в группе низкого риска. [3]
Также сравнительный анализ показал, что комбинированный скрининг эффективнее исследования только биохимических или ультразвуковых маркеров (87% вместо 71%) [4].
Инвазивная пренатальная диагностика
Данный вид диагностики включает в себя процедуру забора разного вида биоматериала (в зависимости от срока беременности) из полости матки с помощью пункции под контролем УЗИ. Среди беременных процедуру часто называют “прокол”, длительность процедуры (подготовки и самой пункции) от 5 до 7 минут.
У инвазивной пренатальной диагностики есть свои ограничения и риски осложнений [5]:
- Самопроизвольное прерывание беременности (выкидыш): после амниоцентеза — 0,81%; после биопсии ворсин хориона – 2,18%
- Внутриутробное инфицирование 0,001%
- У носителей хронических вирусных гепатитов, ВИЧ-инфекции, при острых инфекционных процессах – риск высокий.
- Наличие абсолютных противопоказаний к процедуре: истмико-цервикальная недостаточность, угроза прерывания (наличие кровотечения)
- Избыток подкожно-жировой клетчатки, возможные технические трудности при проведении процедуры
- Беременной с резус-отрицательным фактором необходим контроль уровня антител перед процедурой, при их отсутствии — введение антирезусного иммуноглобулина после процедуры.
По данным FMF риски < 1% — 1: 100 Т.е. у каждой 100 женщины, после процедуры случился выкидыш.
Несмотря на ограничения, противопоказания и возможные риски инвазивная пренатальная диагностика является признанным методом в России. В случае выявления высокого риска хромосомных аномалий, пациентке рекомендуется проведение инвазивного обследования (плацентоцентез, амниоцентез, кордоцентез) [6].
Точность инвазивной диагностики свыше 99%.
Однако есть ограничение метода, связанное с редким явлением плацентарного мозаицизма: в 1-2% биопсии ворсин хориона (плацентозентезе) [5]. Это два или более клона клеток с разным хромосомным набором. Может быть ложный результат диагностики или выявление мозаицизма. При этом мозаицизм у плода выявляется в 30-40% случаев.
При амниоцентезе может быть ложный результат в случае тканевого мозаицизма у плода. В амниотической жидкости представлены не все клеточные линии плода: только клетки кожи, ЖКТ, мочевого пузыря и легких.
Неинвазивная пренатальная диагностика
Неинвазивный пренатальный тест (НИПТ) — это скрининговый метод. Сегодня в России проводят около 30-40 тысяч НИПТ в год, всего НИПТ сделали от 4 до 6 млн женщин (по состоянию на 2017 год) [1].
Само исследование представляет собой технологически сложный и затратный по времени процесс, включающий такие этапы как:
- взятие образца крови у пациента и получение плазмы,
- выделение ДНК и пробоподготовка,
- секвенирование,
- биоинформатические анализ,
- подготовка заключения.
Точность НИПТ
Во всех метаанализах сделан вывод, что НИПТ с помощью анализа внеклеточной ДНК плода в материнской плазме является высокоэффективным методом скрининга частых хромосомных аномалий — трисомии 21,18 и 13 [8-11] как при одноплодной беременности, так и для близнецов.
В связи с низким процентом ложноположительных результатов специфичность НИПТ в подавляющем большинстве публикаций была высокой и колебалась в пределах 98-99,9%.
Авторы исследований отмечают, что скрининг на трисомию 21 (синдром Дауна) с помощью анализа фетальной внеклеточной ДНК в материнской крови превосходит все другие традиционные методы скрининга с более высокой чувствительностью и более низким процентом ложноположительных результатов [8].
Доля ложноположительных результатов исследований по пяти хромосомам оценивается от 0,1 до 0,9% [7].
У данного метода тоже есть ограничения и противопоказания:
- Синдром исчезающего близнеца
- Хромосомные аномалии или хромосомный мозаицизм у матери
- Не проводится ранее 10-ти недель беременности
- Для беременностей двойней не проводится тест на анеуплоидии половых хромосом
- Не проводится для беременности тройней и большим количеством плодов
- Не предназначен и клинически не подтвержден для определения мозаицизма, частичной трисомии или транслокаций, а также для выявления хромосомной патологии по незаявленным хромосомам
- Опухоли у женщины на данный момент или в прошлом, трансплантация органов или костного мозга, стволовых клеток в прошлом (в этих случаях повышен риск ложного результата тест).
Получить консультацию специалиста
Хотите пройти тест НИПТ?
Оставьте заявку, мы постараемся вам помочь!
Список литературы:
- Современное значение неинвазивного пренатального исследования внеклеточной ДНК плода в крови матери и перспективы его применения в системе массового скрининга беременных в Российской Федерации © Е.А. Калашникова, А.С. Глотов , Е.Н. Андреева, И.Ю. Барков , Г.Ю. Бобровник, Е.В. Дубровина, Л.А. Жученко
- Анализ результатов раннего пренатального скрининга в Российской Федерации АУДИТ – 2019. Информационно-справочные материалы. Письмо МЗРФ № 15-4/2963-07 от 11.10.2019
- Жученко, Л. А., Голошубов, П. А., Андреева, Е. Н., Калашникова, Е. А., Юдина, Е. В., Ижевская, В. Л. (2014). Анализ результатов раннего пренатального скрининга, выполняющегося по национальному приоритетному проекту «Здоровье» в субъектах Российской Федерации. Результаты российского мультицентрового исследования «Аудит-2014». Медицинская генетика, 13(6), 3-54.
- S Kate Alldred, Yemisi Takwoingi, Boliang Guo, Mary Pennant, Jonathan J Deeks, James P Neilson, Zarko Alfirevic First trimester ultrasound tests alone or in combination with first trimester serum tests for Down’s syndrome screening
- Queenan, J. T. et al. (2010). Protocols for high-risk pregnancies: an evidence-based approach. John Wiley & Sons. – 661 p. R. AKOLEKAR, J. BETA, G. PICCIARELLI, C. OGILVIE and F. D’ANTONIO. Procedure-related risk of miscarriage following amniocentesisand chorionic villus sampling: a systematic review and meta-analysis. Ultrasound Obstet Gynecol 2015; 45: 16–26.
- Приказ Минздрава России от 20.10.2020 N 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» (Зарегистрировано в Минюсте России 12.11.2020 N 60869)
- Lui X. Mils. «Financing reforms of public health services in China: Lessons for other nations». Social Science and Medicine, 2002; 54:1691-1698. «Non-invasive prenatal testing for fetal aneuploidy: charting the course from clin- ical validity to clinical utility». Ultrasound Obstet Gynecol 2013; 41: 2-6.
- Gil MM, Quezada MS, Revello R, et al. Analysis of cell-free DNA in maternal blood in screening for fetal aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2015;45:249–266. doi: 10.1002/uog.14791
- Gil MM, Accurti V, Santacruz B, et al. Analysis of cell-free DNA in maternal blood in screening for aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50:302–314. doi: 10.1002/uog.17484
- Mackie FL, Hemming K, Allen S, et al. The accuracy of cellfree fetal DNA-based non-invasive prenatal testing in singleton pregnancies: a systematic review and bivariate meta-analysis. BJOG. 2017;124:32–46. doi: 10.1111/1471-0528.14050
- Taylor-Phillips S, Freeman K, Geppert J, et al. Accuracy of non-invasive prenatal testing using cell-free DNA for detection of Down, Edwards and Patau syndromes: a systematic review and meta-analysis. BMJ Open. 2016;6(1):e010002. doi: 10.1136/bmjopen-2015-010002
Главная » Статьи » Как часто ошибаются с полом ребенка на узи
Как часто ошибаются с полом ребенка на узи
Может ли УЗИ ошибиться с полом ребенка: человеческий фактор
Ультразвуковое исследование в течение всей беременности проводится каждой женщине по меньшей мере трижды. Эта манипуляция призвана выявить патологии развития плода и определить возможные отклонения. У каждой будущей мамы хоть раз, но возникало сомнение о том, может ли УЗИ ошибиться с полом. Ведь так или иначе, будущим родителям может больше хотеться родить мальчика или же девочку.
В чем причина ошибок?
Может ли УЗИ ошибиться в поле ребенка? Ответ на этот вопрос будет, скорее, положительным, нежели отрицательным. Но это не значит, что каждое ультразвуковое исследование выдает неверный результат. Показатели зависят от множества факторов. Почему УЗИ ошибается с полом ребенка? Часто ли нужно проводить исследования, чтобы полностью исключить ошибочный результат? Ответ на эти вопросы скрывается в причинах неправильных результатов. Рассмотрим их.
Ранняя диагностика
Примерно с десятой недели у детей вполне отчетливо определяется половой бугорок. В этот период девочку очень легко спутать с мальчиком. Половой бугорок – это зачатки будущих гениталий. По отношению к позвоночнику он образует определенный угол. Если таковой составляет более 30 градусов, то у вас, предположительно, родится мальчик. Половой бугорок, имеющий с осью тела угол менее 30 градусов, обещает появление девочки.
Очень часто будущие мамочки, желая установить пол ребенка, отправляются на диагностику рано. В первом триместре вероятность получения неправильного результата достаточно высока. Сразу следует отметить, что половые признаки у эмбриона начинают различаться примерно на 8 неделе беременности. Это значит, что раньше выяснить, какого пола будут ваши дети, нереально. Но и УЗИ, проведенное позднее, не может дать вам никаких гарантий.
В завершении первого триместра всем будущим мамам предстоит пройти скрининговое исследование. Если даже вы ранее не были на УЗИ, то в 11-13 недель уж точно попадете. На этом сроке можно предположить, какого пола будет ваш малыш. Но никто не застрахован от ошибки.
Устаревшая аппаратура
Ошибается УЗИ с полом будущего малыша еще и по той причине, что аппаратура, используемая для диагностики, устарела. Как показывает практика, многие аппараты УЗ-диагностики служат более 20 лет. Такие устройства могут выдать ошибочный результат. Другое дело новейшие модели. Они более совершенные и четкие. Такие устройства позволяют более точно оценить картину происходящего.
Зачастую на новые приборы бюджет попросту не выделяет средства. Поэтому государственные учреждения вынуждены проводить исследование с помощью того оборудования, которое они имеют. В частных учреждениях стоят более современные приборы. Но если вы хотите выбирать, то придется за это заплатить.
Человеческий фактор
«Может ли УЗИ ошибиться с полом?», — спросите вы врача и получите утвердительный ответ. В этой диагностике все предельно просто. Казалось бы, что доктор видит на мониторе, о том и говорит. Так можно ли перепутать мальчика с девочкой и наоборот? Ни одна будущая мама не застрахована от ошибки. Человеческий фактор играет немаловажную роль. Специалисту, помимо вас, в день приходится осматривать множество женщин. Усталость, невнимательность, спешка – вот, что может повлиять на результат исследования.
Особенности беременности
Практика показывает, что УЗИ ошибалось с полом ребенка при многоплодной беременности. В то же время, если вы ждете двойню, то это вовсе не является гарантом ошибки. Возможно, УЗИ покажет правильный результат. Но заблуждения в этих ситуациях встречаются часто. Почему?
Дело в том, что в утробе матери эмбрионы лежат близко друг к другу. Порой, доктору тяжело отличить, где чья ножка или ручка. Что уж говорить о гениталиях. Переплетение конечностей, две пуповины, тесное расположение – все это затрудняет определение пола. Смочь разобраться (где мальчик, а где девочка) может только опытный сонолог с помощью хорошей аппаратуры.
Диагностика на поздних сроках
Сможет ли УЗИ ошибиться с полом ребенка, если диагностика выполнена на поздних сроках? Да, такой исход вполне реален. Многие будущие мамочки ошибочно полагают, что в третьем триместре установить половую принадлежность крошки проще всего. Это не совсем верно. Ведь на позднем сроке малыш имеет внушительные размеры. Ему все труднее переворачиваться. Перед родами плод вовсе тесно зажат стенками матки. Если кроха лежит не той стороной или поджимает под себя ножки, то расшевелить его достаточно тяжело. Это затрудняет работу сонолога. Поэтому предположение о половой принадлежности малыша может оказаться неверным.
Статистика неправильных результатов
Насколько часто встречается ошибка ультразвуковой диагностики в определении пола ребенка? Ответить на этот вопрос количественным числительным или процентным соотношением невозможно. Ведь в течение беременности будущей маме проводят не одно и не два УЗИ. Если на первом исследовании произошла ошибка из-за маленького срока, то во время второго скрининга вероятность ее повторения стремится к нулю. Когда процедура ультразвукового сканирования выполняется устаревшим аппаратом, а проводит исследование уставший специалист, при этом у женщины многоплодная беременность – вероятность ошибки становится высокой. Но точно так она может быть и минимальной. Поэтому нельзя назвать конкретные цифры.
Мнения женщин
Если выслушать отзывы представительниц слабого пола, то можно выяснить следующее. Тем женщинам, которым все три раза во время УЗИ (а иногда и больше) называли пол ребенка, приходилось сталкиваться с ошибкой редко. Хоть одно из заключений, но оказывалось достоверным. Если будущей маме никак не удается узнать пол крохи во время двух скрининговых УЗИ (малыш лежит неудобно или пуповина перекрывает половые органы), то третье исследование может быть как верным, так и ошибочным. Большинство пациенток, готовящихся стать мамой, заявляют о правдивости УЗИ. Они говорят, что диагностика показывала верные результаты. Если мальчик или девочка подтверждены хотя бы дважды, то это почти гарантия того, что родится ребенок именно этого пола.
Существует ли достоверный метод определения половой принадлежности ребенка?
Далеко не всегда определение пола будущего малыша является праздным интересом. Иногда эта манипуляция нужна для исключения генетических заболеваний, передающихся по определенной линии (например, от мамы к дочке). Ультразвуковая диагностика хоть и является одним из достоверных способов определения отклонений, присутствие некоторых факторов может повлиять на ее результат. Что же делать в этом случае? Как подстраховать себя?
Существует масса методов, при помощи которых пары пытаются определить пол ребенка или запланировать его заранее. Японский календарь, китайская таблица, метод обновления крови, народные приметы – все это не является достоверным показателем. Скажем даже больше, что все подобные расчеты не признаются медициной. Ультразвуковая диагностика является куда более информативной. Если возникает затруднение, а несколько УЗИ показывают разные результаты, то можно установить пол будущего ребенка. Для этого используют инвазивные (требующие вмешательства) методы.
Биопсия хориона
Процедура представляет собой забор материалов с плаценты и их тщательное изучение. Такая манипуляция гарантирует достоверный диагноз. Поэтому если по данным биопсии ожидается девочку, а на УЗИ специалисты обнаруживают мальчика, то можно с уверенностью заявить, что УЗИ. Следует знать об опасностях данной манипуляции: инфицировании и угрозе прерывания беременности.
Амниоцентез
Эта манипуляция проводится во втором триместре. Она предполагает забор небольшого количества околоплодных вод путем прокола брюшной стенки длинной иглой. Результаты могут не только показать половую принадлежность ребенка. Таким же методом проводится исследование на наличие врожденных пороков. Несмотря на достоверность инвазивных методов, они назначаются достаточно редко. Из любопытства и по желанию женщины подобные манипуляции не проводятся.
Заключение
Ни одну беременность сейчас нельзя представить без такого обследования, как УЗИ. Манипуляция выявляет дефекты, патологии, угрозы и особенности. Каждая будущая мамочка с волнением и трепетом ожидает новой диагностики. Предположить пол будущего ребенка вполне возможно уже в 12–14 недель. Примерно в 30-40% случаев результат исследования подтверждается при дальнейших обследованиях. Однако многие врачи предпочитают не высказывать свои предположения, дабы не обнадеживать будущую мамочку. Если вы хотите избежать ошибки и максимально точно установить половую принадлежность эмбриона, то сделайте 3D-УЗИ во второй половине срока.
Ошибается ли УЗИ определяя пол ребенка?
УЗИ – это очень важное обследование, которое назначают женщинам при беременности. Для врачей он необходим, чтобы определять любые изменения в организме будущей матери и ребенка. Для беременных ультразвуковое исследование несет обычно 3 важные цели:
- Убедиться в здоровье будущего ребенка;
- Уточнить количество плодов;
- Определит пол малыша.
Для родителей вопрос о поле ребенка очень важен, особенно если это уже второй малыш. Многие семьи хотят, чтобы у них был и мальчик и девочка. Поэтому УЗИ они ждут с нетерпением, так как это единственный метод, который может определить пол долгожданного потомка.
Но остается один волнующий вопрос: «Может ли УЗИ ошибиться при определении пола малыша?» Может ли ультразвуковое исследование указать пол безошибочно? Опираясь на многолетнюю практику врачей, сказать можно одно: «Стопроцентной точности нет! Бывают ошибки даже на таком тщательном обследовании».
По утверждению самих медиков точность данного метода для определения пола правдива лишь на 90%. Оставшиеся 10% ошибочных прогнозов имеют свое логическое объяснение. Ошибки УЗИ при определении пола ребенка бывают не очень часто. Если говорить точнее, то ошибаются врачи, неправильно воспринимающие картинку монитора аппаратуры, а не ультразвуковое исследование.
Необходимость в прохождении УЗИ
Многие родители стремятся узнать половую принадлежность своего малыша еще до его появления на свет. Одними парами руководит простой интерес: «Кого ждать мальчика или девочку?» Другим же необходима информация обследования для того, чтобы убедиться в здоровье будущего малыша.
УЗИ необходимо для определения наличия/отсутствия у плода заболеваний, которые обычно передаются вместе с половыми хромосомами. Для врачей УЗИ предоставляет возможность диагностировать возможные наследственные заболевания (их насчитывается около 100). Особенностью таких заболеваний является тот факт, что оно проявляется лишь у мальчиков. Из-за обнаруженных мутаций вследствие хромосомного нарушения статистами фиксируется около 50% незапланированных абортов. Также его последствием является 7% от мертворождений.
Благодаря ультразвуковому исследованию определяют беременность двойней. При вынашивании двойни возрастает сложность при установлении половой принадлежности малышей. Им очень тесно в утробе матери, поэтому они прячут (непроизвольно) свои гениталии более тщательно, чем одиночные плоды.
Грубые пороки в развитии плода выявляют именно посредством данного обследования.
Определение пола на раннем сроке беременности
Многие родители желают узнать пол ребенка раньше, чем на 20-й неделе. Это вполне возможно даже на 12-13 неделе. Существует специальная техника определения половой принадлежности плода, которую описали врачи еще в 1999 году. Она заключается в интерпретации угла наклона, образовавшегося уже полового бугорка. Данный метод может использоваться врачами начиная с 12-й недели. Достоверность расчетов равна 85-90%, а с 13-й недели – 95%.
Учитывая многолетний опыт врачей, таким методом беременным предоставляются верные расчеты половой принадлежности их ребенка с точностью до 95%. Ошибиться врач может при неправильной интерпретации угла наклона. В случае если существует риск ошибки, врач предпочитает не сообщать сомнительную информацию будущей матери.
Чтобы избежать ошибки УЗИ при определении пола ребенка, предпочтительно проводить ультразвуковое исследование на 20-й неделе (не раньше). Именно с этого срока гениталии уже полностью сформированы и, если малыш не спрячет «достоинство» между ножками, врач определит точно его половую принадлежность.
Не очень часто, но все-таки бывают ошибочные определения половой принадлежности детей к мужскому роду из-за принятия пуповинной петли, а также пальцев рук ребенка за половой член. Отеки половых губ девочки также путают с мошонкой.
Причины ошибок ультразвукового исследования
Ошибочное определение пола на УЗИ обычно зависит от таких факторов:
- Небольшой срок беременности. Беременная, собираясь на первое обследование желает узнать пол ребенка, но врачи назначают ультразвуковое исследование на этом сроке совершенно по другой причине. Первое УЗИ, которое врач назначает в первом триместре не может точно установит половую принадлежность будущего малыша. Плод на 11-14 неделе еще очень маленький. Несмотря на то, что гениталии ребенка уже сформированы к этому сроку, они имеют незначительные отличия. Специалист, выполняющий обследование, не может сказать будущей матери точный пол ребенка. Ошибиться на таком сроке очень легко. Потому что у такого маленького плода даже остальные его органы сложно рассмотреть.
- Последние недели беременности. Дождавшись последних сроков и собираясь на последнее плановое УЗИ молодые родители уверенны, что доктор уже точно скажет им пол их ребенка. Но увы, даже в этот период бывает очень сложно определить половую принадлежность. Гениталии малыша уже полностью сформированы. Теперь фактором, влияющим на точность обследования, выступает большой размер плода. Из-за значительной величины, ребенку приходится максимально компактно располагаться в животе. Очень часто он неумышленно прячет гениталии, поэтому сказать кто будет: мальчик или девочка врачи не могут.
- Третьим фактором являются люди (врачи). Аппаратура, при помощи которой выполняется обследование беременной, дает стопроцентно достоверную информацию. Метод УЗИ максимально эффективный для определения пола ребенка. Благодаря этому своеобразному рентгену на экране воспроизводятся все изменения, происходящие в животе будущей матери. Ошибаться при обследовании может только врач, а не датчик, передающий информацию на монитор. Обычно ошибаются узисты без наличия практики. Также врач может ошибиться при работе на новом для него аппарате. Если же у доктора богатая практика с беременными женщинами и на одном аппарате, тогда ошибок не должно быть.
- Изредка причиной ошибки может быть качество техники, используемой для обследования. Старая аппаратура может быть изношенной и показывать результат исследования не совсем точно. Современная УЗИ-аппаратура обладает более широкими возможностями и высоким качеством.
На каком сроке можно определить пол
Первое ультразвуковое исследование вряд ли удовлетворит интерес беременной женщины о поле ребенка. Это объясняется очень незначительными размерами плода в этот период. Более достоверную информацию можно получить на втором плановом обследовании.
С 21 недели опытный специалист может со стопроцентной точностью определить половую принадлежность плода. На этом сроке гениталии ребенка полностью сформированы и четко просматриваются при удобном расположении малыша.
На раннем сроке беременности только квалифицированный специалист способен точно определить половую принадлежность ребенка. Точность результата будет зависеть от врача, а также от качества используемой аппаратуры.
Бывают случаи когда пол ребенка не удается установить до момента рождения. Причиной часто выступает неудобное положение плода в утробе.
Похожие статьи
Бывают ли ошибки с полом ребенка на УЗИ
Рождение долгожданного ребенка – это один из наиболее желанных моментов в жизни каждой семьи. Данному факту уделяется повышенное внимание, так как этот маленький человек станет продолжателем семейного рода. Именно по этой причине родители пытаются узнать максимальное количество информации о наследнике задолго до его рождения. Одним из самых интересующих ответов является пол ребенка.
На сегодняшний день одним из наиболее популярных медицинских способов определить пол плода является проведение УЗИ. Он не оказывает никакого отрицательного влияния и обладает относительно высокой точностью. Естественное беспокойство касается того, может ли УЗИ-исследование ошибиться с полом будущего ребенка. Ответ – да, УЗИ может быть ошибочным, однако не стоит волноваться по этому поводу.
Как часто УЗИ ошибается с полом ребенка и почему
Сегодня медицинские организации и учреждения ведут тщательную статистику всех событий в рамках диагностических и лечебных процедур. В связи с этим удается рассчитать даже вероятность ошибки в определении пола плода при УЗИ.
Обычно данная цифра варьируется в пределах 5-15 процентов, в зависимости от различных факторов. Существует несколько основных причин, из-за которых и случаются неприятные оплошности.
Среди самых популярных источников недостоверных сведений стоит отдельно выделить:
- слабую разрешающую способность аппарата УЗИ;
- низкую квалификацию врача УЗИ-диагностики;
- неудачное положение плода;
- анатомические особенности матери и плода при беременности и прочие факторы.
К сожалению, практически никто не застрахован от неприятной ошибки, однако стоит понимать, что УЗИ при беременности проводится не только с целью определения пола, но и диагностики развития внутриутробных заболеваний. Если сканирование выполняет опытный сонолог, то точность исследования достигает 95%, что является убедительным значением.
Причины
Стоит понимать, что ошибки УЗИ являются непреднамеренными, поэтому не стоит обвинять в неточности самого врача. Порой на более поздних сроках беременности удается рассмотреть ошибку и уведомить родителей об этом. Бывает, что даже на втором или третьем УЗИ не получается определиться с полом плода. Если врач решится прикрепить изображение к истории беременности, то будет шанс сравнить результаты исследований.
Чтобы максимально обезопасить себя, то рекомендуется обращаться за консультацией к нескольким медицинским специалистам. Сегодня все чаще родители наблюдаются у разных врачей, чтобы узнавать наиболее объективную информацию.
УЗИ относится к неинвазивным исследованиям, и вред плоду не наносится. В связи с этим можно без каких-либо опасений выполнять эту процедуру, чтобы оперировать актуальными данными. В таком случае ошибка определения пола детей сможет быть выявлена раньше.
Малый срок беременности
Обычно определение срока беременности является достаточно проблематичным, так как обычно женщина не может сообщить точное время оплодотворения. В медицинской практике используются усредненные значения и схемы просчета приблизительной даты, однако порой ошибка УЗИ может составлять вплоть до четырех недель.
На малых сроках беременности плод еще не обладает видимыми гендерными признаками, поэтому определить его пол весьма затруднительно. Анатомические различия обычно появляются на 20-21 неделях, однако развитие может ускоряться или замедляться.
Если не хочется получить неверную информацию, то не стоит обращаться за консультацией раньше положенного срока. Ошибка при УЗИ – вот итог подобного решения.
Опыт диагноста
Нередко ошибка на УЗИ возникает, если врач не имеет соответствующей квалификации или опыта. К сожалению, такие ситуации возникают все чаще, так как огромное число медиков прочих специальностей переквалифицируются на диагноста без должной подготовки.
Возраст врача не всегда является коррелирующим фактором. Порой молодые специалисты имеют гораздо больше опыта, чем их возрастные коллеги. Единственно правильным решением является сбор информации и отзывов о враче прежде, чем попасть к нему на прием.
Опыт диагноста играет гораздо более важную роль, чем может показаться на первый взгляд. Основная проблема заключается в том, что неопытный врач может пропустить серьезную патологию, которая чревата для ребенка инвалидностью. Именно по этой причине следует особенно тщательно относиться к вопросам выбора специалистов.
Некачественная или устаревшая аппаратура
Сегодня медицинские аппаратура и инструменты обновляются и улучшаются с огромной скоростью. То, что было актуально несколько лет или даже месяцев назад, сегодня уже не обладает достаточной диагностической ценностью.
К сожалению, в России и прочих странах СНГ все еще используется устаревшая аппаратура, которая отстает от мировых разработок на несколько поколений, что и увеличивает ошибки определения пола методом ультразвукового исследования. Все это связано с недостаточным финансированием, а также отсутствием квалифицированных кадров.
В сфере коммерческого здравоохранения ситуация лишь немногим лучше. Новые аппараты – чрезвычайно дороги, поэтому клиники предпочитают приобретать бывшее в употреблении оборудование у иностранных медицинских учреждений. Тем не менее, даже они во много раз лучше, чем те, что имеются в государственных учреждениях, однако и на них бывают ошибки в определении пола.
Расположение плода
Одной из основных причин, из-за которых при исследовании можно перепутать девочку с мальчиком, является неудачное положение плода. При головном предлежании половые органы, по которым определяют пол младенца на УЗИ, отлично визуализируются, так как они ничем не прикрыты. При тазовом или любом другом предлежании интересующая зона может быть закрыта:
- конечностями;
- пуповиной;
- внутренними органами матери.
В таком случае возможными решениями являются использование альтернативных методов определения пола ребенка или выполнение повторного УЗИ через несколько недель. Возможно, положение плода изменится, что позволит повысить точность исследования, однако даже на двадцатой неделе ошибки УЗИ не исключены.
Поздний срок и анатомические особенности
Казалось бы, на более поздних сроках (после 21-й недели) все органы ребенка, в том числе гениталии, увеличиваются, поэтому рассмотреть их достаточно просто. Тем не менее, проблема аналогична той, что была описана выше, – неудачное расположение плода. Он может сгруппироваться, отвернуться в обратную от датчика сторону, наконец, просто прикрыть половые органы другими частями тела. Вероятность ошибки существует даже на таком большом сроке.
Статистика неправильных результатов
Стоит понимать, что единой мировой статистики сегодня не имеется, так как ситуация различается не только в странах, но даже в регионах одной страны. Так, например, на территории Российской Федерации в некоторых областях ошибочная вероятность определения пола ребенка на УЗИ составляет практически 20%. Подобная ситуация зафиксирована в восточных и северных регионах, так как там наблюдаются серьезные трудности с финансированием и опытными кадрами. В то же время на территории Московской области вероятность ошибки не превышает трех процентов, однако УЗИ (и проводящий его врач) может ошибиться при определении пола ребенка всегда.
Другие методы определения половой принадлежности ребенка
Современная медицина активно пользуется достижениями генетики, так как с ее помощью можно узнать абсолютно все о человеке. Именно по этой причине при наличии каких-либо подозрений на проблемы со здоровьем используют такие технологии.
У взрослого человека взятие биологического материала для генетического исследования не представляет труда, однако при беременности возникают некоторые проблемы. Плод надежно защищен от внешней среды, поэтому для взятия образца ткани необходимо выполнять инвазивные процедуры. Это может угрожать:
- здоровью матери;
- нормальному развитию плода;
- развитию и функционированию плодных оболочек.
Чаще всего такие методы нужны для выявления врожденных генетических патологий плода, однако с их помощью можно также без труда определить пол ребенка.
Биопсия хориона
Биопсия хориона представляет собой процедуру, во время которой с помощью тончайшей иглы прокалывают оболочку плода и забирают образец клеток хориона. Его генетический материал аналогичен тканям зародыша, поэтому можно гарантировать высокую точность результатов.
Прокол выполняется под контролем УЗИ в реальном времени, что позволяет полностью исключить вероятность повреждения плода. При правильном выполнении процедуры шанс развития осложнений исчисляется долями процентов, однако биопсию хориона выполняют лишь по строгим медицинским показаниям, очень редко – в рамках первого планового скрининга.
Не следует выполнять данную процедуру лишь для того, чтобы узнать пол будущего ребенка, так как последствия при неправильно выполненной процедуре могут быть фатальными.
Амниоцентез
Амниоцентез является более простым и быстрым аналогом биопсии хориона. При данной процедуре производится забор образца околоплодных вод, а не оболочек. Такая процедура характеризуется меньшей травматичностью, так как отпадает необходимость прокола матки матери и прохождения иглы около эмбриона.
Все генетические исследования проводятся в специальных лабораториях, а готовый результат можно получить в течение нескольких рабочих дней.
УЗИ – это современный актуальный метод обследования беременных и плода, однако всегда остается вероятность ошибки даже на УЗИ на 20-й неделе.
Почему врач на УЗИ ошибается с полом ребенка? По каким причинам результат может быть не точным?
Главная » УЗИ при беременности »
УЗИ обследование при беременности является обязательной процедурой, которая проводится планово в каждом триместре и соответствует своему сроку. Исследование при помощи ультразвука помогает определить патологии и правильное развитие плода на разных стадиях беременности. Большинство мамочек волнует вопрос, а можно ли определить пол ребенка раньше положенного срока и может ли УЗИ ошибиться при определении. Стоит сказать, что на результативность обследования могут повлиять различные факторы. УЗИ является безопасным и безвредным, полностью отсутствуют рентгеновские лучи. Также такой метод обследование абсолютно не инвазивен.
С какой недели можно определить пол малыша?

Конечно, стоит понимать, что на этом сроке определяет аппаратура пол ребенку, но кто у вас будет, природой определяется намного раньше – еще на стадии слияния двух клеток. Что касается формирования половых признаков, то этот процесс начинается уже с 8 недели беременности. Бывают случаи, когда пол ребенка определяли уже на 12 недели, но не стоит сразу радоваться, так как этот результат будет достоверен лишь на 50%. Но также существует и вероятность ошибки даже на третьем плановом обследовании. Не редко бывает так, что ждали мальчика, а родилась девочка.
Стоит сказать, что кто бы там ни был в животе – мальчик или девочка, его необходимо любить, независимо какого пола будет малыш.
По каким причинам может быть результат не точным?
При УЗИ во время беременности при определении пола могут быть допущены ошибки в таких случаях, как:
- Преждевременное исследование. Исследование, проведенное в 11-13 недель, может только показать на 30% кто будет и обнадежить при этом будущих родителей. Стоит понимать, что на этом сроке в первую очередь необходимо определить патологии развития плода, а пол оставить для планового обследования во втором триместре.
- Поздние сроки беременности. Это объясняется тем, что малышу уже тесно в матке, и он может просто скрыть свою половую принадлежность.
- Многоплодная беременность. В данной ситуации можно легко ошибиться с полом ребенка, так как один малыш может прикрывать другого.
- Различные факторы. На определение пола также может повлиять квалифицированность специалиста или беспокойство малыша. Также ошибка может быть допущена, если при исследовании использовалась устаревшая аппаратура.
Также беременным необходимо знать, что на определение пола малыша при ультразвуковом обследовании может повлиять и околоплодные воды, и расположение плода и пуповины, и стенки живота мамы.
Как еще можно определить пол ребенка?
Определить пол малыша можно не только при помощи ультразвука, но и другими методами:
- Инвазивным. Данный метод гарантирует 100% результат. Считается опасным, так как во время проведения процедуры могут быть занесены инфекции. Также биопсия может спровоцировать выкидыш. Используется в редких случаях, только при серьезных отклонениях в развитии малыша и по назначению специалиста.
- Методом расчета. Данные метода не всегда дают 100% результата, но многие доверяют данной методике больше, нежели УЗИ. Используются такие расчетные методы:
- По дате овуляции и дате полового акта.
- По сочетанию крови.
- По «обновлению» крови.
- По сердцебиению плода.
- По округлости живота.
- По красоте мамы во время беременности.
- По шевелению плода.
Беременная конечно, вправе решать, какому методу больше доверять, но стоит понимать, что современная медицина уже настолько развита, что лучше отдавать предпочтение ей, нежели экспериментировать над собой. Также, если ваш малыш не хочет показывать свой пол, не стоит расстраиваться, так как это ничего страшного, это будет еще большим сюрпризом после рождения.
Похожие записи:
Смотрите также
УЗИ плода на выявление генетических патологий — это выявление трисомий (дополнительной третьей хромосомы в генетическом наборе плода), приводящих к рождению малыша с серьёзными наследственными заболеваниями и физическими уродствами. Обнаружить пороки плода на УЗИ можно уже на первых этапах развития беременности.
Консультация врача по результатам анализов или УЗИ — 500 руб. (по желанию пациента)
Зачем нужно делать УЗИ для выявления пороков развития плода
На 1000 новорождённых приходится 5-7 младенцев с аномалиями половых (наследственных) или соматических (ненаследственных) клеток. Чаще всего эмбрион с хромосомным нарушением погибает на начальных сроках беременности, когда у женщины возникает выкидыш. С помощью УЗИ можно увидеть различные аномалии и патологии, поэтому ультразвуковое исследование на выявление пороков развития обязательно для каждой беременной женщины.
Когда и почему возникают генетические патологии плода: риски по возрастам
Аномалии развития плода закладываются уже в момент оплодотворения сперматозоидом яйцеклетки. Например, такая патология, как триплоидия (наличие трех хромосомом в ряду цепочки, а не двух, как положено), возникает в случае проникновения в яйцеклетку двух сперматозоидов, каждый из которых оставляет по одной хромосоме. Естественно, с таким набором живой организм не может выжить, поэтому на определённом этапе происходит выкидыш или замершая беременность.
Самопроизвольные выкидыши случаются в 50% аномальных оплодотворений. Так природа защищает человечество от полного вырождения.
В целом хромосомные патологии разделяются на 4 группы:
- Гаметопатия. Патология имеется ещё до зачатия в самом сперматозоиде или яйцеклетке, т.е. это генетическое заболевание — врожденная патология.
- Бластопатия. Аномалии возникают в первую неделю развития зиготы.
- Эмбриопатия. Повреждения эмбрион получает в период от 14 до 75 дней после зачатия.
- Фетопатия. Заключается в формировании патологии развития плода начиная с 75 дня после оплодотворения.
Никто не застрахован от рождения малыша с генетическими отклонениями. Если раньше к группе риска относили матерей старше 35 лет, диабетиков, женщин, имеющих хронические заболевания (почечная недостаточность, проблемы с щитовидкой), то в наши дни больные дети рождаются у молодых матерей в возрасте от 20 до 30 лет.
Данные статистики наводит на мрачные мысли. Так, риск рождения малыша с хромосомными аномалиями у 20-летних женщин составляет 1:1667, а у 35-летних уже 1:192. А на деле это означает, что в 99,5% случаев ребёнок у тридцатипятилетней матери родится здоровым.
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
Нельзя говорить, что УЗИ показывает 100% всех отклонений, но с большой долей вероятности женщина будет знать о состоянии здоровья своего будущего малыша. За всю беременность женщина проходит минимум три УЗИ исследования: в 1, 2 и 3 семестрах. Их называют скрининговые УЗИ.
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия — УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Также в 3 семестре обязательно делают фетометрию плода — измерение размеров с целью выявления аномалий развития.
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
Допплерометрия — это необычное УЗИ исследование, которое оценивает кровоток плода. Разница между посылаемым и отражаемым сигналом указывает на норму или патологию цепочки «плод-плацента-мать».
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над «i», есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.
Как выглядит УЗИ общих патологий плода: фото и расшифровка результатов УЗИ
Генетические патологии бывают как специфические (синдром Дауна, опухоль Вильмса), так и общие, когда внутренний орган развивается неправильно. Для выявления общих аномалий существует анатомическое исследование плода. Оно проводится на 2 семестре начиная с 20 недели беременности. В этот период можно увидеть личико малыша и определить его пол.
При анатомическом УЗИ все органы плода выводятся на экран в разрезе, и на снимке кости будут иметь белый цвет, а мягкие ткани различные оттенки серого. Специалисту хорошо видно строение головного мозга, он также в состоянии увидеть аномалии в развитии. Становится заметной расщепление верхнего нёба, именуемая заячьей губой.
Продольная и поперечная проекция позвоночника подтверждает или опровергает правильное расположение костей, можно убедиться в целостности брюшной стенки. Отсутствие патологий сердца подтверждают одинаковые размеры предсердий и желудочков. О нормальной работе желудка говорит его наполненность околоплодными водами. Почки должны располагаться на своём месте, а моча из них свободно поступать в мочевой пузырь. Врач чётко видит конечности плода, кроме пальчиков ног.
Генетические патологии плода: как они выглядят на УЗИ и прогноз патологии
|
Патология |
Как и когда выявляют |
В чём суть патологии |
Характерные черты |
Психическое и интеллектуальное развитие |
Синдром Дауна |
Проводится биопсия хориона, увеличенное воротниковое пространство у плода, недоразвитость костей носа, увеличенный мочевой пузырь, тахикардия у плода |
Хромосомы 21-й пары вместо положенных 2 представлены 3 в цепочке |
Раскосый монголоидный разрез глаз независимо от расы ребёнка, неразвитая переносица, неглубоко посаженные глаза, полукруглое плоское ухо, укороченный череп, плоский затылок, укороченный нос |
Задержка интеллектуального развития, маленький словарный запас, отсутствует абстрактное мышление, нет концентрации внимания, гиперактивность |
|
ПРОГНОЗ |
Доживают до 60 лет, в редкий случаях при условии постоянных занятий с ребёнком возможна его социализация. Такой ребёнок нуждается в постоянном присмотре | |||
Синдром Патау |
Маленькая голова на 12 неделе на УЗИ, несимметричные полушарии, лишние пальцы |
В 13-й хромосоме присутствует трисомия |
Дети рождаются с микроцефалией (неразвитость головного мозга), низкий лоб, скошенные глазные щели, расщелины губы и нёба, помутнение роговицы, дефекты сердца, увеличены почки, аномальные половые органы |
Глубокая умственная отсталость, отсутствие мышления и речи |
|
ПРОГНОЗ |
95% детей с синдромом Патау умирает до года, остальные редко доживают до 3-5 лет | |||
Синдром Эдвардса |
Биопсия хориона, внутриутробное взятие крови из пуповины, на УЗИ видна микроцефалия |
В 18-й хромосом есть трисомия |
Рождаются в основном девочки (3/4), а плод мужского пола погибает ещё в утробе. Низкий скошенный лоб, маленький рот, недоразвитость глазного яблока, расщелины верхней губы и нёба, узкий слуховой проход, врождённые вывихи, косолапость, тяжёлые аномалии сердца и ЖКТ, недоразвитость мозга |
Дети страдают олигофренией (органическим поражением головного мозга), умственной отсталостью, имбецильностью (средней умственной отсталостью), идиотией (отсутствием речи и умственной деятельности) |
|
ПРОГНОЗ |
В течение первого года жизни умирает 90% больных детей, до 10 лет — менее 1% | |||
Синдром Шерешевского-Тёрнера |
Рентген костных структур плода, МРТ миокарда |
Аномалия, встречающаяся в Х-хромосоме |
Встречается чаще у девочек. Укороченная шея со складками, отёчны кисти и ступни, тугоухость. Отвисшая нижняя губа, низкая линия роста волос, недоразвитая нижняя челюсть. Рост во взрослом возрасте не превышает 145 см. Дисплазия суставов. Аномальное развитие зубов. Половой инфантилизм (нет фолликул в яичниках), недоразвитость молочных желез |
Страдает речь, внимание. Интеллектуальные способности не нарушены |
|
ПРОГНОЗ |
Лечение проводится анаболическими стероидами, девушкам с 14 лет назначаютженские гормональные препараты. Внекоторых случаях удаётся победить недуг, и женщина может забеременеть методом ЭКО. Большинство больных остаются бесплодными | |||
Полисомия по Х-хромосоме |
Скрининг на 12 неделе беременности, биопсия хориона, анализ амниотической жидкости. Настораживает увеличение воротниковой зоны |
Вместо двух Х-хромосом встречается три и более |
Встречается у девочек и редко у мальчиков. Характерен половой инфантилизм (не развиваются вторичные половые признаки), высокий рост, искривление позвоночника, гиперпигментация кожи |
Антисоциальное поведение, агрессия, умственная отсталость у мужчин. |
|
ПРОГНОЗ |
При постоянных занятиях с педагогамии вовлечении в трудовую деятельность возможна социализация ребёнка | |||
Полисомия по Y-хромосоме |
Вместо ХY-хромосом есть лишняя Y-хромосома |
Встречается у мальчиков. Вырастают высокого роста от 186 см, тяжёлая массивная нижняя челюсть, выпуклые надбровные дуги, узкие плечи, широкий таз, сутулость, жир на животе |
Умственная отсталость, агрессия, эмоциональная неустойчивость |
|
|
ПРОГНОЗ |
С ребёнком нужно заниматься, направлять его на мирную деятельность, привлечь к спорту | |||
Синдром Карнелии де Ланге |
При анализе крови беременной женщины в сыворотке не обнаружено протеина-А плазмы (РАРР-А), которого обычно много |
мутациями в гене NIPBL или SMC1A |
Тонкие сросшиеся брови, укороченный череп, высокое нёбо, аномально прорезавшиеся зубы, недоразвитые конечности, мраморная кожа, врождённые пороки внутренних органов, отставание в росте |
Глубокая умственная отсталость, |
|
ПРОГНОЗ |
Средняя продолжительность жизни 12-13 лет | |||
Синдром Смита-Лемли-Опитца |
УЗИ показывает аномалии черепа у плода, не просматриваются рёберные кости |
мутация в гене DHCR7, отвечающий за выработку холестерина |
Узкий лоб, опущены веки, косоглазие, деформация черепа, короткий нос, низко расположенные уши, недоразвитые челюсти, аномалии половых органов, сращение пальцев |
Повышенная возбудимость, агрессия, понижение мышечного тонуса, нарушения сна, отставание в умственном развитии, аутизм |
|
ПРОГНОЗ |
Терапия с использованием пищевого холестерина | |||
Синдром Прадера-Вилли |
Отмечается низкая подвижность плода, неправильное положение, |
В 15-й хромосоме отсутствует отцовская часть хромосомы |
Ожирение при низком росте, плохая координация, слабый мышечный тонус, косоглазие, густая слюна, плохие зубы, бесплодие |
Задержка психического развития, речевое отставание, отсутствие навыков общения, слабая мелкая моторика. Половина больных имеет средний уровень интеллекта, умеют читать |
|
ПРОГНОЗ |
При постоянных занятиях ребёнок может научиться читать, считать,запоминает людей. Следует вести борьбу с перееданием |
|||
Синдром Ангельмана |
Начиная с 12-й недели наблюдается отставание развития плода в росте и массе |
Отсутствуют или мутирует ген UBE3A в 15-й хромосоме |
Частый необоснованный смех, мелкий тремор, много ненужных движений, широкий рот, язык вываливается наружу, ходьба на абсолютно прямых ногах |
«Синдром счастливой марионетки»: ребёнок часто и беспричинно смеётся. Задержка психического развития, гиперактивность, нарушение координации движения, хаотичное махание руками |
|
ПРОГНОЗ |
Проводится противоэпилептическая терапия, гипотонус мышц снижается массажем, в лучшем случае ребёнокнаучится невербальным навыкам общения и самообслуживания | |||
Синдром Лангера-Гидеона |
На 4D УЗИ заметна челюстно-лицевая аномалия |
трихоринофаланговый синдром, заключающийся в нарушении 8-й хромосомы |
Длинный нос грушевидной формы, недоразвитость нижней челюсти, очень оттопыренные уши, неравномерность конечностей, искривление позвоночника |
Задержка психического развития, умственная отсталость различной степени, отсутствие речи |
|
ПРОГНОЗ |
Плохо поддаётся коррекции, невысокая продолжительность жизни | |||
Синдром Миллера-Диккера |
На УЗИ заметно аномальное строение черепа, лицевые диспропорции |
Патология в 17-й хромосоме, вызывающая разглаживание мозговых извилин. Вызывается интоксикацией плода альдегидами при злоупотреблении матерью алкоголя |
Дизморфия (алкогольный синдром), пороки сердца, почек, судороги |
Лиссэнцефалия (гладкость извилин больших полушарий), недоразвитость головного мозга, умственная отсталость |
|
ПРОГНОЗ |
Выживаемость до 2 лет. Дети могут научиться только улыбаться и смотреть в глаза | |||
Аномалия ДиДжорджи |
В некоторых случаях на УЗИ выявляются различные пороки органов у малыша, особенно сердца (тетрада Фалло) |
Заболевание иммунной системы, нарушение участка 22-й хромосомы |
Гипоплазия тимуса (недоразвитость органа, отвечающего за выработку иммунных клеток), деформация лица и черепа, порок сердца. Отсутствуют паращитовидные железы, отвечающие за обмен кальция и фосфора |
Атрофия коры головного мозга и мозжечка, задержка умственного развития, сложности с моторикой и речью |
|
ПРОГНОЗ |
Лечение иммуностимуляторами,пересадка тимус, кальциевосполняемая терапия. Дети редко доживают до 10 лет, умирают от последствий иммунодефицита |
|||
Синдром Уильямса |
На УЗИ видны диспропорции в развитии скелета, эластичность суставов |
Генетическое заболевание, вызванное отсутствием звена в 7-й хромосоме |
Нарушен синтез белка эластина, у детей типично «лицо Эльфа»: припухшие веки, низко расположенные глаза, острый подбородок, короткий нос, широкий лоб |
Повышенная чувствительность к звуку, импульсивность, навязчивая общительность, эмоциональная неустойчивость, тревожность, экспрессивная речь |
|
ПРОГНОЗ |
Речь хорошо развита, даже лучше, чем у здоровых сверстников. Выраженныемузыкальные способности (абсолютный слух, музыкальная память). Сложности с решением математических задач | |||
Синдром Беквита-Видеманна |
На УЗИ заметны аномально непропорциональные конечности, превышение массы тела, патология почек |
Генетическое заболевание, вызванное отсутствием звена в 11-й хромосоме |
Бурный рост в раннем возрасте, аномально большие внутренние органы, склонность к раковым опухолям. У ребёнка пупочная грыжа, аномально большой язык, микроцефалия (недоразвитость мозга). |
Эмоциональное и психическое развитие в некоторых случаях не отстаёт от нормы. Иногда встречается выраженная умственная отсталость |
|
ПРОГНОЗ |
Продолжительность жизни как у обычныхлюдей, но существует склонность к раковым опухолям | |||
Синдром Тричера Коллинза |
На УЗИ видны ярко выраженная асимметрия черт лица |
Генетическая мутация в 5-й хромосоме, вызывающая нарушение костных структур |
У ребёнка практически нет лица, ярко выраженное физическое уродство |
Абсолютно нормальное психо-эмоциональное развитие |
ПРОГНОЗ |
Проводятся оперативные вмешательства с целью устранения уродств |
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
- Генетическая предрасположенность. Гены — это информация, закладываемая от обоих родителей. Определяются такие показатели, как рост, цвет глаз и волос. Точно также закладываются и различные отклонения, если у обоих или у одного из родителей имеется повреждённый ген. Вот почему запрещается вступать в брак близким родственникам. Ведь тогда возрастает вероятность вынашивания плода с генетической патологией. С партнером, имеющим противоположный генетический набор, больше шансов родить здорового малыша.
- Возраст родителей. К группе риска относятся мамы старше 35 лет и папы старше 40 лет. С возрастом снижается иммунитет, возникают хронические заболевания, и иммунная система женщины попросту «не заметит» генетически повреждённого сперматозоида. Произойдёт зачатие, и, если у молодой женщины организм сам отторгнет неполноценный плод, у возрастной мамы беременность будет проходить более спокойно.
- Вредные привычки мамы. Практически 90% патологических беременностей проходит при маловодии. У курящей женщины плод страдает от гипоксии, продукты распада альдегидов (спиртов) на начальных сроках беременности приводят к мутациям и отклонениям. У алкоголичек в 46% случаев дети рождаются с генетическими патологиями. Спирты также «ломают» генетические цепочки и у отцов, которые любят выпить.
- Инфекции. Особенно опасны такие заболевания, как грипп, краснуха, ветрянка. Наиболее уязвимым плод является до 18-й недели, пока не сформируется околоплодный пузырь. В некоторых случаях женщине предлагают сделать аборт.
- Приём медикаментов. Даже обычный ромашковый чай для беременной женщины является токсичным. Любой приём лекарств должен сопровождаться консультацией врача.
- Эмоциональные потрясения. Они вызывают гибель нервных клеток, что неизменно сказывается на развитии плода.
- Плохая экология и смена климата. Забеременев во время отдыха на Таиланде, есть вероятность вместе с беременностью привезти опасную инфекцию, которая в родных краях начнет медленно развиваться, сказываясь на здоровье малыша.
Как предотвратить пороки плода и где сделать УЗИ плода в СПБ
Предотвратить большинство проблем с вынашиванием и патологиями плода, можно заранее планируя беременность. Проходя обследование при планировании оба партнера сдают анализы, четко показывающие вероятность генетических отклонений. Также проводится спектр тестов на инфекции, способные вызвать уродства у малыша (ТОРЧ-комплекс) и другие исследования.
Приглашаем пройти УЗИ на патологии плода в Санкт-Петербурге в клинике Диана. У нас установлен новейший УЗИ аппарат с доплером. Обследование проводится в 3-Д и 4-Д фоматах. На руки выдается диск с записью.

_w400_h273.png)