Расстройства мышления – это группа патопсихологических симптомов, объединяющих нарушения процесса опосредованного и обобщенного познания реальности, формирования суждений и умозаключений. Проявляются расстройством динамики мыслительного процесса – ускорением или замедлением ассоциаций, а также искажением его целенаправленности – разорванностью, бессвязностью, разноплановостью мыслей, обстоятельностью и резонерством. К продуктивным симптомам относятся навязчивые мысли, бред, сверхценные идеи. Специфическая диагностика выполняется при помощи патопсихологических проб. Лечение определяется основным заболеванием, включает фармакотерапию и психокоррекцию, консультирование.
Общие сведения
Мышление – познавательный психический процесс, реализующий опосредованный способ отражения действительности, формирующий мысль. Включает операции анализа, синтеза, сравнения, классификации, обобщения, конкретизации и абстрагирования. Общую этиологию мыслительных расстройств определить невозможно ввиду того, что они представлены весьма разнородной группой симптомов, различаются по степени выраженности, содержанию, влиянию на эмоциональную сферу и поведение. Преобладающее количество больных с патологией мышления имеют психиатрический и/или неврологический диагноз. Для людей с органическими поражениями ЦНС характерны количественные изменения – снижение обобщений, затруднения абстрагирования. У пациентов с эндогенными психозами часто определяются искажения в виде резонерства, разорванности.
Расстройства мышления
Причины
В основе относительно стойких и глубоких нарушений мыслительных и интеллектуальных процессов лежат биологические факторы – изменения нейрогуморального баланса, сосудистые, травматические и интоксикационные поражения мозгового субстрата. Основанием для обратимых легких и умеренных расстройств могут стать особенности личностного реагирования на стрессовые и психотравмирующие воздействия. К наиболее распространенным причинам относят:
- Биохимические изменения в мозге. Патологии кровообращения, интоксикации, дисметаболические болезни влияют на функционирование нервной системы. Нарушается поступление кислорода, гормонов и медиаторов, скорость и направленность нейропередачи.
- Черепно-мозговые травмы. Мышление изменяется из-за структурных повреждений и функциональных сдвигов в головном мозге. Расстройства формируются в остром и отдаленном периоде ЧМТ.
- Психозы. Психотические состояния органического, инфекционного и интоксикационного происхождения нередко сопровождаются бредом, бессвязностью мыслительных функций. Для шизофрении характерно резонерство, разноплановость.
- Дегенеративные болезни ЦНС. Мышление нарушается при деменции, атрофии, старческом слабоумии, болезни Альцгеймера, болезни Пика. Часто определяется снижение уровня обобщения, сложности абстрагирования.
- Эпилепсия. Выраженность и характер расстройства зависят от тяжести заболевания. У большинства больных эпилепсией мышление становится инертным, обстоятельным.
- Воспаление ЦНС. Чаще всего местом локализации воспалительного процесса являются мозговые оболочки. Нарушается продукция и отток спинномозговой жидкости, повышается внутричерепное давление. При энцефалитах поражается непосредственно мозговое вещество.
- Опухоли мозга. Новообразование увеличивается в размерах, раздражающе воздействует на нервные центры, провоцирует атрофию клеток и волокон, ишемию. Выраженность патологии мышления определяется локализацией опухоли головного мозга и стадией болезни.
- Стрессы, неврозы. Сильное перенапряжение, эмоциональное потрясение, депрессия, тревога изменяют направленность и скорость мышления. Оно становится замедленным, сфокусированным на внутренних переживаниях.
Патогенез
Существует несколько психофизиологических теорий организации мышления. Отечественной наукой признана модель Павлова. Согласно ей, мысль является следствием рефлекторной связи между человеком и реальностью. Для ее формирования и закрепления необходима слаженная работа нескольких систем мозга. Первую образует подкорковая область, активизируемая безусловными стимулами. Вторую – полушария мозга без лобных отделов и речевых зон. Она начинает функционировать при подключении условной связи к безусловным реакциям. Третья система включает лобные доли и речевые анализаторы. Совокупность этих структур обеспечивает отвлечение от конкретно воспринимаемой информации, обобщение сигналов от нижележащих отделов мозга. Нарушения функционирования любой из систем приводят к расстройствам мышления. Изменения динамики нередко связаны с активностью подкорковых систем, в частности ретикулярной формации. Мотивационно-волевой компонент распадается при поражении лобных долей.
Классификация
Расстройства мышления носят разнообразный характер, не ограничены единственной схемой. Систематизации подвергаются отдельные параметры нарушений, вокруг которых группируются синдромы, встречающиеся у больных психиатрического профиля. Как правило, у одного пациента определяются более или менее сложные сочетания нескольких видов изменений мышления. Согласно общей классификации выделяют три типа расстройств:
- Нарушения динамического компонента. В норме образование ассоциаций происходит в равномерном и умеренном темпе. При патологиях динамика этого процесса изменяется. Различают ускорение и замедление мышления, ментизм – ускорение образования ассоциаций, происходящее приступообразно, шперрунг – внезапную полную остановку ассоциативного процесса.
- Нарушения операционального компонента. Основными мыслительными операциями являются обобщение, абстрагирование, синтез и анализ. При мыслительных расстройствах выявляется снижение (невозможность использовать категории) и искажение уровней обобщения (выделение латентных, второстепенных связей, а не существенных).
- Нарушения мотивационно-личностного компонента. К данной группе относятся расстройства, основанные на снижении саморегуляции, целеполагания, направленности, способности адекватно оценивать ситуацию, вести диалог. Включены нарушения критичности мышления, связанные с невозможностью правильного осмысления ситуации, разноплановость, резонерство, расстройства саморегуляции – расплывчатость и разорванность суждений, обстоятельность, бессвязность, паралогичность.
Симптомы расстройств мышления
Ускорение мышления характерно для состояния мании и гипомании, проявляется быстрым темпом речи, скачками идей, большинство из которых остаются невысказанными. Нарушается целенаправленность и глубина рассуждений – больные говорят быстро и много, не успевают осмыслить собственную речь. При замедленности мышления, характерной для депрессии и астении, уменьшается количество ассоциаций за единицу времени. Снижается темп речи, пациенты испытывают трудности при подборе слов, формировании предложений. Ментизм обнаруживается при шизофрении. Носит характер насильственного симптома, возникает как приступ наплыва разноплановых мыслей, не оформленных в слова. При шперрунге больные ощущают внезапную «пустоту» в голове, отсутствие каких-либо мыслей и идей.
Снижение обобщения коррелирует с общим интеллектуальным развитием. При нулевом уровне пациенты не могут выделять отдельные признаки и свойства предметов. Они воспринимают их цельно, не в состоянии проанализировать: определить назначение, функциональные особенности, принадлежность к классу. Больные с конкретным уровнем обобщения объединяют предметы по внешним и ситуационным признакам. Их мышление привязано к наглядным образам, оперирование понятиями затруднено. Например, они объединяют лопату и собаку – они «на улице», ножницы и предметы мебели – они «в доме». Выделение категории «инструменты» им недоступно. На функциональном уровне обобщения пациенты способны определить характеристики предметов, которые не отображены визуально (действия, манипуляции). Это простой уровень абстрагирования. Пример: автомобиль и трактор объединяются, так как оба «едут», но не называются общим понятием «транспорт».
При изменении плавности и связности мышления наблюдается аморфность суждений. Она проявляется наличием логической связности частей предложения и отдельных предложений между собой, но утратой общего смысла повествования. В беседе создается впечатление, что больные «плывут», затрудняются выразить ключевую мысль. При резонерстве пациенты долго и бесплодно рассуждают по поводу темы разговора, не делают выводов и не отвечают на поставленные вопросы. Тематические соскальзывания – внезапное изменение темы, отсутствие логической взаимосвязи между предыдущим и следующим предложением. При таком симптоме возможна паралогичность мышления – искаженная логика, понятная только больному.
Обстоятельность характеризуется чрезмерным «застреванием» на деталях, вязкостью и тугоподвижностью ассоциаций. Пациенты углубляются в собственные рассуждения, фиксируются на малозначимых подробностях. Инкогерентное мышление – отсутствие связей между словами в предложении, а вергиберации – нарушение связности между слогами. Оба расстройства свойственны тяжелым формам шизофрении. Персеверации и речевые стереотипии – повторы отдельных слов, фраз и предложений. Наблюдаются при органических заболеваниях, тяжелых эндогенных патологиях.
По содержанию мышление подразделяется на аффективное, эгоцентрическое, параноидное, обсессивное и сверхценное. У людей с аффективной формой мышления преобладают эмоционально окрашенные представления, быстрая и непроизвольная изменяемость процесса при воздействии внешних стимулов (значимых и несущественных). При эгоцентрическом мышлении больные фиксированы на идеальности собственной личности, нужности и ненужности, полезности и вреда всего происходящего.
Параноидное мышление представлено бредовыми идеями. Бред – ошибочное умозаключение, формирующееся на патологической основе – измененной логике или аффективных переживаниях. Распространен бред отношения, преследования, величия, ревности, виновности, ипохондрический и эротический бред. У детей параноидная форма мыслительных процессов представлена бредоподобными фантазиями и патологическими страхами (нереальные миры, причудливые создания, боязнь угла комнаты). Сверхценное мышление ориентировано на ведущие личностные тенденции, изменяет направленность жизни больного – идеи организации революции, изобретения вечного двигателя. При обсессивном мышлении возникают стереотипно повторяющиеся мысли, воспоминания, страхи, ритуалы. Они непроизвольны и осознаваемы.
Осложнения
При тяжелых расстройствах мышления пациенты утрачивают способность правильно оценивать окружающую ситуацию, адекватно реагировать на происходящие события, организовывать и контролировать поведение. Становится невозможной продуктивная бытовая и профессиональная деятельность, наступает социальная дезадаптация. Больные нуждаются в постоянном наблюдении и уходе со стороны. Депрессивная направленность мышления, а также ярко выраженные формы бреда могут привести к формированию суицидального поведения, нанесению вреда окружающим.
Диагностика
При расстройствах мышления проводится комплексное обследование, включающее сбор анамнеза врачом-психиатром, психологическое тестирование, осмотр невролога. Дополнительно могут быть назначены инструментальные процедуры – ЭЭГ, МРТ головного мозга, УЗИ сосудов головного мозга. Первичную информацию о симптомах психиатр получает клиническим методом. В ходе беседы и наблюдения он оценивает адекватность реакций больного, способность поддерживать продуктивный контакт, целенаправленность, стройность речи. К специфическим методикам изучения мышления относятся:
- Классификация. Тест направлен на определение способности мыслить категориями, выявляет недостаточность обобщения. В зависимости от того, какие группы предметов образует пациент, определяется нулевой, конкретный, функциональный или категориальный уровень, наличие искажений.
- Исключение. Используется словесный и предметный вариант методики. Результат позволяет обнаружить способность к обобщению, склонность к актуализации латентных и второстепенных признаков (искажение).
- Создание аналогий. Применяется тест «Простые аналогии» и «Сложные аналогии». Оценивается способность выстраивать последовательность суждений, устанавливать логические связи и отношения между понятиями. Результаты могут указывать на тенденцию к резонерству, инертности.
- Сравнение и исключение понятий. Для выполнения задания пациенту необходимо проанализировать признаки предметов и явлений, дифференцировать основные признаки от второстепенных, выделить категории. По результатам определяется сложность обобщения, обстоятельность, резонерство.
- Интерпретация метафор и пословиц. Испытуемому предлагается пояснить переносный смысл фраз. Методика нацелена на диагностику способности к абстрагированию, склонности к паралогии, резонерским высказываниям.
- Пиктограммы. Исследуются образы, нарисованные пациентом для запоминания слов. Отмечается их эмоциональная окрашенность, абстрактность и конкретность, детализация, схематичность, логичность и адекватность связи со стимулом.
- Ассоциации. Используется проба на называние 50 слов, парные ассоциации. Результат указывает на темп мыслительной деятельности, обстоятельность, инертность, персеверации.
Лечение расстройств мышления
Терапия лиц с нарушениями мышления определяется характером основного заболевания. Лечебные мероприятия проводятся психиатром и неврологом, коррекционная и реабилитационная работа – клиническим психологом, социальным работником. При комплексном подходе помощь пациенту оказывается следующими методами:
- Фармакотерапия. Схема лечения составляется индивидуально, выбор препаратов определяется ведущим заболеванием. При психотической симптоматике, в том числе при бреде, психомоторном возбуждении назначаются нейролептики. При нарушениях мозгового кровообращения, последствиях травм и интоксикаций используются ноотропы, сосудистые препараты. Людям с эпилепсией показаны противосудорожные средства.
- Психокоррекция. Занятия с психологом ориентированы на восстановление утраченных функций мышления. Применяются когнитивные тренинги, упражнения, требующие анализа ситуаций, сравнения объектов, установления логических последовательностей. Коррекционная работа осуществляется курсами, индивидуально или в группе.
- Семейное консультирование. Проводится несколько бесед с близкими родственниками пациента. Психолог или врач рассказывает о механизмах происхождения заболевания, особенностях течения. Дает рекомендации по организации отдыха и труда больного, включению его в домашнюю работу, возвращению к профессиональной деятельности.
Прогноз и профилактика
Эффективность лечения нарушений мышления, прогноз выздоровления зависят от характера течения основной болезни. Благоприятный исход наиболее вероятен при невротических расстройствах, стрессовых реакциях. Профилактика заключается в своевременной диагностике неврологических и психических патологий, подборе адекватного лечения и выполнении всех назначений врача. Пациентам из групп риска – пожилым людям, больным с сосудистыми заболеваниями, эпилепсией, лицам, имеющим наследственную отягощенность по психическим расстройствам – необходимо проходить профилактические обследования.
Около 90% площади коры головного мозга человека участвует в познавательной деятельности. Поэтому большинство неврологических заболеваний с заинтересованностью головного мозга сопровождаются теми или иными когнитивными расстройствами. Обычно они сочетаются с изменениями в эмоционально-поведенческой сфере, будучи объединенными общим патоморфологическим и патофизиологическим субстратом. Практикующему неврологу необходимо оценивать наличие и особенности когнитивных и других нервно-психических нарушений и учитывать эту информацию при синдромальной, топической и нозологической диагностике заболевания нервной системы. Нарушения когнитивных функций имеют не меньшее значение для клиницистов других врачебных специальностей. Органоммишенью многих соматических заболеваний, в частности широко распространенных в пожилом возрасте заболеваний сердечно-сосудистой системы, является головной мозг. Оценка состояния головного мозга в таком случае исключительно важна для оценки эффективности контроля основного заболевания и выбора терапевтической тактики.
Наличие когнитивных нарушений крайне негативно влияет на качество жизни пациента и его ближайших родственников, затрудняет лечение сопутствующих заболеваний и проведение реабилитационных мероприятий. Поэтому очень важным представляются своевременная диагностика и максимально раннее начало терапии имеющихся когнитивных расстройств.
Определение и классификация когнитивных нарушений
Согласно последнему пересмотру международных рекомендаций по диагностике психических расстройств (Diagnostic and statistical manual of mental diseases — DSM-V), к когнитивным расстройствам относится снижение по сравнению с преморбидным уровнем одной или нескольких высших мозговых функций, обеспечивающих процессы восприятия, сохранения, преобразования и передачи информации (табл. 1) [1].
Важно не только установить когнитивное снижение и провести его качественный анализ, но и количественно оценить выраженность имеющихся расстройств. Известно, что некоторые лекарственные препараты, эффективные при выраженных когнитивных расстройствах (деменциях), в значительно меньшей степени влияют на когнитивные нарушения, не достигающие степени деменции. Вероятно, это связано с различными нейрохимическими изменениями, которые отмечаются на ранних и более поздних этапах патологического процесса [2–4].
Деменция (или, согласно DSM-V, выраженное нейрокогнитивное расстройство) характеризуется значительной выраженностью нарушений высших мозговых функций, которые препятствуют нормальному функционированию пациента. При деменциях из-за выраженных когнитивных расстройств пациент хотя бы частично лишен независимости и нуждается в посторонней помощи в самых обычных жизненных ситуациях (например, при ориентировании на местности, совершении покупок в магазине) (табл. 2) [1].
В лечении пациентов с выраженными когнитивными расстройствами приоритет следует отдавать препаратам с симптоматическим эффектом, которые позволяют уменьшить выраженность расстройств и тем самым повысить качество жизни пациентов и их родственников.
Диагноз недементных когнитивных нарушений устанавливается в тех случаях, когда, несмотря на имеющийся интеллектуальный дефект, пациент сохраняет самостоятельность в повседневной жизни. При этом пациент может ощущать некоторые трудности при умственной работе, что отражается в жалобах. Однако пациент преодолевает эти трудности, не прибегая к помощи со стороны (табл. 2) [1]. В лечении пациентов с недементными когнитивными расстройствами следует не только использовать симптоматическую терапию, но и проводить мероприятия по профилактике деменции.
Согласно классификации академика Н.Н. Яхно, недементные когнитивные расстройства разделяются на легкие и умеренные (табл. 3) [5]. При этом пациенты с умеренными нарушениями могут испытывать затруднения в наиболее сложных и непривычных для пациента видах деятельности. В то же время пациенты с легкими нарушениями полностью независимы и самостоятельны во всех видах активности, в том числе и самой сложной.
Последние годы возрастает внимание неврологов, психиатров и представителей других нейронаук к еще более ранней стадии когнитивной недостаточности — так называемым субъективным когнитивным нарушениям. Формулировка «субъективные когнитивные нарушения» (субъективные нарушения памяти, жалобы когнитивного характера) в настоящее время широко используется как в научной литературе, так и в повседневной клинической практике в качестве самостоятельного диагноза. Этот диагноз выставляется, если имеются жалобы когнитивного характера, в то время как результаты объективных когнитивных тестов остаются в пределах возрастной нормы.
Больные могут высказывать жалобы на повышенную забывчивость, снижение концентрации внимания, повышенную утомляемость при умственной работе, иногда — трудности подбора нужного слова в разговоре. Указанные жалобы представляют собой весьма актуальную для пациента проблему, которая может послужить самостоятельным или главным поводом для обращения к врачу. В то же время применение стандартных когнитивных тестов не выявляет какихлибо существенных отклонений от принятых нормативов. Пациенты с субъективными когнитивными расстройствами полностью сохраняют независимость в повседневной жизни. Когнитивные трудности также незаметны со стороны: родственники, сослуживцы и другие лица всегда оценивают когнитивные способности пациента как вполне сохранные.
В настоящее время известны следующие международные диагностические критерии (2014) синдрома субъективных когнитивных нарушений [6]:
— жалобы пациента на стойкое ухудшение по сравнению с прошлым умственной работоспособности, возникшее без видимой причины;
— отсутствие каких-либо отклонений от возрастной нормы по данным когнитивных тестов, используемых для диагностики болезни Альцгеймера и других дементирующих заболеваний;
— когнитивные жалобы не связаны с каким-либо установленным диагнозом неврологического, психиатрического заболевания или интоксикацией.
| Функция | Определение |
|---|---|
| Восприятие (гнозис) | Способность воспринимать и распознавать информацию, поступающую от органов чувств |
| Память | Способность запечатлевать, сохранять и многократно воспроизводить полученную информацию |
| Психомоторная функция (праксис) | Способность составлять, сохранять и выполнять двигательные программы |
| Речь | Способность к вербальной коммуникации, включая понимание обращенной речи, построение собственного речевого высказывания, чтение и письмо |
| Внимание | Способность своевременно реагировать на поступающие от органов чувств сигналы, концентрироваться и сохранять в течение необходимого времени умственную работоспособность, разделять информационные потоки |
| Управляющие функции | Способность к планированию и контролю познавательной деятельности и поведения, включая выбор цели (целеполагание), построение программы (программирование), переход с одного этапа программы на другой (переключаемость, интеллектуальная гибкость) и сопоставление полученного результата с целью (контроль) |
| Социальный интеллект | Способность к пониманию эмоций и логики других людей |
Диссоциация между жалобами пациентов, результатами тестирования и повседневным функционированием пациентов ставит закономерные вопросы об истинной природе жалоб. Эти вопросы пока далеки от своего разрешения и активно изучаются. На современном этапе научных знаний складывается впечатление, что пациенты с субъективными когнитивными нарушениями представляют собой весьма гетерогенную группу, в которую входят как пациенты с наиболее ранними стадиями дементирующего процесса, так и пациенты с расстройствами тревожно-депрессивного и ипохондрического спектра. В некоторых случаях преимущественно субъективный характер нарушений объясняется методологическими трудностями объективизации когнитивного статуса. В настоящее время отсутствуют общепринятые рекомендации по использованию конкретных методик для диагностики деменции или недементных когнитивных нарушений. Поэтому на практике используются тесты различной степени чувствительности, специфичности и воспроизводимости. Использование тестов с низкой чувствительностью будет приводить к недостаточной диагностике легких и умеренных когнитивных нарушений и к избыточной диагностике так называемых субъективных нарушений.
Диагноз «субъективные когнитивные нарушения» часто получают пациенты с высоким преморбидным интеллектуальным уровнем. Сниженные в результате церебрального заболевания когнитивные функции по сравнению с индивидуальной нормой длительное время формально будут находиться в пределах среднестатистического норматива. Следовательно, когнитивное снижение может длительное время оставаться формально неподтвержденным, иначе говоря, «субъективным».
Жалобы когнитивного характера могут быть обусловлены тревожно-депрессивными расстройствами в отсутствие органического церебрального заболевания. Так, пациентов с высоким уровнем тревоги будет чрезмерно беспокоить незначительная ситуационно обусловленная забывчивость. В этом случае причиной обращения к врачу становятся такие широко распространенные, в том числе среди здоровых лиц, жалобы, как «не помню, зачем пришел в комнату», «не помню, что куда положил», «не узнал знакомого человека или не вспомнил его фамилию» и др.
Однако наибольший исследовательский интерес в гетерогенной группе пациентов с субъективными когнитивными нарушениями вызывают пациенты со снижением толерантности к умственным нагрузкам, поскольку указанный патологический феномен может действительно быть наиболее ранним клиническим проявлением дементирующего процесса. Как известно, на самых начальных стадиях нейродегенеративного или цереброваскулярного заболевания клиническая симптоматика может отсутствовать, несмотря на наличие органического поражения мозга, иногда значительного. Это объясняется так называемым церебральным резервом, то есть компенсаторными возможностями головного мозга. Наличие таких возможностей будет приводить к ложноотрицательному результату тестирования. В то же время в повседневной жизни пациент может испытывать затруднения в особых условиях, когда церебральный резерв истощается и не может преодолеть возникающие трудности, например в состоянии утомления или эмоционального стресса. В настоящее время в мире весьма активно ведутся разработки методологии «интеллектуальный тредмилл». Она позволит оценить степень толерантности к повышенным умственным нагрузкам, которая может снижаться до развития клинически очерченных когнитивных расстройств.
| Тяжесть нарушений | Критерий |
|---|---|
| Синдром умеренных когнитивных нарушений (умеренное нейрокогнитивное расстройство) |
Небольшое снижение по сравнению с прежним уровнем одной или нескольких когнитивных функций (внимание, управляющие функции, память, речь, праксис, гнозис, социальный интеллект), которое подтверждается: — жалобами пациента, информацией от третьих лиц, включая лечащего врача; — нейропсихологическими тестами или независимой клинической оценкой. Когнитивные нарушения не лишают пациента независимости в повседневной деятельности (в том числе в сложных ее видах, например, при осуществлении финансовых операций или приеме лекарств). Пациент остается независимым, однако повседневная деятельность может требовать от него более значительных усилий, чем раньше, или применения специальных стратегий преодоления возникающих трудностей. Когнитивные нарушения присутствуют не только во время делирия. Когнитивные нарушения не связаны с другими психическими расстройствами, например депрессией или шизофренией |
| Выраженное нейрокогнитивное расстройство |
Значительное снижение по сравнению с прежним уровнем одной или нескольких когнитивных функций (внимание, управляющие функции, память, речь, праксис, гнозис, социальный интеллект), которое подтверждается: — жалобами пациента, информацией от третьих лиц, включая лечащего врача; — нейропсихологическими тестами или независимой клинической оценкой. Когнитивные нарушения лишают пациента независимости в повседневной жизни (как минимум в сложных ее видах, например, при осуществлении финансовых операций или приеме лекарств). Когнитивные нарушения присутствуют не только во время делирия. Когнитивные нарушения не связаны с другими психическими расстройствами, например депрессией или шизофренией |
Международные исследования свидетельствуют, что риск развития дементирующих заболеваний среди пациентов с субъективными когнитивными нарушениями достоверно выше, чем в среднем в популяции [6]. Поэтому даже изолированные жалобы, не подтвержденные когнитивными тестами, не должны оставаться без внимания лечащих врачей. Они не могут служить основанием для какого-либо определенного клинического диагноза, но их наличие является показанием для активной профилактики, в первую очередь немедикаментозной (умственная и физическая активность, оптимизация питания и образа жизни).
Диагностика умеренных когнитивных нарушений
Как следует из приведенных выше критериев (табл. 2), диагностика синдрома умеренных нейрокогнитивных нарушений базируется, во-первых, на жалобах пациентов и/или их родственников, во-вторых, на объективных результатах тестирования. При этом следует учитывать, что жалобы когнитивного характера далеко не всегда прямолинейны. Обычно на снижение памяти или повышенную забывчивость жалуются пациенты с так называемым амнестическим типом синдрома умеренных нейрокогнитивных нарушений, у которых в когнитивном статусе преобладают прогрессирующие мнестические расстройства. У таких пациентов в будущем чаще всего устанавливается болезнь Альцгеймера. Однако, по данным анализа специализированного амбулаторного приема пациентов с когнитивными нарушениями, самой частой причиной синдрома умеренных когнитивных нарушений является цереброваскулярная патология. Так, опыт первой российской клиники нарушений памяти свидетельствует, что дисциркуляторная энцефалопатия или последствия острых нарушений мозгового кровообращения обусловливают 68% умеренных когнитивных нарушений [7].
Сосудистые когнитивные нарушения в большинстве случаев относятся к так называемому подкорково-лобному типу. При этом память на текущие события и события жизни практически не страдает, а в когнитивном статусе преобладают снижение концентрации внимания и темпа познавательной деятельности (брадифрения), нарушение управляющих лобных функций (планирование и контроль). Характерной особенностью является также частое сочетание когнитивных и эмоционально-поведенческих нарушений: депрессии, апатии или аффективной лабильности. Следует подчеркнуть, что эмоциональноповеденческие расстройства при хронической сосудистой мозговой недостаточности носят органический характер и вызываются тем же поражением головного мозга (дисфункция фронто-стриарных связей), что и когнитивные нарушения. Коморбидность сосудистой депрессии и сосудистых когнитивных нарушений составляет не менее 80% [8–11].
| Нарушения | Описание |
|---|---|
| Легкие | Снижение когнитивных способностей по сравнению с более высоким преморбидным уровнем индивидуума, снижение формально остается в пределах среднестатистической возрастной нормы или отклоняется от нее незначительно. Обычно отражается в жалобах больного, но не обращает на себя внимания окружающих. Не вызывает затруднений в повседневной жизни, даже при наиболее сложных ее формах |
| Умеренные | Снижение когнитивных способностей по сравнению как с индивидуальной, так и со среднестатистической возрастной нормой. Отражается в жалобах индивидуума и обращает на себя внимание окружающих. Не приводит к существенным затруднениям в повседневной жизни, хотя может препятствовать наиболее сложным видам интеллектуальной активности |
| Тяжелые | Снижение когнитивных способностей, которое приводит к существенным затруднениям в повседневной жизни: профессиональной или социально-бытовой сфере, а при наиболее тяжелых расстройствах — при самообслуживании. Частичная или полная утрата самостоятельности. Зависимость от посторонней помощи |
Пациенты с сосудистыми когнитивными расстройствами редко жалуются на забывчивость, так как память у них относительно сохранна. В структуре жалоб доминируют так называемые субъективные неврологические симптомы: головная боль, несистемное головокружение, шум и тяжесть в голове, повышенная утомляемость, нарушения сна. Указанные симптомы достаточно типичны для начальных стадий дисциркуляторной энцефалопатии и в недалеком прошлом рассматривались как важный признак хронического ишемического поражения головного мозга. В настоящее время очевидно, что головная боль, головокружение и другие неприятные ощущения в голове не могут быть непосредственным результатом церебральной ишемии. Патогенез субъективных неврологических симптомов более сложен и связан в первую очередь с имеющимися когнитивными, эмоциональными и двигательными расстройствами. Так, головная боль чаще всего имеет характер головной боли напряжения, которая, как известно, практически всегда обусловлена тревогой и/или депрессией. Эмоциональную причину также имеют нарушения сна. Повышенная утомляемость может как быть признаком депрессии (табл. 4), так и отражать снижение умственной работоспособности. В последнем случае данная жалоба есть субъективный эквивалент когнитивных расстройств. Головокружение при хронической недостаточности мозгового кровообращения обычно носит несистемный характер и описывается как чувство неустойчивости при ходьбе. За этим ощущением, как правило, стоят реальные нарушения равновесия вследствие поражения фронто-стриарных и фронто-церебеллярных связей.
Субъективные неврологические симптомы почти всегда присутствуют на начальных стадиях хронической сосудистой мозговой недостаточности. Они не могут быть основанием для диагноза, но должны заставить врача заподозрить хроническое цереброваскулярное заболевание. Для подтверждения диагноза необходима тщательная оценка когнитивного и эмоционального статуса с помощью объективных методик. На стадии умеренных (недементных) когнитивных расстройств следует использовать наиболее чувствительные методики, например Монреальскую шкалу оценки когнитивных функций [12].
Патогенетическая и симптоматическая терапия недементных когнитивных нарушений
На сегодняшний день окончательно не выработан единый общепризнанный протокол ведения пациентов с когнитивными нарушениями, не достигающими выраженности деменции. Многие международные исследования не смогли продемонстрировать, что фармакотерапия такими препаратами, как ингибиторы ацетилхолинэстеразы, пирацетам, нестероидные противовоспалительные средства, предотвращает или снижает риск развития деменции [2–4]. В то же время в тех же работах была показана способность некоторых из указанных выше лекарственных препаратов уменьшать выраженность симптоматики у пациентов с синдромом умеренных когнитивных нарушений.
Эмпирически в повседневной клинической практике в настоящее время широко используются вазотропные и нейрометаболические лекарственные средства, дофаминергический и норадренергический препарат пирибедил (Проноран) и блокаторы NMDA-рецепторов.
Результаты ряда крупных исследований и опыт практического применения свидетельствуют о клинической эффективности препарата пирибедил (Проноран). Проноран имеет комплексный механизм действия: он стимулирует постсинаптические D2/D3-рецепторы к дофамину и блокирует пресинаптические альфа-адренорецепторы. При этом блокада пресинаптических адренорецепторов ведет к увеличению церебральной норадренергической активности. Таким образом, на фоне применения данного лекарственного средства увеличивается активность двух церебральных нейротрансмиттерных систем: дофаминергической и норадренергической. Обе эти системы непосредственно вовлечены в познавательную деятельность. При этом считается, что дофаминергическая стимуляция префронтальной коры опосредованно через мезокортикальный дофаминергический путь играет важную роль в процессах внимания и обеспечивает интеллектуальную гибкость, то есть способность менять парадигму поведения. Норадренергическая активация важна для процессов запоминания и воспроизведения информации, поскольку обеспечивает оптимальный для мнестической деятельности уровень концентрации внимания и мотивации. С возрастом снижаются синтез и активность как дофамина, так и норадреналина. Поэтому коррекция указанных нейротрансмиттерных нарушений на фоне применения Пронорана способствует уменьшению выраженности ассоциированных с возрастом нарушений внимания и памяти. Кроме того, благодаря адреноблокирующему и дофаминергическому действию Проноран оказывает также благоприятный вазотропный эффект, что создает дополнительные преимущества при когнитивных нарушениях сосудистой этиологии [13–16].
| Критерий | Симптом |
|---|---|
| А. Основные |
Присутствие большую часть времени на протяжении не менее двух последних недель по меньшей мере двух из следующих признаков: — подавленное настроение или тоска; — снижение интересов или утрата чувства удовольствия от той деятельности, которая раньше давала положительные эмоции; — снижение энергии и повышенная утомляемость |
| Б. Дополнительные |
Наличие по меньшей мере двух из следующих признаков: — снижение способности к концентрации внимания; — заниженная самооценка и отсутствие уверенности в себе; — идеи вины и самоуничижения; — мрачное, пессимистическое видение будущего; — суицидальные мысли или действия; — нарушения сна; — нарушения аппетита |
В клинической практике Проноран используется для лечения легких и умеренных когнитивных нарушений, не достигающих выраженности деменции, у пациентов старше 50 лет. Препарат может назначаться как при сосудистых когнитивных нарушениях, так и на начальных стадиях нейродегенеративного процесса. По данному показанию было выполнено большое число клинических исследований, в том числе с использованием двойного слепого метода. Так, во Франции в 1980-е гг. проведено 14 клинических исследований, в которых принимало участие более 7 тыс. пациентов с недементными когнитивными нарушениями. Было показано, что Проноран способствует достоверному улучшению показателей памяти, концентрации внимания и интеллектуальной гибкости, то есть способности изменять парадигму поведения в зависимости от внешних условий [17, 18]. В 2001 г. клиническая эффективность Пронорана была вновь продемонстрирована в работе D. Nagaradja и S. Jayashree. Авторы использовали Проноран при синдроме умеренных когнитивных нарушений в соответствии с современными диагностическими критериями. Было показано, что на фоне исследуемого препарата отмечается более чем двукратное увеличение частоты когнитивного улучшения по краткой шкале оценки психического статуса по сравнению с плацебо, что имело статистически и клинически значимый характер [19].
В настоящее время российские специалисты также имеют значительный опыт использования Пронорана у пациентов с когнитивными нарушениями, не достигающими выраженности деменции. Так, в рамках исследования ПРОМЕТЕЙ Проноран получали 574 пациента из 33 городов 30 регионов России, из них 336 женщин и 207 мужчин, в возрасте от 60 до 89 лет (средний возраст 69,5±5,5 года) с легкими или умеренными когнитивными расстройствами. Для лечения отбирались пациенты с жалобами когнитивного характера, которые набирали 25–27 баллов по краткой шкале оценки психического статуса или выполняли с ошибками тест рисования часов, но не соответствовали диагностическим критериям деменции. На фоне терапии было зафиксировано статистически значимое улучшение когнитивных функций, которое отмечалось уже на шестой неделе лечения и в дальнейшем возрастало вплоть до окончания 12-недельного наблюдения. При этом одна часть пациентов получала монотерапию Пронораном, а другая часть — Проноран в комбинации с вазотропными и/или нейрометаболическими препаратами. Достоверной разницы между указанными группами пациентов показано не было, то есть комбинация Пронорана с вазотропной и нейрометаболической терапией не имела преимуществ перед монотерапией исследуемым препаратом [20, 21].
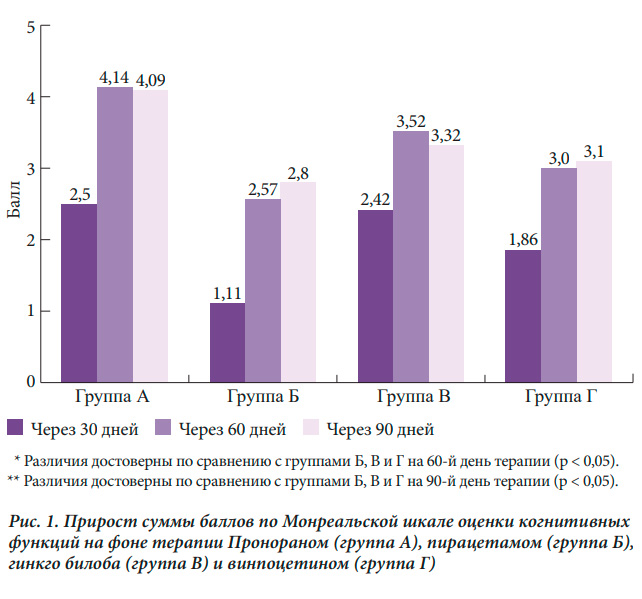
В рамках наиболее крупного российского несравнительного исследования терапию Пронораном получали более 2 тыс. пациентов в возрасте от 50 до 94 лет (средний возраст 64,9±8,3 года) с диагнозом «дисциркуляторная энцефалопатия первой или второй стадии» и с легкими или умеренными когнитивными нарушениями. Все пациенты принимали Проноран в течение трех месяцев. По мнению лечащих врачей, в 2/3 случаев отмечалось значительное или умеренное улучшение когнитивных и других неврологических функций [22]. По некоторым данным, величина терапевтического эффекта дофамин- и норадренергической терапии в отношении недементных когнитивных расстройств может быть больше, чем у других активно используемых в клинической практике вазотропных и нейрометаболических препаратов. В исследовании ФУЭТЕ наблюдались 189 пациентов, из них 139 женщин и 57 мужчин, в возрасте от 42 до 82 лет (средний возраст 63,6 ± 8,5 года) с когнитивными расстройствами, не достигающими выраженности деменции, на фоне артериальной гипертензии и церебрального атеросклероза. Лечение пациентов проводилось различными препаратами, при этом представители терапевтических групп не отличались по возрасту, уровню образования и клиническим особенностям основного заболевания. На фоне проводимой терапии отмечался регресс как субъективных, так и объективных когнитивных расстройств во всех сравниваемых терапевтических группах. При этом выраженность субъективного улучшения и объективная динамика когнитивных тестов на фоне применения Пронорана после двух месяцев терапии были достоверно больше по сравнению с вазотропной и нейрометаболической терапией (рис. 1) [23].
Регресс когнитивных расстройств, по данным специальных тестов, является главным критерием эффективности проводимой терапии. Однако, как уже отмечалось выше, многие пациенты с умеренными когнитивными нарушениями, в первую очередь сосудистой природы, предъявляют также жалобы на головную боль, несистемное головокружение, шум, тяжесть или иные неприятные ощущения в голове, повышенную утомляемость и нарушения сна. Эти жалобы имеют одну природу и связаны как с когнитивной недостаточностью, так и с изменениями в эмоциональном статусе пациентов на начальной стадии хронической сосудистой мозговой недостаточности Они существенно снижают качество жизни пациентов и часто являются основной причиной обращения к неврологу. Поэтому динамика субъективных неврологических симптомов у пациентов с синдромом умеренных нейрокогнитивных нарушений сосудистой этиологии на фоне проводимой терапии крайне важна для оценки значимости клинического эффекта и степени влияния терапии на повседневную жизнь пациентов. Регресс субъективных неврологических симптомов в наибольшей степени способствует приверженности терапии.
В исследовании Н.Н. Яхно и соавт. (2006) 29 пациентов с диагнозом «умеренные когнитивные нарушения» на фоне дисциркуляторной энцефалопатии первой-второй стадии получали Проноран в течение трех месяцев [24]. При этом не использовались какие-либо другие вазотропные или нейрометаболические препараты. На фоне лечения Пронораном достоверно уменьшались частота и выраженность головной боли, головокружения, утомляемости и субъективного ощущения забывчивости (рис. 2). Об ослаблении субъективных неврологических симптомов на фоне применения Пронорана сообщали и другие авторы [17, 18]. Таким образом, дофамин- и норадренергическая терапия способствует значительному улучшению самочувствия пациентов, а следовательно, повышает качество жизни и приверженность проводимым лечебным мероприятиям. Можно резюмировать, что к настоящему времени Проноран зарекомендовал себя как эффективное лекарственное средство, улучшающее когнитивные способности и самочувствие у пациентов с начальными стадиями органических церебральных заболеваний без деменции. В отличие от болезни Паркинсона, при которой используются существенно большие дозы, при недементных когнитивных нарушениях Проноран назначается в дозе 50 мг/сут один раз в день. Рекомендуемая длительность терапии — не менее трех месяцев.
Литература
Diagnostic and statistical manual of mental diseases. V ed. (DSM-V). London: American Psychiatric Association, 2013.
2. Jelic V., Kivipelto M., Winblad B. Clinical trials in mild cognitive impairment: lessons for the future // J. Neurol. Neurosurg. Psychiatry. 2006. Vol. 77. № 4. P. 429–438.
3. Knopman D.S. Current treatment of mild cognitive impairment and Alzheimer’s disease // Curr. Neurol. Nerosci. Rep. 2006. Vol. 6. № 5. P. 365–371.
4. Kurshner H.S. Mild cognitive impairment: to treat or not to treat? // Curr. Neurol. Neurosci. Rep. 2005. Vol. 5. № 6. P. 455–457.
5. Яхно Н.Н. Когнитивные расстройства в неврологической клинике // Неврологический журнал. 2006. Т. 11. Приложение № 1. С. 4–12.
6. Jessen F., Amariglio R.E., van Boxtel M. et al. A conceptual framework for research on subjective cognitive decline in preclinical Alzheimer’s disease // Alzheimer’s Dement. 2014. Vol. 10. № 6. P. 844–852.
7. Яхно Н.Н., Преображенская И.С., Захаров В.В. и др. Распространенность когнитивных нарушений при неврологических заболеваниях (анализ работы специализированного амбулаторного приема) // Неврология, нейропсихиатрия, психосоматика. 2012. № 2. С. 30–34.
8. Яхно Н.Н., Захаров В.В., Локшина А.Б. Синдром умеренных когнитивных нарушений при дисциркуляторной энцефалопатии // Журнал неврологии и психиатрии им. С.С. Корсакова. 2005. Т. 105. № 2. С. 13–17.
9. Яхно Н.Н., Захаров В.В., Локшина А.Б. Нарушения памяти и внимания в пожилом возрасте // Журнал неврологии и психиатрии им. С.С. Корсакова. 2006. Т. 106. № 2. С. 58–62.
10. Яхно Н.Н., Левин О.С., Дамулин И.В. Сопоставление клинических и МРТ-данных при дисциркуляторной энцефалопатии. Сообщение 2: когнитивные нарушения // Неврологический журнал. 2001. Т. 6. № 3. С. 10–19.
11. Вознесенская Т.Г. Некогнитивные нервно-психические расстройства при когнитивных нарушениях в пожилом возрасте // Неврологический журнал. 2010. Т. 15. № 2. С. 4–18.
12. www.mocatest.org.
13. DeKeyser J., Herregodts P., Ebinger G. The mesoneocortical dopamine neuron system // Neurology. 1990. Vol. 40. № 11. Р. 1660–1662.
14. Aston-Jones G., Rajkowsky J., Cohen J. Role of locus coeruleus in attention and behavioral flexibility // Biol. Psychiatry. 1999. Vol. 46. № 9. P. 1309–1320.
15. Bäckman L., Ginovart N., Dixon R. et al. Age-related cognitive deficits mediated by changes in the striatal dopamine system // Am. J. Psychiatry. 2000. Vol. 157. № 4. P. 635–637.
16. Volkow N., Wang G., Fowler J. et al. Parallel loss of presynaptic and postsynaptic dopamine markers in normal aging // Ann. Neurol. 1998. Vol. 44. № 1. P. 143–147.
17. Bille J., Bukiwsky J.V., de Ferron A. et al. Decline cerebral et therapeutique: une etude clinique multicenrique de Trivastal 50 retard en Neuro-Geriatrie // Psych. Med. 1986. Vol. 18. P. 609–626.
18. Scholing W.E. A double-blind study using psychometric tests Trivastal versus a reference compound // Temp. Medical. 1982. P. 114b.
19. Nagaraia D., Jayashree S. Randomized study of the dopamine receptor agonist piribedil in the treatment of mild cognitive impairment // Am. J. Psychiatry. 2001. Vol. 158. № 9. P. 1517— 1519.
20. Захаров В.В. Всероссийская программа исследований эпидемиологии и терапии когнитивных расстройств в пожилом возрасте («Прометей») // Неврологический журнал. 2006. Т. 11. № 2. С. 27–32.
21. Захаров В.В. Распространенность и лечение когнитивных нарушений в неврологической клинике (Результаты Всероссийского исследования «ПРОМЕТЕЙ») // Consilium Medicum. 2008. Т. 10. № 2. С. 114–117.
22. Захаров В.В. Дофаминергическая и норадренергическая терапия когнитивных нарушений // Журнал неврологии и психиатрии им. С.С. Корсакова. 2006. Т. 106. № 9. С. 43–47.
23. Яхно Н.Н., Захаров В.В., Страчунская Е.А. и др. Лечение недементных когнитивных нарушений у пациентов с артериальной гипертензией и церебральным атеросклерозом // Неврологический журнал. 2012. № 4. С. 49–55.
24. Захаров В.В., Локшина А.Б. Применение препарата «Проноран» (пирибедил) при легких когнитивных расстройствах у пожилых больных с дисциркуляторной энцефалопатией // Неврологический журнал. 2004. Т. 9. № 2. С. 30–35
Заведующая лабораторией медицинской экспертизы и реабилитации при психических и поведенческих расстройствах РНПЦ МЭиР, кандидат мед. наук, доцент Татьяна Емельянцева обратила внимание на ошибки при диагностике когнитивных расстройств врачами-психиатрами-наркологами, привела случаи из практики. Примеры были представлены в рамках республиканского научно-практического семинара с международным участием «Мультидисциплинарная медицинская помощь при психических и поведенческих расстройствах» на базе РНПЦ психического здоровья.
Нормативная База
Литература
Diagnostic and statistical manual of mental diseases. V ed. (DSM-V). London: American Psychiatric Association, 2013.
2. Jelic V., Kivipelto M., Winblad B. Clinical trials in mild cognitive impairment: lessons for the future // J. Neurol. Neurosurg. Psychiatry. 2006. Vol. 77. № 4. P. 429–438.
3. Knopman D.S. Current treatment of mild cognitive impairment and Alzheimer’s disease // Curr. Neurol. Nerosci. Rep. 2006. Vol. 6. № 5. P. 365–371.
4. Kurshner H.S. Mild cognitive impairment: to treat or not to treat? // Curr. Neurol. Neurosci. Rep. 2005. Vol. 5. № 6. P. 455–457.
5. Яхно Н.Н. Когнитивные расстройства в неврологической клинике // Неврологический журнал. 2006. Т. 11. Приложение № 1. С. 4–12.
6. Jessen F., Amariglio R.E., van Boxtel M. et al. A conceptual framework for research on subjective cognitive decline in preclinical Alzheimer’s disease // Alzheimer’s Dement. 2014. Vol. 10. № 6. P. 844–852.
7. Яхно Н.Н., Преображенская И.С., Захаров В.В. и др. Распространенность когнитивных нарушений при неврологических заболеваниях (анализ работы специализированного амбулаторного приема) // Неврология, нейропсихиатрия, психосоматика. 2012. № 2. С. 30–34.
8. Яхно Н.Н., Захаров В.В., Локшина А.Б. Синдром умеренных когнитивных нарушений при дисциркуляторной энцефалопатии // Журнал неврологии и психиатрии им. С.С. Корсакова. 2005. Т. 105. № 2. С. 13–17.
9. Яхно Н.Н., Захаров В.В., Локшина А.Б. Нарушения памяти и внимания в пожилом возрасте // Журнал неврологии и психиатрии им. С.С. Корсакова. 2006. Т. 106. № 2. С. 58–62.
10. Яхно Н.Н., Левин О.С., Дамулин И.В. Сопоставление клинических и МРТ-данных при дисциркуляторной энцефалопатии. Сообщение 2: когнитивные нарушения // Неврологический журнал. 2001. Т. 6. № 3. С. 10–19.
11. Вознесенская Т.Г. Некогнитивные нервно-психические расстройства при когнитивных нарушениях в пожилом возрасте // Неврологический журнал. 2010. Т. 15. № 2. С. 4–18.
12. www.mocatest.org.
13. DeKeyser J., Herregodts P., Ebinger G. The mesoneocortical dopamine neuron system // Neurology. 1990. Vol. 40. № 11. Р. 1660–1662.
14. Aston-Jones G., Rajkowsky J., Cohen J. Role of locus coeruleus in attention and behavioral flexibility // Biol. Psychiatry. 1999. Vol. 46. № 9. P. 1309–1320.
15. Bäckman L., Ginovart N., Dixon R. et al. Age-related cognitive deficits mediated by changes in the striatal dopamine system // Am. J. Psychiatry. 2000. Vol. 157. № 4. P. 635–637.
16. Volkow N., Wang G., Fowler J. et al. Parallel loss of presynaptic and postsynaptic dopamine markers in normal aging // Ann. Neurol. 1998. Vol. 44. № 1. P. 143–147.
17. Bille J., Bukiwsky J.V., de Ferron A. et al. Decline cerebral et therapeutique: une etude clinique multicenrique de Trivastal 50 retard en Neuro-Geriatrie // Psych. Med. 1986. Vol. 18. P. 609–626.
18. Scholing W.E. A double-blind study using psychometric tests Trivastal versus a reference compound // Temp. Medical. 1982. P. 114b.
19. Nagaraia D., Jayashree S. Randomized study of the dopamine receptor agonist piribedil in the treatment of mild cognitive impairment // Am. J. Psychiatry. 2001. Vol. 158. № 9. P. 1517— 1519.
20. Захаров В.В. Всероссийская программа исследований эпидемиологии и терапии когнитивных расстройств в пожилом возрасте («Прометей») // Неврологический журнал. 2006. Т. 11. № 2. С. 27–32.
21. Захаров В.В. Распространенность и лечение когнитивных нарушений в неврологической клинике (Результаты Всероссийского исследования «ПРОМЕТЕЙ») // Consilium Medicum. 2008. Т. 10. № 2. С. 114–117.
22. Захаров В.В. Дофаминергическая и норадренергическая терапия когнитивных нарушений // Журнал неврологии и психиатрии им. С.С. Корсакова. 2006. Т. 106. № 9. С. 43–47.
23. Яхно Н.Н., Захаров В.В., Страчунская Е.А. и др. Лечение недементных когнитивных нарушений у пациентов с артериальной гипертензией и церебральным атеросклерозом // Неврологический журнал. 2012. № 4. С. 49–55.
24. Захаров В.В., Локшина А.Б. Применение препарата «Проноран» (пирибедил) при легких когнитивных расстройствах у пожилых больных с дисциркуляторной энцефалопатией // Неврологический журнал. 2004. Т. 9. № 2. С. 30–35
Заведующая лабораторией медицинской экспертизы и реабилитации при психических и поведенческих расстройствах РНПЦ МЭиР, кандидат мед. наук, доцент Татьяна Емельянцева обратила внимание на ошибки при диагностике когнитивных расстройств врачами-психиатрами-наркологами, привела случаи из практики. Примеры были представлены в рамках республиканского научно-практического семинара с международным участием «Мультидисциплинарная медицинская помощь при психических и поведенческих расстройствах» на базе РНПЦ психического здоровья.
Нормативная База

Нарушения психических функций (в т. ч. когнитивных) могут быть незначительными (ограничения функционирования (ОФ) 0–4 %); легкими (5–24 % ОФ); умеренными (25–49 % ОФ); выраженными (50–75 % ОФ); резко выраженными (76–95 % ОФ). С учетом степени тяжести нарушений когнитивных функций выносится решение об инвалидности.
Татьяна Емельянцева:
Кроме медико-социальной экспертизы врач-эксперт сталкивается с вопросами независимой медицинской экспертизы, а это уже обжалование решений в судебном порядке. Поэтому установление степени тяжести нарушений когнитивных функций требует четкости и объективности.
Так, 4 февраля 2022 года вышел приказ Минздрава № 131 «Об утверждении метода оценки ограничений жизнедеятельности при последствиях заболеваний и травм, состояниях у лиц в возрасте старше 18 лет», где впервые представлены критерии оценки ограничений жизнедеятельности у лиц с когнитивными расстройствами.
Кроме того, имеется Инструкция по применению № 158 от 29 декабря 2020 года «Диагностика когнитивных расстройств», предназначенная прежде всего для ВОП, но также для других специалистов.
Согласно данной инструкции, когнитивные расстройства — это органические психические расстройства (F00–F09) со стойким снижением когнитивных функций вследствие дегенеративных, сосудистых, травматических, дисметаболических, смешанных заболеваний головного мозга.
При определении степени тяжести нарушений когнитивных расстройств сопоставляются жалобы пациента на снижение памяти с трудностями в выполнении общих задач и требований, в быту, самообслуживании, а также с данными анамнеза, медицинского осмотра (с оценкой нарушений ориентации в месте, времени, собственной личности), результатами нейропсихологического исследования с одновременным использованием краткой шкалы оценки психического статуса (The Mini-Mental State Examination, MMSE) и «батареи лобной дисфункции» (Frontal Assessment Battery, FAB).
Татьяна Емельянцева:
В отличие от клинического протокола оказания медицинской помощи пациентам с психическими и поведенческими расстройствами, утвержденного приказом Минздрава от 31 декабря 2010 г. № 1387, в инструкции для уточнения степени тяжести когнитивных расстройств дополнительно к тесту MMSE предложен тест FAB.
Это связано с тем, что на современном этапе при установлении инвалидности у пациента с когнитивными расстройствами часто выявляются нарушения, связанные с сосудистыми заболеваниями головного мозга.
Татьяна Емельянцева приводит критерии оценки когнитивных нарушений в соответствии с приказом Минздрава № 131.
Незначительные нарушения когнитивных функций (ОФ 0 (0–4 %))
Ограничения жизнедеятельности незначительные, как правило, соответствуют диагнозу «органическое эмоционально-лабильное (астеническое) расстройство» (F06.6).
Пациенты предъявляют субъективные жалобы на снижение памяти, могут забыть, где разместили знакомые предметы, не помнят имена, которые хорошо знали. Но такие нарушения не препятствуют усвоению и использованию информации.
Нет объективных свидетельств дефицита памяти во время клинического интервью. Может отмечаться эмоциональная лабильность — перепады настроения, тревожно-депрессивные симптомы. Возможно незначительное снижение производительности при выполнении сложных заданий в повседневной деятельности. Нарушения способности во всех основных (базовых) категориях оцениваются как функциональный класс (ФК) 0.
Татьяна Емельянцева:
Таким образом, диагноз «Органическое эмоционально-лабильное (астеническое) расстройство» не является инвалидизирующим. Тем не менее на практике видим совершенно другое.
Пациент А., 58 лет. Жалобы на нарушения внимания, субъективные нарушения памяти, проявления «душевной слабости», нарушения сна. ДЭП 1-й стадии. При медосмотре: «ориентирован верно». Не указаны трудности в повседневной жизни. В протоколе нейропсихологического исследования отмечены истощаемость, снижение устойчивости и активности внимания, результаты MMSE — 28 баллов, FAB — 17 баллов.
Диагноз врача-психиатра-нарколога при направлении на МСЭ: последствия органического поражения ЦНС с легким когнитивным снижением.
Диагноз врача-эксперта: органическое эмоционально-лабильное (астеническое) расстройство. Незначительные нарушения психических функций. Нарушения по всем основным (базовым) категориям жизнедеятельности оценены как ФК0.
Татьяна Емельянцева:
Когнитивные нарушения у пациента А. врачом-психиатром-наркологом были оценены неправильно, клинико-функциональный диагноз выставлен некорректно. Скорее всего, при постановке диагноза врач ориентировался на субъективные жалобы пациента и результаты обследования психологом без учета психического статуса и трудностей в повседневной жизни.
Легкие нарушения когнитивных функций (ОФ 1 (5–24 %))
Как правило, соответствуют диагнозу «органическое легкое когнитивное расстройство» (F06.7), в легкой степени присутствуют ограничения жизнедеятельности.
Отмечаются нарушения в ориентации в месте и времени в непривычных (новых) условиях. Присутствуют нарушения в целенаправленной деятельности (исполнительных функциях) или одно и более из следующих нарушений: эмоциональная лабильность и/или эйфория, неуместные шутки и/или раздражительность, неконтролируемые вспышки гнева и агрессии и/или апатия, и/или расторможенность влечений без учета последствий и социальных норм, и/или излишняя подозрительность. Отмечаются легкие трудности в семейных и базисных экономических отношениях (в использовании денег для покупок, оплате услуг, сбережениях).
Когнитивные нарушения подтверждаются результатами нейропсихологического исследования: MMSE — 24–27 баллов, FAB — 12–16 баллов.
Результаты тестов требуют оценки в динамике. Имеющиеся легкие нарушения психических функций (в т. ч. когнитивных) приводят к нарушениям способности контролировать свое поведение (ФК1), во всех основных (базовых) категориях жизнедеятельности — ФК0.
Пациент Б., 88 лет. Жалобы на головные боли, шум в голове, снижение памяти на текущие события, плохой сон. ДЭП 2-й стадии с умеренным вестибуло-атактическим синдромом. При медосмотре: «ориентирован в месте, времени и собственной личности». Трудности в повседневной жизни не отражены. Результаты нейропсихологического исследования: MMSE — 25 баллов, FAB — 14 баллов.
Заключение психолога по результатам нейропсихологического исследования: умеренное когнитивное снижение. Заключение ВКК при направлении на МСЭ: органическое астеническое расстройство с когнитивными нарушениями, не достигающими деменции, нарушения способности контролировать свое поведение (ФК2).
Консультативное заключение врача-эксперта при проведении независимой экспертизы: ДЭП 2-й стадии с умеренным вестибуло-атактическим синдромом. Органическое легкое когнитивное расстройство. Имеются легкие нарушения статодинамической функции, легкие нарушения психических функций, нарушения способности к передвижению ФК1, самообслуживанию ФК1, контролю своего поведения ФК1, ориентации ФК0, общению ФК0, что с учетом синдрома социальной компенсации позволяет установить пациенту Б. 2-ю группу инвалидности.
Татьяна Емельянцева:
В заключении при направлении на МСЭ отражена достаточно частая ошибка при формулировке клинико-функционального диагноза у лиц с когнитивными расстройствами. Критерии органического легкого когнитивного расстройства в МКБ-10 прописаны не очень четко.
Диагноз «органическое умеренное когнитивное расстройство» в МКБ-10 отсутствует, и, таким образом, к преддементным расстройствам относится только диагноз «органическое легкое когнитивное расстройство». Результаты нейропсихологического тестирования, оцененные как умеренные, не должны становиться приоритетными при установлении тяжести нарушений когнитивных функций.
Приоритетными должны быть имеющиеся ограничения жизнедеятельности, данные о трудностях в повседневной деятельности и данные психического статуса, которые обязательно следует отражать в медицинских документах в полной мере при направлении на МСЭ. С позиций МСЭ при наличии легкого когнитивного расстройства имеются легкие ограничения жизнедеятельности. Обратите внимание: нарушения способности контролировать свое поведение — ФК1, при этом нарушения способности к ориентации — ФК0. Имеющиеся нарушения в ориентации в незнакомой обстановке оцениваются как незначительные.
Еще одна тема, отмечает Татьяна Емельянцева, это использование диагноза «органическое легкое когнитивное расстройство» детскими врачами-психиатрами. Обычно такой диагноз устанавливается у лиц с пограничным уровнем интеллектуального развития как в возрасте до 18 лет, так и возрасте после 18 лет. В соответствии с приказом № 131 у лиц с легкой умственной отсталостью (более выраженным снижением интеллектуальных функций) при ОФ (5–24 %) ограничения жизнедеятельности оцениваются как легкие.
Татьяна Емельянцева:
Таким образом, когда при направлении на МСЭ мы видим диагноз «Органическое легкое когнитивное расстройство» у лиц с пограничным уровнем интеллектуального развития, это неправильно. В результате возникают прецеденты для жалоб, обжалований решений, независимой медицинской экспертизы.
Умеренные нарушения когнитивных функций (ОФ 2 (25–49 %))
Как правило, соответствуют диагнозу «деменция легкая».
Определяется частичная дезориентация во времени: пациенты путают дату, день недели, время года и т. п. Во время опроса путают свой адрес, не могут назвать номер телефона, имена внуков, соседей. Ошибаются в подсчете своего возраста. Сохранена большая часть знаний о себе и других, в т. ч. профессиональная память. Нарушения памяти наиболее заметны при усвоении новой информации. Отмечаются трудности в повседневной жизни относительно местонахождения бытовых предметов, а также относительно социальных договоренностей или информации, полученной от родственников.
Имеются трудности с выполнением финансовых задач. Повседневная деятельность затруднена, хотя возможно относительно независимое проживание при периодической помощи других лиц. Могут присутствовать нестойкие бредовые симптомы и агрессивное поведение, стойкие депрессивные симптомы.
Результаты нейропсихологического исследования: MMSE — 20–24 балла, FAB ниже 11 баллов, ошибки в тесте рисования часов.
Сопоставление результатов MMSE и FAB при диагностике лобной, лобно-подкорковой деменции может обнаруживать более низкий результат FAB (менее 11 баллов) при относительно сохраненных показателях MMSE. Результаты тестов требуют оценки в динамике.
Татьяна Емельянцева:
Диагноз «легкая деменция» при направлении на МСЭ выставляется крайне редко. На это есть свои объективные причины. Лица с легкой деменцией, как правило, не наблюдаются врачами-психиатрами-наркологами, так как просто не доходят до них.
Такие пациенты, их родственники не обращаются к специалисту, списывая нарушения памяти на возраст, они уверены: если человек помнит песни и стихи своей молодости, то это еще не деменция, — отмечает Татьяна Емельянцева.
При легкой деменции большая часть знаний о себе и других, профессиональная память еще сохранены, но человек не помнит, что ел на завтрак, какой сегодня месяц, год… Нужно работать с населением, мотивировать обращаться за помощью к специалистам.
Это позволит своевременно назначить патогенетическое лечение, достаточно эффективное на данной стадии заболевания: не излечивает, но позволяет значительно продлить сроки относительно самостоятельного проживания. Врачи-психиатры-наркологи в своем заключении при направлении пациента с умеренными когнитивными расстройствами могут указывать диагноз: последствия ОНМК, поздний восстановительный период с умеренными когнитивными нарушениями. При такой формулировке нарушения способности к контролю своего поведения — ФК2, ориентации — ФК1, самообслуживанию — ФК1, общению — ФК1.
Пациентка В., 80 лет. ДЭП 2-й стадии. Осматривалась врачом-психиатром-наркологом впервые по направлению поликлиники для МСЭ. Нарушения памяти на текущие события. Трудности в повседневной жизни относительно местонахождения бытовых предметов, социальных договоренностей или информации, полученной от родственников. Заявляет, что внучка забрала паспорт, не может его найти; допускает вербальную агрессию.
Определяется частичная дезориентация во времени: путает дату, день недели называет приблизительно. При опросе сообщает свой адрес, но не может назвать номер телефона, путает имена внуков. Ошибается в подсчете своего возраста. Испытывает трудности с выполнением финансовых задач. Проживает относительно независимо при периодической помощи родственников, которые оплачивают счета, покупают продукты.
Результаты нейропсихологического исследования: MMSE — 22 балла, FAB — 10 баллов, ошибки в тесте рисования часов. Диагноз: деменция легкая.
Татьяна Емельянцева:
Для МСЭ с учетом критерия в МКБ-10 «длительность нарушений более 6 месяцев» можно сформулировать диагноз: ДЭП 2-й стадии с умеренными когнитивными нарушениями (по результатам нейропсихологического тестирования (дата): MMSE — 22 балла, FAB — 10 баллов, что соответствует легкой деменции). Если у пациента установлена легкая деменция, важно рассказать об этом его родственникам, пояснить, что нужно делать, чтобы когнитивные нарушения не прогрессировали.
Выраженные нарушения когнитивных функций (ОФ 3а (50–75 %))
Как правило, соответствуют диагнозу «деменция умеренная».
Отмечается полная или частичная дезориентация в месте и времени. Пациенты путаются в именах близких, но помнят свое имя. Способны отличить знакомых людей от незнакомых. Практически не удерживают в памяти последние события, сохраняют некоторые отрывочные сведения о прошлой жизни. Часто нарушены суточные биоритмы. Интересы ограничены и поддерживаются плохо. Не могут удерживать целенаправленность в деятельности. Могут отмечаться абулия, стереотипные простые действия, нарушения речи, бредовые, депрессивные симптомы, симптомы расстройства восприятия, агрессивное поведение.
Возможно нарушение контроля мочеиспускания. Невозможно функционирование в повседневной жизни без помощи других лиц.
Результаты нейропсихологического исследования: MMSE — 10–19 баллов, FAB ниже 11 баллов, несостоятельность в тесте рисования часов.
Имеющиеся выраженные нарушения когнитивных функций приводят к нарушениям способности к контролю своего поведения — ФК3, ориентации — ФК2(3), самообслуживанию — ФК2(3), общению — ФК2(3).
Пациент Г., 77 лет. Жалобы на снижение памяти на текущие события, трудности в повседневной жизни: не готовит, не способен разогреть еду, может принимать пищу самостоятельно. В туалет ходит мимо унитаза. На улице ориентируется только возле дома, в котором проживает, может заблудиться. При осмотре не называет дату, путает время года, не сразу вспомнил имя дочери. Способен отличить знакомых от незнакомых, но путается в их именах. Имеются оптико-пространственные нарушения: не способен видеть предметы на рисунке, несостоятелен в тесте рисования часов. Называет предназначение предметов. Отмечается булимия. Бредовой симптоматики, агрессивного поведения не отмечено.
Диагноз: деменция умеренная, связанная с болезнью Альцгеймера. Выраженные когнитивные нарушения приводят к нарушениям способности к контролю своего поведения — ФК3, ориентации — ФК3, самообслуживанию — ФК2, общению — ФК2.
Резко выраженные нарушения психических функций (ОФ 3б (76–95 %))
Как правило, соответствуют диагнозу «деменция выраженная».
Отмечается глобальное снижение всех психических функций. Полная неспособность к усвоению информации, пациент не в состоянии узнать даже близких родственников. Полная дезориентация. Могут отмечаться периодические нарушения сознания. Утрачены все речевые функции, базовые психомоторные навыки.
Не способны контролировать физиологические отправления. Требуется помощь при приеме пищи. Как правило, присутствует очаговая неврологическая симптоматика.
Нейропсихологическое исследование: низкие результаты тестов MMSE (<10 баллов) или вовсе неспособность выполнить тесты. Имеющиеся резко выраженные нарушения психических функций приводят к нарушениям способности к контролю своего поведения — ФК4, самообслуживанию — ФК4, ориентации — ФК4, общению — ФК4.
Отдельно Татьяна Емельянцева обращает внимание на недостаточную диагностику болезни Альцгеймера, приводит данные анализа причин первичной инвалидности вследствие деменции у лиц в возрасте 18 лет и старше в Беларуси за 2021 год.
Лидирует сосудистая деменция — 1 087 случаев инвалидности при первичном освидетельствовании в сравнении с 129 случаями болезни Альцгеймера. Что с этим делать? Наверное, улучшать диагностику. Идут дискуссии о том, что пока будет существовать диагноз «Дисциркуляторная энцефалопатия», не будет устанавливаться диагноз «болезнь Альцгеймера».
Необходимо проводить междисциплинарные мероприятия и договариваться о том, что мы можем сделать для того, чтобы диагноз «болезнь Альцгеймера» устанавливался так, как это происходит во всем мире.
Статья на конкурс «био/мол/текст»: Шизофрения — болезнь, вызывающая множество вопросов у людей, далеких от психиатрии. При разговоре о ней мы будто бы оказываемся в дремучем лесу, где невозможно понять, откуда и куда ведут тропинки: слишком много теорий патогенеза, слишком разные проявления болезни. Шизофрения — это интуитивно возникающие ассоциации: сумасшедший дом, смирительная рубашка, лечение, медикаменты. Мы попробуем пройти по темному лесу и понять, что современная нейробиология и психиатрия могут рассказать нам о шизофрении.
Добавление, утрата и искажение
Шизофрения — одно из наиболее распространенных психических расстройств, главным признаком которого является утрата целостности психических процессов.
В современной медицине считается, что при шизофрении можно выделить три группы симптомов (табл. 1).
Первая группа — это продуктивная или психотическая симптоматика. В нее включают феномены психической жизни, которые возникли в ходе болезни. Типичным примером являются бредовые идеи преследования (человек считает, что он стал жертвой слежки спецслужб) или слуховые галлюцинации («голоса в голове»). Чаще всего причиной обращения к психиатру являются эти симптомы, так как они больше всего настораживают, а порой и пугают родственников.
Вторая группа (негативная симптоматика) представляет собой утрату тех или иных черт психики, присущих человеку до болезни. Обычно это эмоциональное уплощение (снижение способности переживать эмоции вплоть до безразличия), абулия (утрата желаний, сужение круга интересов) и социальная аутизация (отдаление от близких, стремление к одиночеству).
В третью группу — когнитивные симптомы — психиатры включают различные изменения в обработке информации: нарушение кратковременной памяти, внимания, процессов торможения в коре. Пациент не удерживает нить разговора, постоянно переключаясь на побочные темы. В его речи одновременно существуют противоположные рассуждения, и он не осознает этих противоречий.
| Когнитивные симптомы | Негативные симптомы | Продуктивные симптомы |
|---|---|---|
| Проблемы с концентрацией Снижение кратковременной памяти Нарушение ассоциативных связей, выделения общих значимых признаков. Непоследовательность мышления, отсутствие его цельности и слаженности |
Эмоциональное обеднение Социальная аутизация Угасание желаний Ангедония (отсутствие удовлетворения) Скудная, малоэмоциональная речь |
Галлюцинации («голоса в голове») Бред (патологические убеждения пациента в воздействии на него, утраты контроля над своими действиями, мыслями и ощущениями) Двигательные нарушения |
Мышление пациентов с шизофренией отличается избыточной сложностью, вычурностью и многим кажется просто оригинальным. При подробном обследовании пациента мы легко обнаружим логические ошибки в мышлении. Например, есть тест для оценки мышления, представленный во врезке ниже. Даже неподготовленный человек заметит нелепости в тексте: «Генрих IV, французский БАТРАК», «Увидавши своего ЧЕЛОВЕКА в городе». Пациент пишет «потерял на охоте свою ЛОШАДЬ», а через пару предложений мы читаем: «Король остановил своего КОНЯ». Также заметны повторы слов «ЖЕНИТЬ СВОЕГО своего сына», «Не будете ли вы добры мне ЕГО ПОКАЗАТЬ его?». Этот тест легко выявляет нарушения мышления у пациентов.
Как правило, у пациентов с шизофренией можно обнаружить симптомы из всех трех групп. Есть такие формы заболевания, при которых на протяжении всей жизни продуктивная симптоматика не появляется, а клиническая картина обусловлена только негативными симптомами и когнитивными нарушениями. Этот факт говорит о том, что шизофрения — это целое множество разных форм болезни. В психиатрии существует отдельное понятие «расстройства шизофренического спектра». В этом многообразии есть шизофрения с бредом и галлюцинациями (параноидная шизофрения). Спектр вобрал в себя и простую шизофрению с преобладающей негативной и когнитивной симптоматикой. Там находится также шизотипическое расстройство (вялотекущая шизофрения в советской и российской психиатрии), где мы не увидим ярко очерченной продуктивной симптоматики, но зато клиническую картину будут определять негативные и выраженные когнитивные симптомы. На самом краю спектра среди мягких форм болезни находится шизоидное расстройство личности, в основе которого лежит социальная и эмоциональная отчужденность человека от мира. Последний диагноз отличается от шизофрении и шизотипического расстройства тем, что это стабильное, без склонности к прогрессированию, состояние.
В тихом омуте когнитивных симптомов
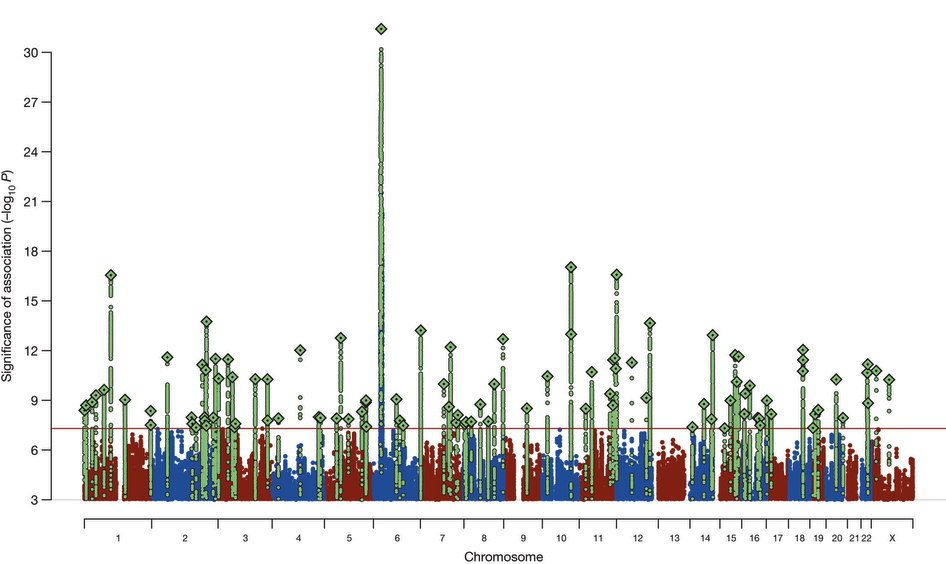
Врачи-психиатры знают, что часто у пациента с шизофренией в роду есть верифицированные пациенты с таким же диагнозом или «странные» родственники, в описании которых доктор легко узнает психическое расстройство шизофренического спектра. Классические методы исследования наследственности, например, близнецовый метод, указывают на то, что в развитие шизофрении большой вклад вносят гены [1]. В настоящее время известно 108 участков нашей ДНК, где могут находиться гены, ответственные за развитие шизофрении (рис. 1) [2]. Это говорит о том, что нет одного определенного гена шизофрении, и речь идет о полигенной природе наследования, вероятнее всего, сочетающейся с накоплением мутаций из поколения в поколение.
Рисунок 1. Массив генетических мутаций, связанных с повышенным риском шизофрении. Всего выделено 108 «шизофренических» локусов, но больше всего выделяется локус на 6-й хромосоме.
Итак, шизофрения имеет генетический компонент в своем патогенезе. В случае этой болезни человек не рождается с развернутой клинической картиной психического расстройства. Оно формируется исподволь, постепенно изменяя психику человека. Чтобы проследить за развитием симптомов у пациента с шизофренией, мы можем использовать два способа. Первый способ: на машине времени перенестись в прошлое и обследовать пациента за несколько лет до появления продуктивных симптомов. Второй способ: набрать группу пациентов с высоким риском развития шизофрении и длительно наблюдать за ними, выявляя ранние симптомы заболевания. Увы, первый способ нам недоступен, поэтому приходится использовать второй.
В современной психиатрии существует понятие «синдром риска первого психоза» (psychosis risk syndrome) (см. врезку). Это состояние психики, которое предшествует развитию полноценного приступа шизофрении. Оно формировалось на основе ретроспективных исследований жизни пациентов с шизофренией. Выяснилось, что определенные симптомы отмечались у многих пациентов за несколько месяцев и лет до дебюта заболевания. Эти признаки и легли в основу синдрома риска первого психоза.
Особую роль в этом синдроме играют когнитивные симптомы. В исследовании 2012 года было показано, что пациенты с синдромом риска психоза, демонстрирующие более выраженные когнитивные нарушения, с большей вероятностью в дальнейшем перенесут психотический эпизод [3]. Кроме того когнитивные нарушения отмечаются и у родственников пациентов с шизофренией, которые не демонстрируют психотических и негативных симптомов [4]. Сами когнитивные симптомы многими исследователями связываются с нарушением контролирующей функции лобной коры [5]. Кроме нейропсихологических тестов, в наблюдении за пациентами с высоким риском развития психоза используются методы нейровизуализации. В ходе длительного наблюдения за была обнаружена интересная особенность. Пациенты, у которых за время наблюдения развивался психоз, демонстрировали более высокую скорость потери серого вещества в лобных долях и ускоренное расширение третьего желудочка [6].
Таким образом, шизофрения — это не заболевание, которое берется непонятно откуда. Можно утверждать, что первым продуктивным симптомам предшествует продромальный период различной продолжительности, в ходе которого отмечаются заметные когнитивные нарушения и изменения в структуре головного мозга. Кроме того, когнитивные симптомы есть у родственников тех, кто заболеет шизофренией. Родственные связи подразумевают общность генетической информации. Исходя из этого, шизофрению можно рассматривать как болезнь, которая клинически начинается не с бреда и галлюцинаций, а с изменений в когнитивных процессах. Биологическим субстратом болезни при этом является постепенная трансформация структуры мозга, обусловленная генетической предрасположенностью.
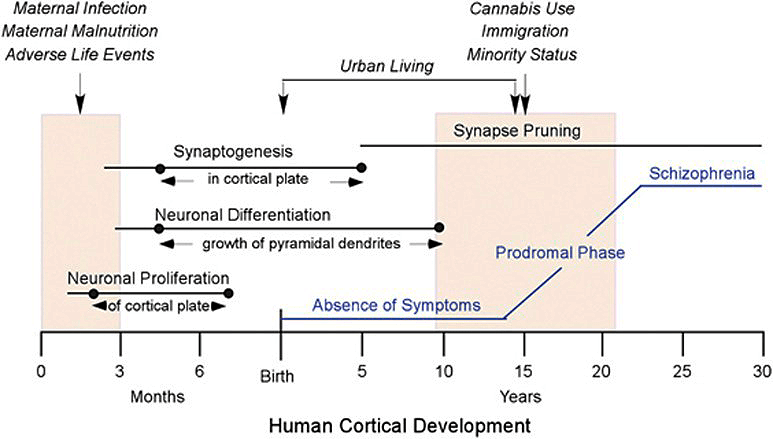
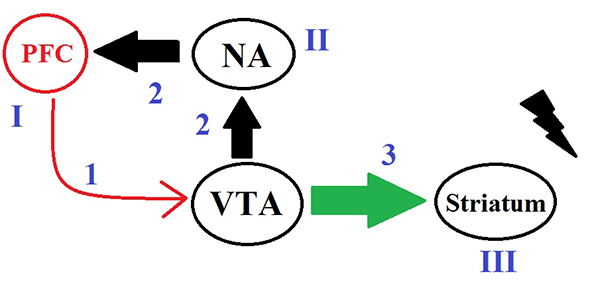
Связь потеряна
Важно понять, какой процесс лежит в основе изменения структуры мозга при шизофрении. Накопилось большое количество доказательств того, что в патогенезе различных ее форм значимую роль играет неправильное развитие головного мозга, в частности, нарушение процессов дифференцировки нейронов в эмбриональном периоде развития и прунинга. Прунинг — процесс избавления нейронов от ненужных, избыточных связей с другими нейронами во время развития головного мозга, начинающийся после рождения и заканчивающийся в молодости.
Выделяют ряд факторов, воздействие которых в период беременности увеличивает у ребенка риск возникновения шизофрении. Инфекции, перенесенные матерью в этот период, высокий уровень интерлейкинов в ее крови, плохое питание, стресс могут влиять на закладку и развитие нейронов головного мозга нового человека [7]. Сочетание нарушенной закладки нейронов и определенных генетических вариантов нарушает нормальное течение прунинга. О влиянии патологического прунинга при шизофрении говорит недавнее исследование, опубликованное в журнале Nature [8]. Группа ученых после 5-летней работы с данными 65 000 человек обнаружила, что риск шизофрении зависит от активности компонента системы комплемента C4 (рис. 2). Чем выше активность определенного варианта этого белка, вовлеченного в прунинг, тем выше риск шизофрении. У большинства пациентов первые психотические симптомы возникают в позднем юношеском или раннем молодом возрасте — периоде завершения активного прунинга. Более ранние дебюты заболевания, вероятнее всего, связаны с грубым нарушением закладки нервной ткани или более тяжелым генетическим бэкграундом пациента (например, если его родители страдают шизофренией). До дебюта у пациента отмечаются когнитивные симптомы, входящие в продромальную стадию заболевания (рис. 3).
Рисунок 2. Связь компонента комплемента C4 и риска шизофрении. Чем выше уровень экспрессии формы белка C4A, тем больше риск заболеть этим психическим расстройством.
Рисунок 3. Реализация взаимодействия между различными факторами риска шизофрении. Все начинается во внутриутробном периоде развития, когда на формирующийся мозг воздействуют различные вредности (инфекции, плохое питание, стрессовые ситуации). Это приводит к нарушению закладки нейронов. После рождения у пациента существуют нечеткие симптомы (преимущественно когнитивные и негативные), которые усиливаются в период активного прунинга, а также при стрессовых событиях жизни и, например, при употреблении марихуаны. Начинается продром болезни, который выливается в психоз, с которым пациент и попадает в поле зрения психиатров.
Вероятно, когнитивные симптомы представляют собой последствия того, что из-за нарушений закладки нейронов и прунинга между нервными клетками не образуются связи, нормально обеспечивающие функции мозга. Связи есть, но они дисфункциональны. Нервные сигналы передаются и обрабатываются с искажениями. Нарушается формирование логических цепочек, стройность мышления, что мы и наблюдаем в качестве когнитивных симптомов шизофрении в продромальном периоде. Кроме того, когнитивные симптомы остаются в периоды болезни, когда бред и галлюцинации купированы приемом препаратов, что еще раз указывает на их первичность в развитии шизофрении. Когнитивные и негативные симптомы являются сложными для лечения, и именно они чаще всего приводят к потере трудоспособности и самостоятельного проживания у пациентов с шизофренией.
Мозг теряет контроль
Проблемы с закладкой нейронов и нарушением прунинга — это очень общие слова для того, что происходит с мозгом при шизофрении. Вероятнее всего, картина развития болезни выглядит следующим образом.
У будущего пациента с психозом в детстве существуют проблемы с нейронами в виде дефекта их развития. Эти дефекты не очень грубы, но приводят к формированию когнитивных, а возможно, и негативных симптомов в мягкой форме. По мере функционального созревания мозга существующие симптомы усугубляются из-за нарушения процесса прунинга. Утяжеляется когнитивный дефицит; нарастает негативная симптоматика в виде стремления к одиночеству и эмоционального уплощения. Пока все это касается преимущественно фронтальной коры, где трудятся глутаматные нейроны [9]. Нельзя исключать того, что когнитивные симптомы вызываются и нарушениями в передаче сигналов на уровне других отделов коры. Неправильный прунинг может нарушать способность других участков коры к правильному распознаванию и обработке сигналов.
Вернемся к лобной коре. Существуют глутаматные пути, ведущие из лобной доли в вентральную область покрышки (ventral tegmental area, VTA) и регулирующие ее активность. Проблемы в лобной коре начинают влиять и на VTA. Снижение глутаматного воздействия на эту область уменьшает тормозящее действие ГАМКергических нейронов на стриатум, что вызывает увеличение уровня дофамина в мезолимбическом пути головного мозга. В то же время снижается уровень дофамина в мезокортикальном пути (рис. 4) [10]. Увеличение уровня дофамина в мезолимбическом пути вызывает продуктивные симптомы (бред, галлюцинации), но также может приводить к утяжелению когнитивных искажений за счет усиления способности мозга находить паттерны в поступающей извне информации [11]. Наш мозг склонен всюду искать совпадения и сходства; мы стремимся выделить разнообразные паттерны в окружающем нас потоке информации [12]. В норме распознавание паттернов проходит гладко: мы выделяем главные признаки в окружающей действительности, выстраиваем стройные логические связи. Шизофренический мозг в продромальной стадии демонстрирует нахождение неправильных паттернов, происходит искажение обработки информации, а в стадии психоза выявление паттернов становится в корне неправильным. Это проявляется в виде галлюцинаций и бредовых идей. Когнитивные симптомы в периоде психоза утяжеляются. Негативная симптоматика обусловлена снижением уровня дофамина в мезокортикальном пути и нарушением глутаматной передачи в лобной доле, что в целом изменяет работу «эмоциональных» отделов нашей коры. В дополнение к этому нарушения закладки нейронов и неправильно прошедший прунинг могут нарушать связь различных отделов мозга между собой. Например, измененное взаимодействие лобных и височных долей приводит к тому, что человек перестает воспринимать свои мысли и действия как свои собственные [10]. У него складывается ощущение, что мысли ему кто-то вкладывает в голову, а действиями управляют посторонние лица. В психиатрии подобное состояние называется синдромом Кандинского-Клерамбо.
Рисунок 4. Схема постепенного развития когнитивных, негативных и продуктивных симптомов шизофрении. Первичным является процесс нарушения связей между глутаматными нейронами в префронтальной коре (PFC) — I. Так формируются когнитивные симптомы, существующие до манифестации психоза. Ослабление коркового влияния (1) на вентральную область покрышки (VTA) приводит к уменьшению дофаминового сигнала (2) через прилежащее ядро (NA) в префронтальную кору (PFC) — II. На этом этапе возникают негативные симптомы шизофрении. Ослабление влияния на вентральную область покрышки растормаживает (3) дофаминовую систему стриатума (Striatum) — III. Это провоцирует возникновение психоза (галлюцинаторных переживаний и бредовых идей).
рисунок автора статьи
Шизофрения может начаться раньше возраста окончания прунинга (детская шизофрения), и тогда она связана с более выраженными негативными и когнитивными симптомами. Образуется более тяжелый дефект эмоциональной и волевой сферы; у пациента больше выражена дезорганизация мышления. Также есть более поздние формы с дебютом заболевания в 30 лет и старше. Эти индивидуальные варианты, скорее всего, объясняются разной тяжестью мутаций в ДНК пациента. У шизофрении есть разные типы течения. Болезнь может существовать постоянно в течение жизни, может возникать приступами, оставляя негативные симптомы на одном уровне или приводя их к прогрессированию. Эти различия, вероятнее всего, связаны с различными генетическими вариантами болезни.
Лечение шизофрении становится все более успешным. В донейролептическую эпоху пациентов с шизофренией лечили электросудорожной терапией и инсулиновыми шоками. До появления этих способов пациенты оставались без лечения в привычном для нас понимании этого слова, и относительно быстро их состояние становилось плачевным: бред и галлюцинации приобретали фантастический характер, а мышление становилось все более дезорганизованным до потери хоть какой-нибудь связности. Негативные и когнитивные симптомы приобретали крайнюю степень выраженности.
Основным классом препаратов, используемых для терапии шизофрении в настоящее время являются нейролептики (антипсихотики). Антипсихотики ранних поколений (галоперидол, аминазин) хорошо справляются с продуктивными симптомами, но на негативные и когнитивные симптомы действуют мало. Это связано с преимущественным воздействием препаратов на дофаминовые рецепторы в мозге человека [13]. Более современные препараты (кветиапин, рисперидон) влияют на дофаминовые и другие (серотониновые, гистаминовые, адренергические) рецепторы ЦНС, и при этом они лучше справляются с когнитивными и негативными симптомами шизофрении, чем «старые» нейролептики. Возможно, с исследованием патогенеза шизофрении на клеточном уровне врачи получат такой препарат, который позволит не только контролировать симптомы, но и излечить человека полностью, вернуть ему его жизнь, восстановить все потерянные связи.
- Sullivan P.F., Kendler K.S., Neale M.C. (2003). Schizophrenia as a complex trait: evidence from a meta-analysis of twin studies. Arch. Gen. Psychiatry. 60, 1187–1192;
- Ripke S., Neale B.M., Corvin A., Walters J.T., Farh K.H., Holmans P.A. et al. (2014). Biological insights from 108 schizophrenia-associated genetic loci. Nature. 511, 421–427;
- Giuliano A.J., Li H., Mesholam-Gately R.I., Sorenson S.M., Woodberry K.A., Seidman L.J. (2012). Neurocognition in the psychosis risk syndrome: a quantitative and qualitative review. Curr. Pharm. Des. 18, 399–415;
- Cannon T.D., Bearden C.E., Hollister J.M., Rosso I.M., Sanchez L.E., Hadley T. (2000). Childhood cognitive functioning in schizophrenia patients and their unaffected siblings: a prospective cohort study. Schizophr Bull. 26, 379–393;
- Lesh T.A., Niendam T.A., Minzenberg M.J., Carter C.S. (2011). Cognitive control deficits in schizophrenia: mechanisms and meaning. Neuropsychopharmacology. 36, 316–338;
- Cannon T.D., Chung Y., He G., Sun D., Jacobson A., van Erp T.G. et al. (2015). Progressive reduction in cortical thickness as psychosis develops: a multisite longitudinal neuroimaging study of youth at elevated clinical risk. Biol. Psychiatry. 77, 147–157;
- Selemon L.D. and Zecevic N. (2015). Schizophrenia: a tale of two critical periods for prefrontal cortical development. Transl. Psychiatry. 5, e623;
- Sekar A., Bialas A.R., de Rivera H., Davis A., Hammond T.R., Kamitaki N. et al. (2016). Schizophrenia risk from complex variation of complement component 4. Nature. 530, 177–183;
- Очень нервное возбуждение;
- Stephan K.E., Friston K.J., Frith C.D. (2009). Dysconnection in schizophrenia: from abnormal synaptic plasticity to failures of self-monitoring. Schizophr. Bull. 35, 509–527;
- Krummenacher P., Mohr C., Haker H., Brugger P. (2010). Dopamine, paranormal belief, and the detection of meaningful stimuli. J. Cogn. Neurosci. 22, 1670–1681;
- Шермер М. Тайны мозга. Почему мы во все верим. М.: Эксмо, 2015. — 560 с.;
- Дофаминовые болезни.

Бытует мнение, что, если захотеть, то признаки шизофрении можно найти практически у любого человека. Психические расстройства, действительно, в последнее время не редкость. С чем это связано? Виноват ли в этом социум? Как распознать основные характерные симптомы и вовремя начать лечение? Наверняка многих интересуют ответы на эти вопросы.
Диагностирование шизофрении
В интернете полно экспресс-тестов для определения уровня подверженности шизофреническим отклонениям. С их помощью можно самостоятельно оценить степень риска развития заболевания. Но даже если тест показал склонность к шизофрении, то ещё ничего не значит: это лишь способ самопроверки устойчивости психики. По его результатам диагноз не ставится, но именно они часто являются толчком к дальнейшему обследованию.
С медицинской точки, зрения выявить шизофрению, особенно в ранней стадии очень тяжело. Трудности заключаются в невозможности использования при диагностике дополнительного оборудования или взятия анализов. Здесь не помогут такие методы, как:
- рентген;
- МРТ;
- ИКТ;
- показатели крови, мочи и т.п.
Диагностика шизофрении предполагает использование интуитивного подхода в работе психиатра. Его применение обусловлено невозможностью понять, объяснить или ощутить состояние больного. Построение каких-либо логических цепочек между симптомами и их последствиями в этом случае малорезультативны.
Современные алгоритмы установления диагноза опираются на методы, разработанные еще в начале ХХ века. Они нисколько не устарели и являются актуальными по сей день. Даже в случае наличия явных шизофренических симптомов, при первичном осмотре может быть поставлен лишь предварительный диагноз – психоз. Шизофрения определяется только после определенного срока наблюдений за пациентом.
Очень важен опыт специалиста, умение наблюдать за больным и выделять главное из его рассказов. Родственники могут дать много полезной информации, влияющей на правильную постановку диагноза. В последнее время успешно применяется проведение нейротестов. С их помощью можно не просто диагностировать расстройство, но и определить степень его тяжести.
Чем грозит шизофрения
Прежде всего, следует знать, что это стойкое психическое расстройство, протекающее в хронической форме и склонное к прогрессированию. Шизофрении свойственны нарушения, отражающиеся на:
- сплоченности психических функций;
- мышлении;
- эмоциональности;
- угасании духовной энергии.
Нарушение мышления – главный симптом шизофрении. После начала заболевания происходит разделение сознания больного. В какой-то момент это может быть все тот же человек, что и раньше, но уже через несколько минут все может кардинально измениться. Когда именно происходит смена здоровой личности на больную, понять сложно. В одном теле, вернее, его сознании, живет сам человек и его болезнь.
Раскол личности приводит к замене логических рассуждений бредовыми идеями. Теряется целенаправленность мышления, наблюдается отсутствие последовательности, перескакивание мыслей.
Может также наблюдаться некая символичность и четкое следование ей. Пациент сам придумывает себе некую последовательность действий, которая, якобы, приведет его к желаемой цели. Он абсолютно точно уверен, что поступать нужно именно так, а не иначе, даже если для этого нужно раздеться в людном месте или съесть несъедобный предмет. А любая, знакомая нам с детства вещь, может вызывать у больного совершенно непредсказуемые ассоциации. Его логические цепочки и умозаключения недоступны здоровым людям, в том числе и психиатрам.
На начальном этапе заболевания часто присутствует спутанность мыслей. При этом слова произносятся правильно и четко, предложения не имеют грамматических ошибок, но понять о чем говорит пациент абсолютно невозможно. Текст, произносимый больным, не имеет ни смысла, ни последовательности, ни целенаправленности.
Трансформация сознания
Бред и галлюцинаторные переживания – неотъемлемые проявления шизофрении. К ним также можно отнести и псевдогаллюцинации. Это ложные слуховые восприятия, носящие странный характер. Голоса, которые слышит больной, по его мнению, могут исходить как из головы, так из любого другого органа – руки, ноги или живота.
Шизофреника не покидает чувство присутствия в организме чего-то неприятного, насильно навязанного. Он может вступать в дискуссию, задавать вопросы или спорить о чем-либо с этим голосом. При этом слышимый голос, как утверждает больной, делает то же самое. Продолжение формирования болезни характеризуется подключением к галлюцинациям еще и бредовых идей.
Бредообразование бывает различных направленностей:
- бред преследования – убеждение, что за человеком кто-то следит или постоянно за ним наблюдает;
- бред отношений – стойкая уверенность в том, что все, происходящие вокруг, события имеют непосредственное отношение к больному;
- бред воздействия – человеку кажется, что его мыслями кто-то руководит, и он не может их самостоятельно контролировать;
- бред особого значения – убежденность в собственном величии, власти или обладании уникальными способностями.
По мере развития шизофрении приходит состояние, называемое эмоционально-волевым пороком. Он порождает отсутствие волевых качеств и полное равнодушие к окружающему миру. Привычные повседневные дела, которые каждый человек ежедневно выполняет, даже не задумываясь, для шизофреника – настоящий подвиг. Он не может себя заставить сделать такие простые вещи, как:
- почистить зубы;
- вымыть голову;
- приготовить еду;
- сходить в магазин;
- сделать элементарную уборку в квартире.
Страдает эмоциональная сфера больного. Это выражается утратой способности проявления нежности, ласки, симпатии, привязанности, тактичности, бережливости. Такой человек заметно меняется, он становится жестким, безразличным и холодным, а иногда, даже жестоким. Иногда это может проявляться даже агрессивными выпадами. Меняются в худшую сторону отношения с близкими, поскольку они не понимают его состояния. Причины болезни
Главным фактором развития шизофрении принято считать наследственность. На генном уровне еще до рождения закладывается тот самый механизм, которому суждено однажды выстрелить.
Психиатры полагают, что предпосылки для заболевания есть чуть ли не у каждого человека. К сбою психического равновесия и невозможности отделять реальные события от иллюзий могут привести:
- сложные внутрисемейные отношения;
- излишняя критика;
- гиперопека;
- частые конфликтные ситуации;
- стрессы;
- нервные потрясения;
- буллинг.
Психиатры и психологи после совместного изучения симптомов и причин развития шизофрении, пришли к обоюдному согласию, что в процессе задействованы следующие факторы:
- наследственная предрасположенность;
- детские психологические травмы;
- нарушения воспитания или педагогические ошибки.
Все они имеют накопительный эффект и, достигнув максимума, происходит срыв. У кого-то это случается внезапно и неожиданно для окружающих, а у некоторых шизофрения приобретает вялотекущую форму.
Очень часто случается, что ни сам больной, ни его близкие не замечают характерных проявлений заболевания на ранней стадии. Впоследствии это может привести к сложностям в постановке диагноза и лечении. К тому же нет никаких гарантий, что ребенок не заболеет шизофренией, даже если у обоих родителей родственники никогда ею не страдали. Вероятность развития психического расстройства у такой категории людей очень мала, но она все-таки есть.
Одной из фантастических причин появления шизофрении некоторые ученые ранее считали эволюцию человечества. Якобы во время интенсивного развития произошел какой-то сбой в мозговой деятельности, затем это отклонение мутировало и передалось следующим поколениям.
Еще был вариант, что болезнь заразна и передается как вирусные или инфекционные заболевания. Но с развитием прогресса в медицине от этих гипотез отказались.
Характерные особенности проявления расстройства
Среди психических заболеваний встречаются такие, первичные признаки которых практически аналогичны. Случается, что пациент обращается к специалисту с типичными признаками психоза, но при более детальной диагностике обнаруживаются симптомы, не соответствующие первоначальному диагнозу. Существуют показатели, проявление которых присуще лишь конкретным нарушениям психики.
Для шизофрении таковыми являются:
- Открытость мыслей. Больной уверен, что все, о чем он думает, доступно окружающим. При этом поток какой-то совершенно ненужной информации начинает путаться в голове, переплетаясь с другими бесполезными умозаключениями. Все это приходит на ум абсолютно не к месту. Человек теряет контроль над этими мыслями, не в силах думать о чем-то другом.
- Отсутствие мыслей. В какой-то момент человек, отдавая себе отчет, кто он, что делает и где находится, явственно понимает, что он абсолютно ни о чем не думает. В голове просто звенящая пустота.
- Бред физического либо психического воздействия. Этот симптом тоже связан с мыслями больного. Ему кажется, что кто-то им управляет, навязывает собственное мнение, заставляет выполнять различные действия. В физическом плане это ощущение болевых проявлений без видимых на то причин.
- Псевдогаллюцинации. Это те ситуации, когда человек слышит, видит или ощущает голоса, образы, запахи, придуманные им же.
- Эмоциональные нарушения. К ним относятся апатия и проявления патологических переживаний.
Рассуждения шизофреника строятся не на основе следственно-логических выводов, а на признаках подобия. Здесь работает символическое мышление. Человек, к примеру, садится в автобус, обращая внимание не на его номер, а соответственно и направление, а на его цвет, хорошо сочетающийся с его ботинками.
Таким людям очень сложно выделить для себя цель, но еще сложнее стремиться к ней. Человек, больной шизофренией, теряет временные рамки. Он искренне не понимает, как это можно куда-то опоздать или почему он не может попасть, например, к врачу за полчаса до назначенного ему времени.
Для шизофрении характерны симптомы так называемой позитивной либо негативной направленности. Положительные симптомы не означают приобретение каких-то хороших качеств, здесь имеется в виду, что к имеющимся особенностям человека добавляются такие, как:
- бред;
- галлюцинации;
- нарушение границ личности.
Отрицательная симптоматика шизофрении предполагает угасание некоторых функций мозга и проявляется следующим образом:
- безынициативностью;
- снижением концентрации, внимания и памяти;
- повышенной усталостью;
- отсутствием заинтересованности;
- заторможенностью мимики и жестов;
- социальной замкнутостью;
- утратой способности наслаждаться жизнью.
Немотивированное тревожное состояние или компульсивные расстройства могут быть предшественниками характерных шизофренических симптомов. Больной не находит в своих действиях ничего необычного, поэтому вся ответственность за своевременное начало лечения лежит на родственниках или друзьях.
Эмоциональные нарушения при шизофрении проявляются следующим образом:
- развитием аутизма;
- потерей волевого компонента психики;
- нарушением ассоциативного мышления;
- демонстрацией прямо противоположных чувств по отношению к одному и тому же объекту;
- уверенность в своей гениальности, но, в то же время, непризнанности;
- апатией.
У взрослых
Замечено, что среди взрослого населения, мужчин, страдающих шизофренией больше, чем женщин, и развивается она в сравнительно более раннем возрасте. К тому же симптомы заболевания у представителей сильного пола более выражены и заметны окружающим. Как они проявляются?
- Утрата коммуникационных способностей.
- Социальная непригодность.
- Опасность для общества.
- Суицидальное поведение.
Шизофреническое расстройство, поражая психику взрослого человека, полностью уничтожает некоторые ее отделы. Чаще всего это сфера самосознания, самоуважения, внутренней душевной гармонии и самолюбия. Как следствие, возникают трудности в общении и восприятии действительности. Происходит это не в один день. Сначала приступы бывают лишь изредка, но по мере развития заболевания, они учащаются и набирают силу.
У детей
Шизофрения может развиваться и в детском возрасте. И, хотя происходит это не так часто, как у взрослых и подростков, знать ее признаки необходимо, чтобы как можно раньше начать борьбу с недугом. У родителей должны вызвать беспокойство следующие особенности поведения ребенка:
- Необъяснимый страх. Малыш упорно отказывается идти в свою комнату или подходить к определенному предмету. Или, наоборот, рассказывает о страшных существах, приходящих к нему, указывает точное место их расположения.
- Необычные фантазии. Во время игры ребенок представляет себя персонажем мультфильма или сказки и настолько сильно погружается в эту роль, что продолжает себя специфически вести довольно длительный период.
- Снижение интеллекта. Ухудшается успеваемость и концентрация внимания. Малыш стремится к уединению, хотя ранее с удовольствием общался со сверстниками.
- Странные действия. Они проявляются бессвязной речью, жалобами на голоса, звучащие в голове. Ребенок ведет себя настороженно, постоянно оглядывается и прислушивается, разговаривает шепотом.
- Выражение эмоций, не соответствующих ситуации.
- Проявление жестокости или даже агрессии к окружающим.
Для симптомов шизофрении у детей наиболее характерно их проявление в нечеткой форме. Поэтому их можно принять за недостатки воспитания, не уделив должного внимания. Детские психические отклонения перерастают в гораздо бóльшие недуги, чем те, что человек приобрел после 20 лет.
Виды шизофрении
Это психическое расстройство может развиваться в нескольких направлениях. Каждую его форму стоит рассмотреть детальнее.
Простая. Она берет свое начало с юношеского возраста. Подросток, который вел активный образ жизни, хорошо учился, занимался спортом, проводил время с друзьями в свое удовольствие, вдруг резко изменил свое поведение. Он становится пассивным и вялым, перестает интересоваться учебой и друзьями, ведет себя так, как будто у него не осталось жизненной энергии на какие-либо действия. Ребенок погружается в себя и ограничивает общение. Бред и галлюцинации при простой форме шизофрении почти не беспокоят больного, они могут проявляться обрывками и лишь эпизодически.
Прогнозы у этой формы шизофрении весьма неблагоприятные. Эмоционально-волевой дефект быстро нарастает, прогрессирует аутизация, теряется контакт с внешним миром и заканчивается все инвалидностью.
Срок развития этого вида заболевания – около 4-5 лет.
Кататоническая. Физические проявления этой формы шизофрении выглядят как оцепенение или некий ступор всего тела, при этом больной также утрачивает возможность разговаривать. Во время приступа человек замирает в том положении, в котором он находился в ту самую секунду, когда произошел шизофренический клинч. Эта поза может быть вынужденной и неудобной, но сделать ничего он не может. Мышцы как будто застывают в такой позиции, и продолжаться это может от пары минут до нескольких дней. Самое интересное, что помутнения сознания не происходит. Больной, выйдя из ступора, помнит все события и действия, которые совершались в это время.
Оцепенение может сменяться периодом возбуждения, когда человек начинает метаться, не находя себе места. Бесцельные и бессмысленные движения постоянно повторяются. Попытки остановить больного результата не дают, а лишь усугубляют ситуацию. Возбуждение усиливается и вызывает противодействие или даже агрессию.
Кататоническая форма шизофрении прогнозирует наступление инвалидности уже через 2-3 года после начала заболевания.
Гебефреническая. Начинает проявляться в 15-17 лет. Главным ее признаком является неадекватное поведение больного, асоциальное поведение, гиперсексуальность. Человек может вести себя как озорной, непослушный ребенок, при этом в разговоре может присутствовать нецензурная лексика, непристойные шутки вперемешку с какой-то бессвязной речью и дезорганизацией действий. Болезнь может протекать непрерывно, с постепенным нарастанием симптоматики или приступообразно, чередуясь с периодами ремиссии.
Эта форма шизофренических отклонений развивается наиболее стремительно, дефект эмоционально-волевых качеств наступает в течение 1-2 лет.
Параноидная. Данная разновидность шизофрении развивается в более сознательном возрасте – после 20 лет. Ей характерно постоянный и непрерывный прогресс заболевания проявлением приступов бреда и галлюцинаций. Человек с завидной изобретательностью придумывает разные бредовые идеи, верит в них и пытается воплотить в жизнь. Псевдогаллюцинации со временем тоже прогрессируют, они спорят, обсуждают и даже отдают приказы больному причинить себе или кому-то из окружающих какой-либо вред.
Приступы отличаются яркостью бреда, который полностью захватывает сознание человека. Он настолько явный и реальный, что у шизофреника не остается сомнений в происходящем. Во время такого состояния больного переполняет всплеск чувств, но преобладает либо маниакальный, либо депрессивный эффект. Мышление и логика очень быстро деформируются, становятся непредсказуемыми и необъяснимыми.
Каждая разновидность шизофрении имеет признаки, наиболее характерно передающие ее особенности.
Сходство с другими психическими отклонениями
Различные психические заболевания часто имеют похожие симптомы. Так как же не спутать шизофрению с другими расстройствами психики? Сделать это сможет только врач. Самолечение лишь усугубляет ситуацию и ведет к стремительному развитию болезни.
Каждое из таких заболеваний, как депрессия, множественное расстройство личности или психоз, могут развиваться как самостоятельная патология или свидетельствовать о начальной стадии шизофрении. Симптомы у них схожи:
- беспричинное чувство вины;
- удрученное настроение;
- приписывание себе несуществующих проблем или успехов;
- нежелание общаться с людьми;
- проблемы с личной гигиеной;
- попытки суицида.
Только опытный специалист сможет найти различия в этих психических отклонениях, тем более что на раннем этапе развития шизофрения практически не имеет показных признаков.
Влияние внешних факторов
Поскольку большинство форм шизофрении берут свое начало еще в подростковом возрасте, то стоит задуматься о степени воздействия различных сторонних раздражителей. В 15–18 лет психика ребенка еще окончательно не сформирована. Именно в этот период подростки стремятся попробовать что-то новое, ощутить чувства, которых не испытывали ранее. Речь идет об алкоголе, наркотиках и других веществах, влияющих на ясность сознания.
Конечно, наркомания, курение или алкоголизм не могут являться причиной развития шизофрении, но если такая предрасположенность заложена на генном уровне, эти факторы дают толчок для ускорения процесса. При употреблении наркотических веществ теряется грань между реальными событиями и иллюзией. Если это делается регулярно, происходят необратимые изменения мозговой деятельности.
Стрессовые ситуации тоже могут отразиться на формировании шизофренических отклонений. Поскольку каждый человек по-разному воспринимает то или иное эмоциональное потрясение, то спрогнозировать заранее, что именно послужит причиной развития психического расстройства невозможно.
Лечение шизофрении
Человек, страдающий шизофренией, нуждается в обязательном лечении. Наиболее часто это происходит в стационаре. Положительный эффект имеет сочетание психотерапии и медикаментозного воздействия. Результат зависит и от настроя больного, а с этим, чаще всего, возникает проблема. Очень редко человек признает, что у него стремительно развивается шизофрения, обычно он пытается убедить и себя, и окружающих в обратном.
Невозможность определения точной причины, давшей толчок для прогрессирования заболевания, не позволяет устранить последствия, то есть воздействовать на очаг болезни.
Примерно четвертая часть всех заболевших шизофренией, при ее ранней диагностике и правильно подобранном лечении, возвращаются к нормальной повседневной жизни. Продолжительная ремиссия достигается за счет использования и сочетания таких средств как:
- применение нейролептиков;
- психотерапия;
- реабилитационное воздействие;
- групповая терапия;
- обучение контролю над болезнью.
Применение психотропных препаратов помимо подавления тревожности и облегчения других симптомов расстройства может иметь ряд побочных эффектов. Их довольно много, но чаще других могут развиваться дистония, тремор конечностей, тахикардия, бледность, головокружение, потливость, гипотония. После отмены приема лекарств или их замены все функции организма восстанавливаются. Может также наблюдаться тенденция к набору лишнего веса.
Как жить дальше
Люди, страдающие шизофренией тяжело больны, и они в этом не виноваты. Они не выбирали эту болезнь – она их выбрала сама. Страдающие этим психическим расстройством испытывают невероятные мучения. Это может продолжаться в течение длительного периода. Если человек не обращается к специалисту, а, соответственно, не получает квалифицированную помощь, то у него притупляется инстинкт самосохранения. Часто это приводит к самоубийству.
Современная медицина позволяет если не излечиться от шизофрении, то значительно улучшить качество жизни. Заболевание это довольно непредсказуемое, поэтому просчитать период ремиссии не представляется возможным. Но для людей, чья жизнь – это постоянная борьба реальности с иллюзией, даже месяц качественной жизни – уже немалый срок.
Методы психотерапии для больных шизофренией отличаются от методик лечения других заболеваний. Здесь нельзя гарантировать долгосрочное лечение или стойкий положительный результат, но необходимость в нем есть, пока присутствует в психике хоть малейший кусочек личности.
Нам известно, что почти всегда гениальность граничит с безумием. Практически каждый выдающийся человек – немного шизофреник, но не каждый, страдающий шизофренией – гений. И раньше, и тем более, сейчас проводятся исследования состояния людей с психическими расстройствами. Уже доказано, что их восприятие мира и отношение к творчеству отличается от остальных.
Подтверждением тому служат описания жизни некоторых великих ученых, художников, писателей, культурных деятелей. И. Смоктуновский, Н. Гоголь, С. Есенин, И. Ньютон, Сальвадор Дали, Винсент Ван Гог, Э. Хэмингуэй, Ф. Ницше, Джон Нэш, Льюис Кэрролл – это далеко не полный список талантливых людей, которые буквально совершили переворот в той области, куда направили все свои силы. Однако у каждого из них есть одна объединяющая особенность – шизофрения. У всех она проявлялась по-разному, и именно это, наверное, сподвигло их на создание шедевров.
Такие же личности, возможно, есть и среди нас. На каждую тысячу человек, живущих на нашей планете, приходится 10 шизофреников. Это довольно внушительное количество людей, но актуальные методы лечения позволяют подавляющему большинству из них оставаться полноценными членами общества.