АННОТАЦИЯ
Процесс клинического лабораторного исследования включает три этапа: преаналитический, аналитический и постаналитический. Несмотря на то, что частота аналитических ошибок в клинических лабораториях существенно снизилась за счет автоматизации и современных технологий, ошибки, связанные с преаналитическим и постаналитическим этапами остаются значительными и требуют внимания специалистов по лабораторной медицине к тому, что происходит за пределами лаборатории. В интересах пациентов необходимо рассматривать любые прямые и косвенные негативные последствия, связанные с лабораторными исследованиями, независимо от того, на каком этапе возникает ошибка.
Введение. Клиническая безопасность пациента определяется правильной и своевременной диагностикой патологии и применением адекватных лечебных мероприятий (при минимальных побочных действиях) с целью достижения благополучного исхода случая заболевания [1] .
Согласно литературным данным на основе результатов лабораторных исследований принимаются до 60-70% клинических решений относительно диагноза заболевания и тактики лечения [2-4].
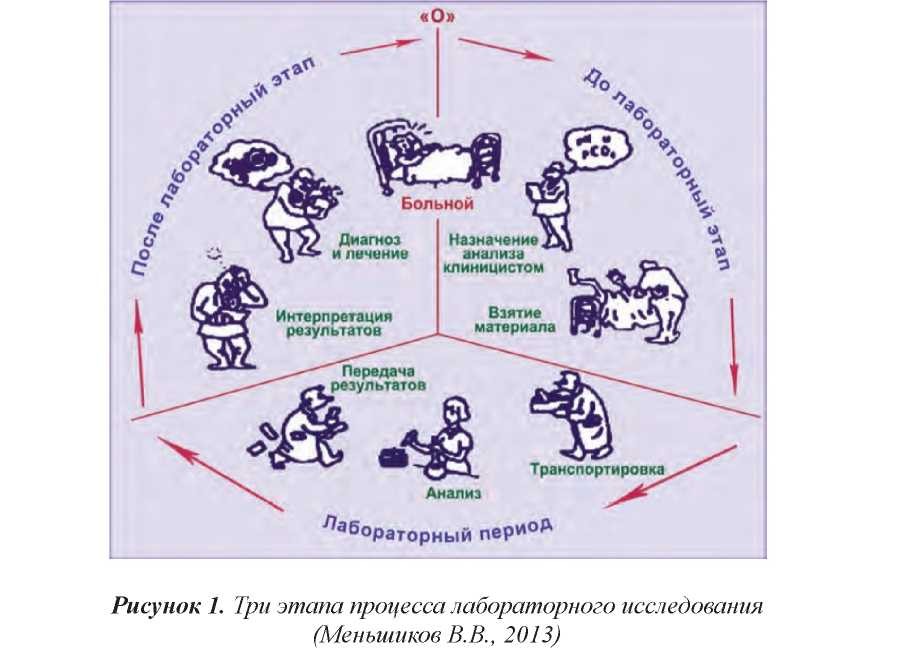
Как отмечает в своей публикации Меньшиков В.В., «процесс клинического лабораторного исследования – от решения врача назначить анализ до получения им результата анализа – проходит три этапа, в которых соответствующие процедуры выполняет несколько участников. Задача всех участников процесса заключается в том, чтобы как можно меньше изменить состав взятого у пациента образца и в результате анализа отразить с наибольшей точностью те его содержание и свойства, которыми обладает этот материал в организме пациента, и правильно интерпретировать результат, с тем, чтобы получить достоверную лабораторную информацию.
На всех этапах лабораторного процесса могут возникнуть отклонения, приводящие к ошибочному итогу – не вполне достоверной информации».
Автор демонстрирует следующий рисунок этапов клинического лабораторного исследования: до лабораторный, лабораторный и после лабораторный (рисунок 1)
В литературе встречаются и другие названия этапов лабораторного процесса: преаналитический, аналитический и постаналитический.
Следовательно, ошибки, связанные с проведением лабораторных исследований могут быть обусловлены многими причинами на различных этапах проведения: назначением лабораторного теста, не соответствующего клинической задаче; нарушением условий взятия образца биоматериала, его хранения, предварительной обработки и транспортировки; недостаточной квалификацией оператора; недостаточным учетом влияний биологической, ятрогенной, аналитической вариации при оценке результата исследования; неудовлетворительной нозологической интерпретацией результата исследования; задержкой передачи информации о критических изменениях лабораторных показателей и др. Целый комплекс факторов, которые могут оказывать существенное влияние на качество результатов анализов, находится в компетенции врачей-клиницистов и среднего медицинского персонала. Изучение этих факторов будет способствовать обеспечению качества результатов лабораторных исследований.
Целью данного обзора является изучение типов и частоты ошибок в лабораторной медицине на основе анализа международной научной литературы.
Материалы и методы. Были изучены результаты научных исследований в области лабораторной медицины за последние 10 лет. Поиск научных публикаций проводился в базах данных PubMed, Oxford University Press, Google Scholar.
Результаты. Проблема ошибок в клинической лаборатории в последнее время привлекает большое внимание, так как играет ключевую роль для медицинских услуг и может создавать серьезный риск, влияющий на жизнь пациента. Частота лабораторных ошибок значительно варьируется в зависимости от процедур диагностики и этапов всего процесса тестирования [5].
Как отмечают авторы, «частота аналитических ошибок в клинических лабораториях существенно снизилась за последние годы в результате активного движения за безопасность пациентов и внедрения передовых технологий в проведение лабо-
раторных тестов. Однако, по сравнению с медицинскими ошибками других типов, ошибкам в лабораторной медицине уделяется мало внимания. Ошибки в лабораторной медицине трудноопределимы, поскольку их трудно идентифицировать и, даже после обнаружения, понять их причину сложнее, чем в случае медицинских ошибок другого типа. Если сравнивать с неблагоприятными исходами, вызванными хирургическим и другими, зачастую совершенно очевидными, ошибками, совершенными в ходе лечения, лабораторные ошибки имеют тенденцию быть менее явными, указать время и место их совершения непросто» [6].
Традиционно процесс клинического лабораторного исследования подразделяется на 3 этапа:
- — преаналитический этап (назначение определенного исследования, взятие образца биоматериала, его предварительная обработка, хранение и транспортировка к месту проведения собственно анализа);
- — аналитический этап (идентификация образца биоматериала, необходимая обработка для получения аналитической пробы, применение аналитической технологии с использованием соответствующих реагентов и оборудования, получение описательного или количественного результата исследования);
- — постаналитический этап (оценка аналитической, биологической, клинической достоверности результата исследования, его нозологическая интерпретация, доставка результата назначившему исследование персоналу, хранение образца и результатов исследования в условиях и в течение сроков, установленных применительно к данному виду исследования и клинической задаче).
Большинство ошибок происходит на пре- и постаналитическом этапах (таблицы 1,2) [7]. Что касается аналитического этапа, то Lippi и коллеги опубликовали, что общий коэффициент ошибок в процессе тестирования широко варьируется от 0,1% до 3,0% [8]. В исследованиях, проведенных Plebani M., Carraro P., уровень лабораторных ошибок за 10 лет снизился с 0,47% в 1977 году до 0,33% в 2007 году [9-10]. Согласно другим литературным данным (Belk and Sunderman, 1947; Witte, 1997) за период с 1947 по 1997 гг. частота ошибок аналитического этапа снизилась с 162116 на миллион лабораторных тестов (part per million, ppm) до 447 ppm [11-12].
Это произошло благодаря автоматизации, усовершенствованию лабораторных технологий, стандартизации анализа, использованию тщательно разработанных правил внутреннего контроля и эффективных схем обеспечения качества, а также благодаря повышению уровня подготовки персонала.
Однако неудовлетворительное качество остается при выполнении и оценке стандартных клинических биохимических и коагуляционных тестов, гематологических и молекулярно-биологических тестов. В частности, относительно высокая частота аналитических ошибок и связанных с ними неблагоприятных клинических последствий была задокументирована при выполнении иммунохимических исследований.
Таблица 1. Частота встречаемости и типы ошибок на различных этапах аналитического процесса (Mario Plebani, 2007)
|
Типы ошибок |
1996 год |
2000 год |
||
|
ppm |
% |
ppm |
% |
|
|
Общее количество ошибок |
4667 |
100 |
3092 |
100 |
|
Преаналитических |
3186 |
68,3 |
1914 |
61,9 |
|
Аналитических |
617 |
13,2 |
463 |
15,0 |
|
Постаналитических |
864 |
18,5 |
715 |
23,1 |
Таблица 2. Типы ошибок и их частота на различных этапах всего аналитического процесса (Mario Plebani, 2010).
|
Этап общего аналитического процесса |
Тип ошибки |
Относительная частота (%) |
|
Пре-преаналитический |
Ошибка при выборе тестов Ошибка при составлении заявки Неверная идентификация пациентов/ образцов Использование образцов, собранных из канала инфузии Ошибка при сборе образцов (гемолиз, свертывание, недостаточный объем, и т.д.) Использование неподходящей емкости Обращение, хранение и транспортировка |
46,0-68,2% |
|
Преаналитический |
Неправильная сортировка и пересылка образцов Проливание образцов Ошибка при аликвотировании, пипетировании и маркировке Ошибка при центрифугировании (неверное время и/или скорость) |
3,0-5,3% |
|
Аналитический |
Неисправность оборудования Анализ не того образца Интерференция (эндогенная и экзогенная) Невыявленная ошибка контроля качества |
7,0-13,0% |
|
Постаналитический |
Ошибочная валидация данных анализа Несообщение результатов/ передача результатов не тому адресату Слишком большое общее время анализа Неправильный ввод данных и ошибка при записи данных от руки Несообщение/задержка в сообщении о критических значениях |
12,5-20,0% |
|
Пост- постаналитический |
Запоздалая реакция/Отсутствие реакции на лабораторный отчет Неверная интерпретация Неподходящий/неадекватный план диспансерного наблюдения Неназначение необходимой консультации |
25,0-45,5% |
В исследовании, проведенном Laposata M., Dighe A. [13], было установлено, что неправильная интерпретация диагностических и лабораторных тестов врачом, а также неинформирование амбулаторных больных о клинически значимых аномальных результатах, являются довольно широко распространенным явлением, примерно один случай на каждые 14 тестов. Примеры включают пациентов, которых не проинформировали о высоком уровне общего холестерина (8,2 ммоль/л, 318 мг/ дл), низком гематокрите (28,6%) и низком уровне калия (2,6 ммоль/л). Общее количество случаев, когда пациенту не была передана информация или факт передачи информации не был задокументирован, составило 7,1%, а диапазон таких случаев в разных учреждениях от 0% до 26%. Такая ситуация противоречит принципу «солидарной ответственности» и «совместного принятия решения», в рамках которых врач предоставляет пациенту и его семье всю клиническую информацию, включая результаты лабораторных исследований.
Вероятность неблагоприятных последствий лабораторных ошибок и назначения неадекватного лечения варьирует от 2,7% до 12%, но большая доля лабораторных ошибок (от 24,4% до 30%) отвечает за возникновение дополнительных проблем, не сказывающихся прямо на здоровье пациента. В исследованиях сообщается, что ошибки приводили к неадекватному помещению пациентов в отделение интенсивной терапии, ненужному переливанию крови, неверному изменению терапии гепарином и дигоксином. Влияние лабораторных ошибок на дальнейший клинический путь пациента – речь идет о дополнительных ненужных исследованиях (лабораторных, рентгенографических, томографических и т.п.), более инвазивных методах анализа, дополнительных консультациях – гораздо существеннее и, хотя не обязательно причиняет вред, однако доставляет лишнее беспокойство и ведет к дополнительным расходам, как для пациента, так и для системы здравоохранения [14].
Интерес представляют результаты исследования, проведенного в Республике Башкортостан [15]. Данные были собранны из 37 лабораторий медицинских организаций г.Уфы и Республики Башкортостан. Проводился опрос специалистов клинико-диагностических лабораторий государственных медицинских организаций и коммерческих лабораторий, включая заведующих (n=37), биологов (n=351), врачей КДЛ (n=112) по разработанной анкете, которая включала в себя 30 вопросов, касающихся организации работы на преана- литическом этапе лабораторного процесса. Исследования показали, что одной из самых распространенных ошибок на данном этапе является необоснованное назначение лабораторного обследования.
По мнению ряда авторов, на преана- литической фазе происходит большинство лабораторных ошибок [16-20]. В докладе Бонини и его коллег было установлено, что в лаборатории преобладали преданалити- ческие ошибки, варьирующиеся от 31,6% до 75% [21].
В 2008-2009 годах Chawla R. с соавторами определили, что для стационарных больных уровень преаналитической ошибки составил 1,9% (наибольшую частоту составил гемолиз образца – 1,1%), для амбулаторных больных частота ошибок составляла 1,2% (переменная с наивысшей частотой была необоснованность тестирования) [22]. Специалистами было выявлено четырнадцать различных причин преданалитической ошибки, наиболее распространенными из которых были ошибки при заполнении пробирки и идентификации пациента [23- 26].
Заключение. Согласно отчету исследователей из Медицинской школы Университета Джона Хопкинса в Балтиморе, медицинская ошибка является третьей по значимости причиной смерти в США [27]. Безопасность пациентов остается проблемой во многих областях здравоохранения, и лабораторная медицина может стать лидером в снижении ошибок [28].
Содействие эффективному контролю качества и постоянному совершенствованию всего процесса тестирования, включая пре- и постаналитические фазы, является необходимым условием для эффективного лабораторного обслуживания. Медицинские ошибки больше нельзя рассматривать как неизбежные, необходимо их активно оптимизировать и предотвращать [29-30].
СПИСОК ЛИТЕРАТУРЫ
- Меньшиков В.В. Клиническая безопасность пациента и достоверность лабораторной информации (лекция) // Клиническая лабораторная диагностика. -2013. -№6.
- Jordan B., Mitchell C., Anderson A., Farkas N., Batrla R. The Clinical and Health Economic Value of Clinical Laboratory Diagnostics // EJIFCC.-2015.-26(1). -Р.47–62.
- Frank H. Wians. Clinical Laboratory Tests: Which, Why, and What Do The Results Mean? // Laboratory Medicine.-2009.-Volume 40.-Issue 2. -P.105–113.
- Бражникова О.В., Гавеля Н.В., Майкова И.Д. Типичные ошибки на преаналити- ческом этапе проведения лабораторных исследований // Педиатрия. Приложение к журналу Consilium Medicum. -2017. -№4.
- Eng. Wafa’ Al-faraeh, Eng. Mohamed F. Ababeneh. The detection and prevention of errors in Clinical laboratory //International Journal of Scientific and Research Publications.- 2018.-Volume 8, Issue 11.-P.480-486.
- Mario Plebani. Выявление и предотвращение ошибок в лабораторной медицине// Annals of Clinical Biochemistry. -№ 47. -2010.-С. 101-110.
- Plebani M. Laboratory errors: How to improve pre- and post-analytical phases? // Biochem Med. -2007; 17:5-9.
- Lippi G., Plebani M., Šimundić A.M. Quality in laboratory diagnostics: From theory to practice //Biochem Med. -2010; 20:126-130.
- Plebani M., Carraro P. Mistakes in a stat laboratory: Types and frequency//Clin Chem. -1997; 43:1348-1351.
- Carraro P., Plebani M. Errors in a stat laboratory: Types and frequencies 10 years later //Clin Chem. -2007; 53:1338-1342.
- Belk WP, Sunderman FW. A survey of the accuracy of chemical analyses in clinical laboratories// Am J Clin Pathol 1947; 17:853-61.
- Witte VanNess S.A., Angstadt D.S., Pennell B.J. Errors, mistakes, blunders, outliers, or unacceptable results: how many? Clin Chem.-1997; 43:1352-6.
- Laposata M., Dighe A. ‘Pre-pre’ and ‘post-post’ analytic error: high incidence patient safety hazards involving the clinical laboratory //Clin Chem Lab Med.-2007; 45:712–9.
- Plebani M., Piva E. Notification of critical values//Biochem Med. -2010; 20:173-178.
- Аминев Р.А. Билалов Ф. С. Ошибки врача при выборе лабораторного исследования на преаналитическом этапе //Российская академия медицинских наук. Бюллетень Национального научно-исследовательского института общественного здоровья. – 2013. – №. 1. – С. 63-66.
- Fauzia Sadiq and all. Frequency of Errors in Clinical Laboratory Practice//Iranian Journal of Pathology.-2014.-№ 9 (1).-Р.45- 49.
- Sushma B.J., Shrikant C. Study on “Pre-analytical Errors in a Clinical Biochemistry Laboratory”: The Hidden Flaws in Total Testing //Biochem Anal Biochem 8:374.-2019. doi: 10.35248/2161-1009.19.8.374.
- Najat D. Prevalence of Pre-Analytical Errors in Clinical Chemistry Diagnostic Labs in Sulaimani City of Iraqi Kurdistan // PLoS One. -2017; 12(1):e0170211.
- Da Rin G. Pre-analytical workstations: A tool for reducing laboratory errors// Clin Chim Acta. — 2009; 404:68-74.
- Simundic A.M., Topic E., Nikolac N., et al. Hemolysis detection and management of hemolyzed specimens // Biochem Med. -2010;20:154-159.
- Bonini P., Plebani M., Ceriotti F., et al. Errors in laboratory medicine// Clin Chem. -2002; 48:691-698.
- Chawla R., Goswami B., Tayal D., et al. Identification of the types of preanalytical errors in the clinical chemistry laboratory: 1-year study at G.B. Pant Hospital //LabMedicine. — 2010; 41:89-92.
- Bates D.W., Gawande A.A. Improving safety with information technology //N Engl J Med. -2003; 348:2526-2534.
- Plebani M., Bonini P. Wrong biochemistry results. Interdepartmental cooperation may help avoid errors in medical laboratories //BMJ. -2002; 324:423-424.
- Lippi G., Guidi G.C. Risk management in the preanalytical phase of laboratory testing //Clin Chem Lab Med. -2007; 45:720-727.
- Lippi G., Chiozza L., Mattiuzzi C., Plebani M. Patient and Sample Identification. Out of the Maze? //Journal of Medical Biochemistry.-2017. -№36 (2).-Р.107-112.
- Makary M.A., Daniel M. Medical error-the third leading cause of death in the us // BMJ.-2016; 353:i2139.
- Bonini P., Plebani M., Ceriotti F., Rubboli F. Errors in laboratory medicine. Clin Chem.-2002; 48:691-8.
- Julie A. Hammerling, A Review of Medical Errors in Laboratory Diagnostics and Where We Are Today//Laboratory Medicine.-2012.-Volume 43.-Issue 2.-P. 41–44.
- Lippi G., Dimundic A.M., Mattiuzzi C. Overview on patient safety in healthcare and laboratory diagnostics //Biochemia Medica. — 2010; 20:131-143.
Диагностические ошибки – самый частый вид врачебных ошибок. В большинстве случаев их возникновение зависит не от дефицита знаний, а от неумения ими пользоваться. Беспорядочный диагностический поиск даже с использованием самых современных специальных методов малопродуктивен. В практике хирурга очень важна правильная методика обследования больного. Весь диагностический процесс условно можно разделить на несколько этапов:
- оценка симптомов;
- постановка предварительного диагноза;
- дифференциальная диагностика;
- постановка клинического диагноза.
Этап I. Оценка симптомов
Выявляемые при обследовании пациента симптомы имеют различную диагностическую ценность. Поэтому, оценивая результаты опроса и данные физикального обследования, врач, прежде всего, должен выбрать из множества признаков болезни наиболее объективные и специфичные. Такие жалобы как ухудшение самочувствия, недомогание, снижение трудоспособности встречаются при большинстве заболеваний, встречаются даже при простом переутомлении и не помогают в постановке диагноза. Напротив, потеря веса, рвота цвета «кофейной гущи», схваткообразная боль в животе, усиленная перистальтика, «шум плеска», симптомы раздражения брюшины, «перемежающая хромота» – более специфичные симптомы, они свойственны ограниченному числу болезней, что облегчает диагностику.
Выделение одного главного симптома может подтолкнуть врача к принятию скоропалительных решений. Чтобы избежать этой ловушки, врач должен рассмотреть, как можно больше симптомов перед тем, как начать составлять их патогенетические комбинации. Большинство врачей – сознательно или нет – пытаются свести имеющиеся данные под один из клинических синдромов. Синдром – это группа симптомов, объединенных анатомически, физиологически или биохимически. Он охватывает признаки поражения органа или системы органов. Клинический синдром не указывает на точную причину заболевания, но позволяет значительно сузить круг предполагаемой патологии. Например, слабость, головокружение, бледность кожных покровов, тахикардия и снижение АД характерны для синдрома острой кровопотери и обусловлены общим патофизиологическим механизмом – снижением ОЦК и кислородной емкости крови.
Представив себе механизм развития болезни, можно перейти к следующему этапу поиска – по органам, с которыми связаны симптомы и синдромы. Диагностический поиск также облегчается определением локализации патологического процесса по местным специфическим симптомам. Это позволяет определить пораженный орган или систему, что значительно ограничивает число рассматриваемых вариантов заболеваний. Например, рвота «цвета кофейной гущи» или черный кал прямо указывают на кровотечение из верхних отделов ЖКТ.
При невозможности выделения клинического синдрома следует сгруппировать признаки в определенный симптомокомплекс, характерный для поражения определенного органа или системы. Для определения синдрома или выделения диагностического симптомокомплекса не нужно анализировать все имеющиеся у пациента симптомы, а бывает достаточно минимального их числа, необходимого для обоснования диагностической гипотезы.
Иногда характерных проявлений заболевания обнаружить вообще не удается. Тогда, в силу обстоятельств, для постановки предварительного диагноза и проведения дифференциальной диагностики приходится брать за основу неспецифические симптомы. В таких случаях полезно взвесить, какие из них могут служить основой для постановки предварительного диагноза и дифференциальной диагностики. Если главная жалоба – слабость, полезно сфокусировать внимание на сопутствующей бледности кожного покрова и потемнении кала. Если главная жалоба – тошнота, то для суждения о характере болезни следует взять сопутствующее вздутие живота и задержку стула. При этом уместно напомнить известный постулат: «выявленные симптомы нужно не складывать, а взвешивать».
Последовательность процесса диагностики в классическом варианте можно рассмотреть на следующем клиническом примере.
К Вам обратилась пациентка, 52 лет, по поводу приступов боли «в правом боку», беспокоящих ее в течение последних двух месяцев. Обычно приступ возникает после погрешностей в диете, особенно после приема жирной пищи, и сопровождается тошнотой и вздутием живота. Вне обострения сохраняется тяжесть в правом подреберье и чувство горечи во рту. В последнее время ухудшилось самочувствие и снизилась работоспособность. Результаты физикального исследования в пределах нормы.
У данной пациентки основная жалоба – боль в эпигастральной области и правом подреберье. Она обратилась за помощью потому, что боли повторяются и стали более интенсивными. Таким образом, выделение приступов боли в качестве ведущего симптома позволяет врачу сконцентрироваться на важном проявлении болезни, более всего тревожащем больную и заставившем ее обратиться за медицинской помощью.
У данной больной имеется вполне определенная клиническая картина. В подобных случаях врачи действуют на редкость похоже (ход рассуждений врача и его дальнейшие диагностические усилия будут представлены ниже).
Этап II. Постановка предварительного диагноза
Предварительное суждение о характере заболевания – следующий этап диагностического процесса. Подозрение на ту или иную болезнь возникает естественным образом при сопоставлении ее хрестоматийных описаний с имеющимися симптомами. В процессе такого сравнительного анализа у врача возникают догадки, зависящие от степени соответствия симптомов тому описанию болезни, которое он помнит. Часто подобное сопоставление позволяет быстро сформулировать предварительный диагноз.
Обычно врачи, руководствуясь скорее интуицией, чем логикой, мгновенно сопоставляют выявленные жалобы и симптомы с клиническими проявлениями определенных заболеваний, запечатленными в их памяти, и предполагают наличие той или иной болезни. Уже в ходе сбора данных, переключая внимание с одного симптома на другой или выделяя клинический синдром, врач не просто собирает информацию – он уже формулирует свои первые предположения об имеющейся патологии. Процесс постановки предварительного диагноза дает возможность превратить вопрос «что могло вызвать эти жалобы?» в другой вопрос, на который ответить легче: «нет ли здесь болезни N?». Такая стратегия значительно рациональнее, чем попытки поставить диагноз путем обобщения всех мыслимых сведений.
В случае с нашей пациенткой локализация боли и связь ее с приемом жирной пищи заставят большинство врачей сразу заподозрить желчнокаменную болезнь (ЖКБ). При этом заболевании боль обычно локализована в правом подреберье и возникает после приема жирной пищи. Таким образом, симптоматика у нашей больной вполне соответствует хрестоматийной картине ЖКБ. Теперь перед врачом встает другой вопрос: действительно ли у больной это заболевание?
Диагноз, установленный на основании анамнеза и физикального исследования, редко бывает бесспорным. Поэтому лучше говорить о вероятности того или иного предварительного диагноза. Как правило, врачи при этом используют выражения типа «скорее всего» или «может быть». Диагностическая гипотеза, как бы полно она ни объясняла развитие жалоб больного, остается предположительным построением, пока не выявлены диагностические, обычно лабораторно-инструментальные признаки болезни.
Этап III. Дифференциальная диагностика
В ходе дифференциальной диагностики перед нами встает иная, чем при постановке предварительного диагноза, задача. Формулируя предварительный диагноз, мы стремились определить одну возможную болезнь. Проводя дифференциальную диагностику, напротив, необходимо рассмотреть все сколько-нибудь вероятные в данной ситуации болезни и выбрать из них наиболее схожие для активной проверки. Сформулировав предварительный диагноз, врач нередко сознает, что перед ним – целый набор альтернативных версий. При использовании компьютерных систем диагностики можно поразиться огромному количеству вариантов, которые возникают на экране дисплея. Число диагностических версий возрастает еще более, если просмотреть список болезней, ответственных за тот или иной симптом. Нужна недюжинная рассудительность, чтобы из обширного списка возможных болезней выбрать те состояния, которые могут относиться к конкретному случаю.
Столкнувшись с длинным списком возможных диагнозов, мы должны, прежде всего, ограничить их число наиболее вероятными. Врачи, как и большинство других людей, обычно способны активно рассматривать не более пяти версий одновременно. Если клиническая картина соответствует определенному синдрому, дифференциальная диагностика значительно упрощается, поскольку остается рассмотреть лишь несколько заболеваний, включающих данный синдром. В тех случаях, когда определить синдром или пораженный орган не удается, диагностика усложняется из-за большого числа возможных заболеваний. Ограничение числа наиболее вероятных версий помогает врачу решить, какие дополнительные тесты выбрать для подтверждения или исключения подозреваемой патологии. Такой алгоритм действий хирурга позволяет с наименьшей потерей времени и наибольшей безопасностью для пациента поставить точный диагноз и приступить к лечению больного.
Альтернативные версии проверяют одну за другой, сравнивая каждую с предварительным диагнозом и, отбрасывая менее вероятную из каждой пары болезней, пока не будет выбрана та, которая в наибольшей степени соответствует собранным данным. Из конкурирующих гипотез наиболее вероятной считается та, которая наиболее полно позволяет объяснить наличие комплекса проявлений заболевания. С другой стороны, у врача могут возникнуть две гипотезы, симптоматология каждой из которых может объяснить присутствие всего набора выявленных симптомов у больного, но при этом в отношении одной из них врачу известен достаточно обширный перечень почти обязательных специфических симптомов, не обнаруженных у данного пациента. В такой ситуации целесообразно считать менее вероятной именно эту диагностическую гипотезу.
Исследуя альтернативные версии одну за другой, врач опирается на так называемый прием проверки гипотез. Этот эвристический прием основан на том, что результаты проверки служат для подтверждения диагноза, если они положительные, или для его исключения, если они отрицательные. В идеальном случае положительные результаты позволяют окончательно установить болезнь, а отрицательные – безоговорочно исключить ее.
Выбор заболеваний, подлежащих дифференциальной диагностике, должен учитывать следующие основные моменты:
- схожесть клинических проявлений;
- эпидемиологию болезни;
- «остроту» заболевания;
- опасность болезни для жизни больного;
- тяжесть общего состояния пациента и его возраст.
Включая ту или иную болезнь в список, требующих проведения дифференциальной диагностики, важно учитывать частоту ее наблюдения среди данной популяции людей. В первую очередь следует принимать во внимание наиболее распространенные заболевания. Старое медицинское правило гласит: «Частые болезни бывают часто, редкие — редко». Это верно даже в тех случаях, когда широко распространенные болезни проявляются не совсем обычными симптомами. Методическая ошибка, известная как игнорирование фонового уровня, заключается в том, что врачи склонны полагаться в первую очередь на совпадение симптомов с известной им клинической картиной, не учитывая эпидемиологические данные. ЖКБ и острый аппендицит, например, распространены так широко, что подозрение на них должно возникнуть даже при атипичной боли в животе. Об инфаркте миокарда не следует забывать в любом случае возникновения боли «от носа до пупка».
Исходную вероятность болезни, легче всего учесть, если сразу же задать себе вопрос, подходящий ли у больного образ жизни или тип личности? Недостаточно знать, что острый панкреатит относится к распространенным болезням; важно учитывать, что он особенно часто бывает у лиц злоупотребляющих спиртными напитками. Имея дело с такими пациентами, надо всегда проявлять настороженность в отношении этого заболевания, даже если симптомы не вполне им соответствуют. Определенную помощь в установлении круга заболеваний, требующих проведения дифференциальной диагностики, может оказать возраст пациента. У пожилых больных гораздо выше вероятность сосудистых и онкологических заболеваний, в то время как острый аппендицит чаще встречается у молодых и лиц среднего возраста.
Исключение маловероятных, но серьезных болезней из первоначального рассмотрения, скорее всего, необходимо, но одновременно и опасно. Врачу не следует о них забывать. К этим версиям приходится возвращаться, когда при рассмотрении распространенных заболеваний уверенности в диагнозе нет. В подобной ситуации нужно задуматься о возможности редкой болезни.
Решая, в отношении, каких болезней проводить дифференциальную диагностику, врач должен учитывать также «остроту» болезни и тяжесть состояния больного. Кроме того, обдумывая план обследования больного, надо задавать себе вопрос, какая из подозреваемых болезней представляет наибольшую угрозу жизни пациента.
В нашем клиническом примере весьма вероятна ЖКБ. Широкая распространенность этой болезни плюс классическая клиническая картина говорят в пользу этой версии. Между тем, несмотря на очевидную обоснованность подозрений на ЖКБ, нельзя сразу отвергнуть существование иных возможных заболеваний. В первую очередь следует исключить гастрит, язвенную болезнь и хронический панкреатит. Другая возможность — рак желудка или поджелудочной железы. К еще, менее вероятным версиям относится рак ободочной кишки. И совсем мала вероятность хронического аппендицита. Поэтому у данной пациентки рак ободочной кишки и хронический аппендицит можно, по крайней мере, временно, исключить из списка активно прорабатываемых версий. Такой вывод основан на том, что, с одной стороны, их проявления не имеют явной связи с погрешностями в диете; с другой — эти заболевания обычно проявляются другими симптомами.
Обычно после постановки предварительного диагноза и составления перечня диагностических версий, требующих проверки, врач назначает дополнительное обследование. При этом часто возникает искушение прибегнуть к расширенному использованию инструментальных методов. Между тем, назначая тот или иной диагностический тест, врач должен отдавать себе отчет: «почему выбран именно этот тест и зачем он нужен?». Лабораторное или инструментальное исследование бывает необходимо, прежде всего, для подтверждения или исключения конкретной болезни.
Если для диагностики конкретного заболевания могут быть использованы несколько различных методов, следует выбрать наиболее информативный, доступный и безопасный из возможных. При использовании нескольких диагностических тестов, естественно, полагать, что точность диагноза выше. В таком случае мы полагаемся на сумму доказательств. Это имеет смысл лишь только в том случае, если назначаемые тесты дают независимые доказательства. Чтобы этого добиться, нужно исследовать различные по своей природе феномены. Например, и гастроскопия, и рентгенологическое исследование верхних отделов ЖКТ тракта, направлены на поиск изменений в желудке. Суммарный результат обоих тестов не намного значимее, чем результат одного из них. Аналогичным образом, использование УЗИ и РКТ органов брюшной полости для выявления опухоли поджелудочной железы мало, что добавит к данным одной лишь РКТ. С другой стороны, гастроскопия, отражающая состояние желудка, и УЗИ, позволяющее судить о наличии изменений в других органах брюшной полости, дают независимую информацию, суммируя которую мы повышаем обоснованность диагностических выводов. При таком подходе врач проводит или назначает диагностические тесты не для того, чтобы охватить все возможные болезни, а лишь для того, чтобы дифференцировать одну болезнь от другой.
Этап IV. Постановка клинического диагноза
После постановки предварительного диагноза и проверки альтернативных версий врач выбирает одну болезнь. Если результаты инструментальных исследований подтверждают выбранный вариант заболевания, это свидетельствует о его правильности с высокой степенью вероятности. Если при этом результаты тестов, назначаемых для исключения альтернативных диагнозов, их действительно отвергают, то на этот результат можно положиться полностью.
Последовательность приемов при традиционном подходе к диагностике может быть представлена в виде следующей схемы:
Проявления заболевания → Основные симптомы → Клинический синдром → Пораженный орган → Причина синдрома → Дифференциальный анализ отдельных заболеваний → Клинический диагноз.
По мере накопления знаний и опыта врач приобретает способность быстро преодолевать все указанные этапы диагностического процесса. Он не собирает сначала всех данных, чтобы затем остановиться и обдумать их. Напротив, он активно добывает информацию и одновременно обрабатывает ее. После короткого вступительного периода, за который больной успевает изложить свои жалобы, опытный врач формулирует предварительный диагноз, продолжает собирать анамнез и методично исследовать больного, исходя из сложившегося у него впечатления.
Перед постановкой клинического диагноза он может заново пройти все этапы, собирая дополнительные данные, проверяя достоверность полученных сведений, прикидывая, как все это согласуется между собой. Диагностический процесс в сознании (и подсознании) врача идет безостановочно, между тем попытка вычленить главное на каждом этапе может оказаться полезной не только студентам, но и опытным клиницистам. Понимание закономерностей диагностического процесса позволяет врачу всегда действовать по системе, логически переходя от одного этапа к другому.
Для проверки предварительного диагноза ЖКБ в нашем клиническом наблюдении целесообразно провести УЗИ, которое при наличии конкрементов в желчном пузыре практически всегда их выявляет. Для исключения у нашей пациентки гастрита, язвенной болезни или рака желудка лучше всего использовать гастроскопию, которая высоко специфична для этих заболеваний. Применение указанных дополнительных исследований, подтверждающих ЖКБ и исключающих другие болезни, позволяет быстро и уверенно поставить окончательный клинический диагноз — ЖКБ. В том случае, если бы отсутствовали признаки поражения желчного пузыря, желудка, двенадцатиперстной кишки и поджелудочной железы, возникла бы необходимость обследования толстого кишечника путем колоноскопии или ирригоскопии.
Предложенный подход к постановке клинического диагноза, по сути, представляет собой набор эвристических правил, заведомо упрощающий действительность, но который предоставляет логическую схему диагностического процесса. Конечно, он не свободен от недостатков, и для достижения успеха в сложных клинических ситуациях необходим еще целый ряд приемов.
Оформление медицинской документации
Многие врачи стремятся описывать в медицинской документации заболевание так, как его излагает больной, полагая, что именно такой стиль в наибольшей степени соответствует действительности, а значит, и наиболее адекватно отражает характер болезни. Однако, описание больным заболевания – всего лишь его субъективная точка зрения и потому, как правило, очень редко оказывается сопоставимой с современными медицинскими воззрениями. Верное, соответствующее научным взглядам представление о заболевании может быть сформировано лишь врачом на основании сопоставления сведений, полученных в беседе с больным и при обследовании, с одной стороны, а с другой – медицинских знаний о проявлении болезней. Именно врачебная точка зрения на заболевание должна быть представлена в медицинских документах.
Прежде чем приступить к написанию «Истории болезни», необходимо определить основную болезнь, ее осложнения и сопутствующие болезни, поскольку вербальная апостериорная модель строится врачом как бы с конца, с формулирования диагностической концепции, и только постоянно имея ее в виду, можно грамотно, высокопрофессионально оформить медицинскую документацию. Отсутствие объединяющей конечной цели изложения «истории болезни», т. е. обоснования сформулированного окончательного или предполагаемого диагноза, приводит к сумбурному, несистематизированному описанию фактов, полученных в результате опроса больного. Отсюда также очевидно, что хорошо продуманную историю болезни невозможно написать непосредственно со слов больного «у постели». Такое описание будет отражать, главным образом, ход беседы врача с больным, а не врачебное представление о сути патологического процесса.
Написание истории болезни по правилу «как слышится, так и пишется», лишает врача возможности регулярно оценивать симптомы по степени специфичности, формировать диагностическую гипотезу. Однако, это отнюдь не означает, что врач во время беседы с пациентом не должен вести каких-либо записей, — наоборот, протокол опроса значительно облегчает написание истории болезни, освобождая врача от необходимости запоминания частной информации — дат, перечня лекарственных средств и т. п. Медицинская документация должна быть представлена так, чтобы каждый ее раздел аргументировано обосновывал собственную диагностическую и лечебную концепцию лечащего врача и любой другой врач или эксперт, ознакомившись с ней, мог понять, на каком основании был сформулирован диагноз и выбран метод лечения.
* * * * *
Врач может придти к одному и тому же диагнозу различными путями, однако эффективнее и быстрее работает тот, кто тщательно выбирает отправные точки в диагностике. Путь к точному клиническому диагнозу должен быть максимально коротким, с преимущественным использованием неинвазивных и малозатратных методов диагностики. При этом вовсе не обязательно использовать все доступные методы исследования. Объем методов исследования должен быть минимально достаточным для постановки точного диагноза и выяснения особенностей течения всех сопутствующих заболеваний, способных повлиять на выбор метода и тактику лечения. Это требует четких, логичных и последовательных действий с целенаправленным использованием, имеющихся в распоряжении инструментальных и лабораторных методов диагностики.
В сложных клинических случаях диагностический процесс базируется не только на общих логических принципах, использующих современные технологические достижения, но и на интуитивных элементах хирургического мышления и часто остается исключительно сферой интеллекта и рук хирурга. Хорошее знание клинической медицины и большой практической опыт позволяют врачу успешно использовать в этих ситуациях «шестое чувство».
Обязательные вопросы пациентам, которые врач должен
задать при сборе анамнеза. Таблица 2. 1.
Страдает ли пациент:
¨ ишемической болезнью сердца и переносил ли инфаркт миокарда
¨ нарушением мозгового кровообращения и переносил ли острое
нарушение мозгового кровообращения
¨ гипертонической болезнью
¨ бронхиальной астмой
¨ сахарным диабетом
¨ заболеваниями печени и почек
¨ инфекционными заболеваниями (ВИЧ, гепатит, сифилис,
туберкулез)
¨ аллергическими реакциями на лекарственные препараты
Характеристики диагностических методов Таблица 2. 2.
|
Показатель |
Характеристика |
Вопрос, на который отвечает данный показатель |
Формула для вычисления |
|
Чувствительность |
Вероятность положительно-го результата при наличии заболевания. |
Насколько хорош тест для выявления людей, имеющих данное заболевание? |
А ____ А + С |
|
Специфичность |
Вероятность отрицательного результата в отсутствие заболевания |
Насколько хорош тест для исключения людей, не имеющих данного заболевания? |
Д _____ В + Д |
|
Прогностическая ценность положительного результата |
Вероятность того, что при положительной пробе заболевание действительно есть. |
Какова вероятность наличия данного заболевания? |
А ______ А + В |
|
Прогностическая ценность отрицательного результата |
Вероятность того, что при отрицательной пробе заболевания действительно нет. |
Какова вероятность отсутствия данного заболевания? |
Д _______ С + Д |
|
Диагностическая точность |
Вероятность правильного диагноза |
Какова диагностическая точность метода? |
А + Д ___________ А + В + С + Д |
где: А – истинно-положительные результаты метода,
В – ложно-положительные результаты метода,
С – ложно-отрицательные результаты метода,
Д – истинно-отрицательные результаты метода.
9 июня 2016 г.
Источник: Н.А.Кузнецов и соавт.
Основы клинической хирургии. Практическое руководство. Издание 2-е, переработанное и дополненное. — М.:ГЭОТАР-Медиа, 2009.
Не всегда результат диагностического исследования в рамках проводимой биопсии оказывается точным, бывают ошибочные. Тому виной служит как человеческий фактор, так и другие причины, например, ошибка аппаратуры.
Ошибки в гистологии
В рамках малоинвазивной хирургии образцы тканей для последующего гистологического анализа могут быть получены различными методами.
Пункционный вид биопсии предполагает забор биоматериала при помощи трубки и иглы. Не всегда необходимый для точного анализа объем биопата попадает в шприц, что сказывается на достоверности результата. В этом случае не исключен повторный забор материала.
Если нет возможности удалить опухоль полностью, производится иссечение ее части. Результат диагностики и в этом случае может быть ошибочный, так как образец, попавший на анализ, может отличаться от основной массы и объема опухоли.
Полное удаление новообразование в данном случае – это точный метод диагностики.
Ошибки в биопсии и основные причины
Основными причинами ошибки в диагностике служат следующие факторы:
● место, где производится прокол, выбрано неправильно, что приводит к поверхностному забору биопата, который не сможет продемонстрировать клиническую картину течения заболевания;
● в связи с особенностью роста новообразования, из его очага невозможно забрать необходимое для точного исследования количества материала;
● несоблюдение правил, этапов приготовления, неправильная технология исследования забранного биоматериала;
● забор произведен с нарушениями, материал в дальнейшем хранился неправильно;
● неквалифицированный специалист, производивший забор биопата.
Не меньшую роль играет квалификация медика, который в дальнейшем анализирует собранный материал и интерпретирует полученные результаты лабораторных исследований.
Что еще влияет?
Если накануне забора материала пациент принимал определенные медикаменты, это также способно повлиять на конечный результат исследования.
Конечно, ошибки при исследовании биоптата на гистологию возникают не так часто. Это случаи исключительные, с минимальным процентом риска возникновения. То же можно сказать об ошибочной трактовке результатов исследования. Такой вариант не может влиять на итог всей диагностики заболевания.
28.09.2022

Изображение:
Pazargic
Liviu | Shutterstock.com
Авторы статьи, опубликованной в журнале «Diagnosis», изучили более 11000 случаев диагностических ошибок с 2006 по 2015 год. Информацию они взяли из базы данных страховой компании CRICO, которая содержала статистику по 400 больницам. Выяснилось, что на «большую тройку» — сердечно-сосудистые заболевания, инфекции и рак — приходится 74,1% диагностических ошибок, которые привели к необратимым серьезным нарушениям, таким как слепота, потеря конечности, повреждение мозга, или к смерти пациента. С сердечно-сосудистыми нарушениями связаны 22,8% тяжелых диагностических ошибок, с инфекциями — 13,5%, с онкологическими заболеваниями — 37,8%.
Если учесть, что в настоящее время диагностические ошибки встречаются довольно часто (статистика по США — от 40 тысяч до 4 миллионов случаев ежегодно), новый подход к постановке диагноза действительно необходим, считают авторы статьи. Главной целью их работы было составить список заболеваний, которые причиняют пациентам наибольший вред при диагностической ошибке. В списке сердечно-сосудистых заболеваний лидируют инсульт, инфаркт миокарда, венозная тромбоэмболия, аневризма и расслоение аорты, а также артериальная тромбоэмболия. Среди инфекционных заболеваний — сепсис, лидируют менингит и энцефалит, спинальный абсцесс, пневмония и эндокардит. Среди онкологических заболеваний наиболее опасны ошибки в диагностике раков легкого, молочной железы, колоректального рака, рака простаты и меланомы.
Исследователи подчеркивают, что примерно в 85% случаев причиной ошибки оказались неверные клинические решения, такие как неназначение диагностического исследования или задержка с назначением, слишком узкая фокусировка исследования, не позволившая проверить дифференциальный диагноз; неверная интерпретация симптомов или результатов диагностических исследований и др. Инфекции и сердечно-сосудистые осложнения чаще диагностировались неверно в отделениях скорой помощи, онкологические заболевания — в поликлиниках.
По мнению авторов работы, необходимы более эффективные дополнительные методы диагностики; в том числе компьютерные инструменты. Важны также повышение осведомленности о методах диагностики, фидбэк (врачи должны получать информацию о неблагоприятных событиях после выписки пациентов) и командная работа при вынесении диагноза с участием самого пациента, медперсонала и специалистов из смежных областей здравоохранения.
«Мы знаем, что диагностические ошибки встречаются во всех областях медицины, — сказал Дэвид Ньюман-Токер, директор Центра качества диагностики Института Армстронга (университет Джонса Хопкинса) и первый автор статьи. — Существует десять тысяч заболеваний, каждое проявляется разнообразными симптомами, и кажется сложным даже подумать о том, как подступиться к проблемам с диагностикой. Мы выяснили, что основная часть проблем связана с удивительно небольшим числом заболеваний. Быстро и легко все равно не будет, но это дает и возможность с чего-то начать, и надежду, что задача решаема».
Опубликованные результаты — первая из трех частей исследования Ньюмана-Токера и его коллег. В следующей они собираются оценить частоту ошибок для 15 заболеваний, которые чаще всего диагностируют неверно, а в последней части планируют дать оценку общего числа людей в США, которым ежегодно наносят вред диагностические ошибки.
Источники
В мае 2016 года стало известно о полном и окончательном крахе одного из самых нашумевших стартапов в области здравоохранения – проекта Theranos. Компания продвигала методику выявления 240 болезней по капле крови из пальца с помощью собственного прибора Edison. Основательница и глава проекта, молодая американка Элизабет Холмс признала, что результаты анализов, разосланные сотням тысяч пациентов, были неверны, и сообщила о рассылке скорректированных результатов.
История необычная во всех ракурсах, но более всего поражают масштабы «ошибки» – пожалуй, что такого лабораторная диагностика еще не видела. А как часто в обычной жизни мы сталкиваемся с ошибками анализов и почему они вообще случаются? Кто в них виноват – лаборант, сбой техники или может быть вообще сам пациент? В нюансах лабораторной диагностики разбирался MedAboutMe.
Ошибки персонала
Чаще всего ошибки персонала связаны с его низкой квалификацией. Например, можно говорить об ошибках при заборе пробы:
- Слишком тугой жгут, неправильное положение тела могут влиять на результаты исследований углеводного, липидного обмена и др.
- Нарушения технологии: например, использование обычных пробирок при анализе крови на глюкозу приводит к тому, что ее уровень снижается на 10% уже через 20 минут, то есть задолго до окончания тестирования. А при нарушении порядка смены пробирок в пробу может попасть реагент, которого там быть не должно, что влияет на результаты.
Ошибки в документации связаны с неразборчивостью записей и неправильной идентификацией пациента. Случаи выдачи результатов анализов не тому человеку – не такая уж и редкость в лабораториях.
Отдельно следует указать на нарушение температурного режима доставки и хранения проб. Например, забор биоматериала для некоторых сложных анализов может проводится в филиале крупной сети лабораторий или в поликлинике, после чего кровь должна быть доставлена в центральное отделение, где есть возможности для ее анализа. То есть, образец должен перемещаться по улице – зимой при низких температурах или летом при высоких. А, например, анализ на адренокортикотропный гормон требует применения глубокой заморозки образца крови, а сумка-холодильник, в которой перевозятся пробы, поддерживает температуру не ниже –3 –4°С. Кроме того, нередки ситуации, когда пробы попадают в центральное отделение с задержкой – из-за отсутствия специальной службы доставки, например – что тоже повышает риск ошибочного результата.
Наконец, возможны ошибки, связанные с низкой квалификацией персонала, при проведении собственно анализа. Нарушение стандартов стерильности, контаминация (загрязнение) проб, неправильное приготовление реактивов и другие технологические ошибки – все они также повышают риск получения недостоверного результата.
Ошибки пациента
Исследования, проведенные в клинико-диагностических центрах Уфы, показали, что рекомендации врача по подготовке к сдаче анализов выполняют только 87% опрошенных пациентов. 4,47% участников опроса сказали, что выполняли их частично, а 3% – вообще не пытались следовать указаниям доктора.
Но существует целый ряд ситуаций, когда именно поведение пациента влияет на результаты анализов.
- Прием пищи перед забором крови влияет на результаты исследований липидного, углеводного обмена, гормонов, общего белка и факторов свертывания крови.
- Состав пищи влияет на исследование активности ферментов.
- Время взятия крови может влиять на показатели мочевины, гемоглобина, общих липидов. Такие показатели, как билирубин, общий белок, калий, железо могут изменяться в течение часа.
- Прием лекарств. На результаты анализа крови может повлиять любое лекарство, даже при наружном его использовании, поэтому следует предварительно обсудить вопрос приема лекарств (и БАД, в том числе) с врачом.
- Прием алкоголя.
- Массаж, некоторые другие физиотерапевтические процедуры, рентгеновское обследование, наркоз – многие анализы не имеет смысла проводить после указанных процедур.
Ошибки методики
Ни один анализ в мире не может дать 100%-но точный ответ. Ученые выделяют два типа ошибочных результатов:
- Ложноположительные — искомого фактора нет, а по результатам выходит, что есть. Чем опасно: туберкулеза у пациента нет, а ему прописывают сильнодействующие препараты, которые вредны для его организма.
- Ложноотрицательные — искомый фактор есть, а по результатам — его нет. Человек болен, а по результатам анализа — нет. Болезнь развивается и разрушает его организм, но лечение своевременно не назначается.
Процент ложноположительных и ложноотрицательных результатов у каждого теста свой: для одних методик он не превышает 0,7-1%, для других колеблется от 3 до 5% и т. д.
От подобных ошибок не застрахован никто. Выявить их способен только врач, который смотрит не только на результаты анализа, но и на пациента и учитывает явные и неявные симптомы, а также результаты опроса больного. При подозрении на неправильные данные врач может направить пациента на повторную сдачу анализа в эту же или в другую лабораторию.
Аппаратные ошибки
Хотя техника ошибается реже, чем человек, но от сбоев ни один аппарат в мире не застрахован. Однако не стоит слишком беспокоиться о качестве работы аппаратуры. Существует целый ряд правил, документов и ГОСТ, в соответствии с которыми проводится регулярная проверка и калибровка всех измерительных приборов.
Говорят также о так называемой погрешности анализа. В нее входят погрешность прибора, погрешности лаборанта (в разумных пределах), дозирования и отбора пробы, а также собственно процесса измерения.
Ошибки технологии
Любые нарушения технологии проведения анализа чреваты получением ошибочного результата. Существуют методы, позволяющие выявлять такие ошибки – параллельные пробы, регулярный контроль качества работы лаборатории. Но на 100% исключить риск подобных ошибок невозможно.
В отдельную группу следует выделить ошибки, связанные со стремлением лаборатории к удешевлению анализа. По данным исследований, в России, ГОСТам и иным стандартам проведения анализов биоматериалов в той или иной мере следуют в разных регионах от 35% до 85% лабораторий.
Например, существует проблема некачественных реактивов. Большинство современных российских лабораторий оборудованы аппаратами зарубежного производства. Реактивы к ним желательно приобретать у той же компании-производителя, что выпустила аппарат – или они должны быть хотя бы такого же качества. Но российские реактивы редко соответствуют требованиям импортной техники. А чем «грязнее» реактив, тем ниже качество анализа и тем выше риск получения ложноположительных или ложноотрицательных результатов. При этом качественные реактивы стоят дорого, и лабораториям невыгодно приобретать их, так как в противном случае им придется повысить цену на анализы – и куда пойдут пациенты? Скорее всего, к конкурентам, которые не стесняются пользоваться низкокачественными материалами. Если же говорить о некоммерческих лабораториях, то решения о закупке реактивов для них принимаются аукционными комитетами, которые смотрят только на цену, а не на качество.
Кроме того, лаборатории стремятся сэкономить и другими путями. Например:
- можно обрабатывать одновременно сразу большое количество проб, не соблюдая технологические ограничения;
- можно уменьшить количество реагентов, что приводит к снижению точности теста;
- можно разрезать тест-полоски, увеличив их количество, но снижая их качество.
Как показывает практика, чем дороже анализ для лаборатории, тем выше ее стремление сэкономить на нем. Что, естественно, повышает риск получения ошибочного результата.
Расшифровка анализов и диагноз
Наконец, как указывал известный гастроэнтеролог Н.В. Эльштейн, только в 20-25% случаев результаты лабораторной и инструментальной диагностики позволяют без колебаний поставить диагноз. Это значит, что даже врач – человек, который много лет учился своей профессии и имеет врачебный опыт – не всегда может поставить правильный диагноз, основываясь только на результатах анализов.
Более того, и врачи могут ошибаться. Помимо расшифровки анализов, важен профессионализм доктора. По данным российских исследователей, неправильная оценка результатов лабораторного и инструментального исследования была отмечена:
- в 19,3% анализов крови,
- в 22,6% анализов мочи,
- в 23% данных ЭКГ,
- в 19,2% данных УЗИ,
- в 9,4% данных эндоскопических исследований,
- в 6,5% данных биопсии.
Ошибки проекта Элизабет Холмс

Согласно результатам расследования, проведенного федеральным здравоохранительным агентством Centers for Medicare and Medicaid Services, компания умудрилась получать некорректные результаты тестов как на своем уникальном аппарате Edison, так и в ходе анализов, проведенных с помощью хорошо известных технологий. Основные причины ошибок анализов – несоблюдение температурного режима хранения образцов, низкая квалификация персонала и т. п.
Увы, надо признать, что пока развернутый анализ биологической жидкости за гроши – миф. Конечно, анализы дешевеют с каждым годом, но не до такой степени, как обещала Холмс. И немалая часть расходов идет именно на соблюдение необходимых условий, приобретение качественных реактивов и подготовку персонала.
Выводы
- Чтобы снизить вероятность ошибки, выясните у врача все нюансы подготовки к сдаче анализа. Строго следуйте его рекомендациям.
- Не сдавайте анализы наугад. Самостоятельная попытка поставить себе диагноз приводит к лишним финансовым расходам и стрессам
- Помните, что анализы – лишь часть процесса диагностики. Осмотр врача, оценка им всех полученных данных и его собственный клинический опыт — вот необходимые составляющие постановки правильного диагноза.
- Чрезмерная вера в результаты анализов опасна. Следует понимать, что пациент видит в результатах анализов лишь один аспект проблемы. Врач видит больше. Но и тому, и другому хорошо бы помнить, что мир несовершенен, лаборанты не идеальны, а техника иногда ошибается.
- Если вы или ваш врач по любой причине не уверены в результатах анализа – его можно пересдать. Лучше это сделать в другой лаборатории.
- Не следует впадать в крайнюю степень недоверия. В подавляющем большинстве случаев существующий уровень лабораторной диагностики достаточен для постановки диагноза врачом. Если же речь идет о каких-то особо точных анализах, лучше всего о них расскажет врач и он же посоветует, где их можно сдать.
Руководство по лабораторным методам диагностики / Кишкун А.А. – 2013
Назначение и клиническая интерпретация результатов лабораторных исследований / Кишкун А.А. – 2016